
- zoogene@zoogene.com.br
- 31- 3324 4020
- 31- 3324 4030
ZooNews
Zoo News
Informativo

2904/2026
Resposta ao jejum em gatos: um risco metabólico que exige atenção
Informativo
A resposta ao jejum em gatos é metabolicamente distinta da observada em cães e deve sempre ser tratada como potencialmente grave. Como carnívoros estrictos, os felinos dependem de aporte contínuo de proteínas. Quando ocorre anorexia ou jejum prolongado, o organismo mobiliza gordura de forma intensa para suprir a demanda energética.
O problema é que o fígado do gato tem capacidade limitada de metabolizar grandes quantidades de lipídios. Essa sobrecarga favorece o acúmulo de triglicerídeos nos hepatócitos, levando ao desenvolvimento de lipidose hepática felina, uma das hepatopatias mais graves da rotina clínica.
Mais do que falta de apetite, o jejum em gatos representa um risco metabólico real.
Por que o jejum é mais perigoso em felinos?
Mesmo com baixa ingestão calórica, o metabolismo felino continua exigindo proteína. Diante da anorexia, ocorre rápida mobilização lipídica periférica, que ultrapassa a capacidade hepática de oxidação e exportação de gordura.
Gatos obesos, idosos ou submetidos a estresse intenso apresentam risco ainda maior. Mudanças ambientais, pós-operatório, doenças inflamatórias ou infecciosas frequentemente desencadeiam o quadro.
Em poucos dias de anorexia, especialmente em animais com sobrepeso, já pode haver comprometimento hepático significativo.
Lipidose hepática: sinais clínicos e laboratoriais
Os sinais mais comuns incluem:
-
● anorexia persistente
-
● perda de peso rápida
-
● letargia
-
● icterícia
-
● episódios de vômito
Laboratorialmente, observam-se:
-
● elevação de ALT
-
● aumento de fosfatase alcalina
-
● hiperbilirrubinemia
A icterícia clínica geralmente acompanha as alterações bioquímicas. O diagnóstico é sustentado por perfil hepático alterado e exames de imagem, como ultrassonografia abdominal.
Anorexia felina é emergência clínica
Diferentemente dos cães, gatos não toleram bem períodos sem alimentação. A anorexia por mais de 24 a 48 horas já deve ser investigada.
A abordagem inclui:
-
● identificação da causa primária
-
● avaliação bioquímica completa
-
● instituição rápida de suporte nutricional
-
● monitoramento laboratorial seriado
Em muitos casos, é necessário iniciar uma alimentação assistida para interromper o ciclo metabólico que leva à lipidose. Intervenção precoce aumenta significativamente as chances de recuperação.
O papel do diagnóstico laboratorial
O perfil bioquímico é essencial para detectar precocemente alterações hepáticas associadas ao jejum prolongado. Ele permite avaliar a gravidade do comprometimento hepático e monitorar a resposta terapêutica.
Anorexia em felinos é urgência clínica. Diagnóstico precoce e suporte nutricional imediato são determinantes para o desfecho.
No ZooGene, os exames bioquímicos auxiliam na identificação rápida das alterações hepáticas e apoiam decisões clínicas mais seguras.

2304/2026
Cistite bacteriana em cães e gatos: diagnóstico preciso evita recidivas
Informativo
A cistite bacteriana em cães e gatos é uma inflamação da bexiga causada pela colonização bacteriana do trato urinário inferior. É mais comum em cães, especialmente fêmeas adultas, enquanto, nos gatos, grande parte das doenças urinárias tem origem não bacteriana.
Os principais agentes envolvidos incluem Escherichia coli, Staphylococcus spp., Proteus spp. e Enterococcus spp.. A infecção costuma ocorrer por via ascendente, e fatores como urolitíase, diabetes mellitus, doença renal crônica e uso prévio de antimicrobianos aumentam o risco.
O desafio clínico não está apenas em tratar, mas em confirmar corretamente o diagnóstico e identificar possíveis causas de base.
Sinais clínicos
Os sinais mais frequentes são:
-
● Polaciúria
-
● Disúria
-
● Estrangúria
-
● Hematúria
-
● Micção inapropriada
Geralmente não há sinais sistêmicos. Porém, em infecções complicadas, pode haver apatia ou febre.
É essencial lembrar: nem toda cistite é bacteriana, principalmente em gatos jovens. O tratamento empírico sem confirmação laboratorial pode mascarar outras causas e favorecer resistência antimicrobiana.
Diagnóstico laboratorial
O diagnóstico deve ser sustentado por exames adequados.
A cistocentese é o método de escolha para coleta, reduzindo risco de contaminação. A urinálise pode evidenciar hematúria, piúria, bacteriúria, proteinúria discreta, cristais e células epiteliais de transição. A associação entre bacteriúria e piúria fortalece a suspeita clínica.
A confirmação exige urocultura com antibiograma, especialmente em casos recorrentes, pacientes com comorbidades, infecções em machos ou falhas terapêuticas. O antibiograma direciona a escolha antimicrobiana e reduz tratamentos ineficazes.
Cistite simples x complicada
A classificação influencia diretamente a conduta.
-
● Cistite simples: primeiro episódio em paciente saudável, com boa resposta a tratamento curto.
-
● Cistite complicada: associada a doenças de base, alterações anatômicas, recorrência ou resistência bacteriana, exigindo investigação complementar.
Resistência antimicrobiana
O uso repetido de antibióticos sem cultura tem aumentado a resistência bacteriana na rotina clínica. A escolha empírica pode prolongar infecções e limitar futuras opções terapêuticas.
Diagnóstico adequado protege o paciente e fortalece a prática veterinária baseada em evidência.
Diagnóstico seguro com o ZooGene
No ZooGene, a identificação bacteriana precisa e o antibiograma confiável oferecem suporte essencial à tomada de decisão clínica.
A cistite bacteriana em cães e gatos exige raciocínio estruturado, coleta adequada e confirmação laboratorial. Diagnosticar corretamente reduz recidivas e melhora o prognóstico.
Conte com o ZooGene.

1504/2026
Doenças correlacionadas e comorbidades no diabetes mellitus em cães e gatos
Informativo
O diabetes mellitus em cães e gatos raramente surge de forma isolada. Na rotina clínica, é comum que a doença esteja associada a condições que promovem resistência insulínica ou comprometam diretamente a função pancreática. Ignorar essas comorbidades pode dificultar o controle glicêmico e comprometer o prognóstico.
Para além da insulinoterapia, o sucesso terapêutico depende da identificação e manejo das doenças correlacionadas.
Principais fatores predisponentes
Entre os fatores mais associados ao desenvolvimento do diabetes mellitus estão:
-
● obesidade
-
● alimentação excessiva
-
● baixa atividade física
-
● uso prolongado de glicocorticoides ou progestágenos
A obesidade, em especial, tem papel central na resistência insulínica, tanto em cães quanto em gatos. O tecido adiposo atua como órgão metabolicamente ativo, liberando mediadores inflamatórios que reduzem a sensibilidade à insulina.
Outras condições também merecem atenção, como doença renal crônica, alterações da tireoide e doenças periodontais crônicas — todas capazes de interferir no equilíbrio metabólico.
Doenças que dificultam o controle glicêmico
Algumas enfermidades exercem impacto direto na manutenção da hiperglicemia e tornam o controle do diabetes mais desafiador.
Nos cães, o hiperadrenocorticismo é uma das causas mais importantes de resistência insulínica. Já nos gatos, destaca-se a acromegalia, frequentemente subdiagnosticada, mas associada à dificuldade de estabilização glicêmica.
A pancreatite também exerce papel relevante, comprometendo ainda mais a função das células beta pancreáticas. Além disso, infecções crônicas, especialmente do trato urinário, mantêm o estado inflamatório e dificultam o controle metabólico.
Quando o paciente diabético não responde adequadamente ao protocolo terapêutico, a investigação dessas comorbidades deve ser prioridade.
O papel do diagnóstico laboratorial
O laboratório é peça-chave na identificação dessas doenças associadas.
A presença de:
-
● hiperglicemia persistente
-
● glicosúria
-
● dislipidemia
-
● alterações inflamatórias
deve motivar investigação complementar.
O rastreamento glicêmico periódico é fundamental, especialmente em pacientes com doenças predisponentes. Detectar precocemente alterações metabólicas permite intervir antes que o quadro evolua.
Mais do que confirmar o diabetes, o diagnóstico laboratorial ajuda a compreender o contexto clínico completo do paciente.
Controle metabólico é abordagem integrada
Tratar o diabetes mellitus em cães e gatos exige visão ampla. Ajustar insulina sem investigar comorbidades pode gerar frustração clínica e recorrência de descompensações.
A abordagem integrada, clínica e laboratorial, aumenta a previsibilidade terapêutica e melhora a qualidade de vida do paciente.
No ZooGene, os exames laboratoriais auxiliam na investigação de doenças correlacionadas e no monitoramento do controle metabólico de pacientes diabéticos.
Diagnóstico preciso é o primeiro passo para tratamento eficaz.

0104/2026
Progesterona: aplicação clínica e interpretação na rotina veterinária
Informativo
A progesterona é um hormônio esteroide produzido principalmente pelo corpo lúteo e desempenha papel central no ciclo estral das fêmeas. Na prática veterinária, sua dosagem é uma ferramenta indispensável tanto no manejo reprodutivo quanto na investigação de alterações hormonais.
Mais do que um valor isolado, a interpretação da progesterona exige correlação com o estágio do ciclo estral e com o contexto clínico do paciente.
Além do acompanhamento reprodutivo, a dosagem hormonal tem papel estratégico no planejamento de protocolos de inseminação com sêmen refrigerado ou congelado, nos quais o timing é determinante para o sucesso. Pequenas variações nas concentrações séricas podem alterar completamente a conduta, reforçando a importância de análises seriadas e metodologias laboratoriais consistentes.
Em casos de repetição de cio, infertilidade ou falhas gestacionais, a progesterona também pode auxiliar na identificação de disfunções luteais ou alterações ovarianas, contribuindo para um raciocínio clínico mais preciso e direcionado.
Papel da progesterona no ciclo estral
Após o pico de LH e a ovulação, ocorre aumento progressivo da concentração sérica de progesterona. Esse padrão hormonal permite identificar com maior precisão as fases do ciclo estral, especialmente em cadelas.
A dosagem seriada é utilizada para:
-
● monitoramento da ovulação
-
● definição do momento ideal para inseminação artificial
-
● programação de cobertura natural
-
● estimativa da data provável do parto
Interpretação clínica dos níveis hormonais
Os valores de progesterona variam significativamente ao longo do ciclo. Concentrações baixas são esperadas no anestro e início do proestro, enquanto níveis crescentes indicam proximidade ou ocorrência da ovulação.
Alterações inesperadas podem estar associadas a:
-
● cistos ovarianos
-
● pseudociese
-
● piometra
A análise deve sempre considerar o momento do ciclo estral e o quadro clínico.
Progesterona e distúrbios reprodutivos
A progesterona elevada e sustentada exerce influência direta sobre o endométrio, favorecendo alterações uterinas que podem predispor ao desenvolvimento de infecções, como a piometra.
Em pacientes com sinais como secreção vaginal, apatia ou febre, a dosagem hormonal pode complementar a investigação diagnóstica. A interpretação integrada entre exame físico, exames de imagem e análise laboratorial aumenta a segurança na tomada de decisão clínica.
Importância do monitoramento laboratorial
A dosagem de progesterona deve ser realizada com metodologia confiável e, quando indicado, de forma seriada. Pequenas variações podem impactar decisões reprodutivas importantes e influenciar diretamente os resultados clínicos.
Na prática, a confiabilidade analítica é determinante para a definição do momento exato da ovulação, principalmente em protocolos que envolvem inseminação com sêmen refrigerado ou congelado, nos quais a janela fértil é mais restrita. Resultados imprecisos podem levar a coberturas fora do período ideal e comprometer taxas de gestação.
Precisão diagnóstica com suporte especializado
A progesterona é ferramenta estratégica na reprodução veterinária, mas sua utilidade depende da interpretação adequada e do suporte laboratorial preciso.
No ZooGene, a dosagem hormonal é realizada com rigor técnico, auxiliando o médico-veterinário em decisões mais seguras e assertivas.
Entre em contato com nossos especialistas e saiba mais.

1703/2026
Insuficiência pancreática exócrina em cães: por que o TLI é fundamental para o diagnóstico?
Informativo
A insuficiência pancreática exócrina (IPE) é uma condição clínica relevante na medicina veterinária, especialmente em cães, e pode passar despercebida quando não investigada adequadamente. Trata-se de uma doença caracterizada pela incapacidade do pâncreas exócrino de produzir e secretar quantidades suficientes de enzimas digestivas, essenciais para a digestão e absorção adequada dos nutrientes.
Quando não diagnosticada e tratada precocemente, a IPE compromete de forma significativa o estado nutricional do animal, impactando sua qualidade de vida e podendo levar a complicações secundárias importantes. Por isso, a avaliação correta da função pancreática é essencial diante de sinais clínicos sugestivos.
O papel do pâncreas exócrino na digestão
O pâncreas exócrino é responsável pela produção de enzimas digestivas, como amilase, lipase e proteases, que são liberadas no intestino delgado para atuar na digestão de carboidratos, gorduras e proteínas. Quando essa produção é insuficiente, ocorre má digestão e má absorção dos nutrientes ingeridos.
Como consequência, mesmo com ingestão alimentar adequada ou aumentada, o organismo não consegue aproveitar os nutrientes de forma eficiente, levando ao aparecimento de sinais clínicos característicos.
Principais sinais clínicos da insuficiência pancreática exócrina
Os sinais clínicos da IPE em cães estão diretamente relacionados à má digestão e má absorção intestinal. Entre os mais comuns, destacam-se:
-
● perda de peso progressiva;
-
● polifagia, mesmo com emagrecimento;
-
● fezes volumosas, pálidas e mal formadas;
-
● esteatorreia, caracterizada por fezes com aspecto gorduroso;
-
● flatulência;
-
● diarreia crônica;
-
● pelagem opaca e sem brilho.
Esses sinais podem variar em intensidade e, muitas vezes, são confundidos com outras enfermidades gastrointestinais, o que reforça a importância do diagnóstico laboratorial específico.
Insuficiência pancreática exócrina: principais causas
A IPE pode ter diferentes origens. Em cães, a causa mais comum é a atrofia acinar pancreática, especialmente em raças predispostas. Outras causas incluem:
-
● pancreatite crônica avançada;
-
● destruição progressiva do tecido pancreático;
-
● doenças inflamatórias crônicas;
-
● causas congênitas, menos frequentes.
Independentemente da causa, o resultado final é a redução significativa da produção de enzimas digestivas.
Por que o TLI é o exame de escolha?
O TLI (Trypsin-Like Immunoreactivity) é considerado o padrão ouro para o diagnóstico da insuficiência pancreática exócrina em cães. Esse exame mede, por método imunológico, as concentrações séricas de tripsina e tripsinogênio, substâncias produzidas exclusivamente pelo pâncreas exócrino.
Como pequenas quantidades dessas enzimas são liberadas continuamente na circulação sanguínea, sua dosagem reflete de forma direta a capacidade funcional do pâncreas. Quando há comprometimento significativo da função pancreática exócrina, os níveis de TLI encontram-se reduzidos.
Entre as principais vantagens do TLI, destacam-se:
-
● alta sensibilidade e especificidade;
-
● excelente correlação com a função pancreática exócrina;
-
● confiabilidade diagnóstica;
-
● padronização e validação em medicina veterinária.
Essas características tornam o TLI o exame mais seguro para confirmar ou descartar a IPE.
Limitações da dosagem isolada de tripsinogênio
Embora o tripsinogênio esteja relacionado à função pancreática, sua dosagem isolada não é recomendada como método diagnóstico principal para a insuficiência pancreática exócrina. Isso ocorre porque esse parâmetro apresenta:
-
● baixa confiabilidade;
-
● grande variabilidade individual;
-
● interferência de fatores extra-pancreáticos;
-
● ausência de padronização adequada na rotina veterinária.
Essas limitações podem levar a resultados inconclusivos ou incorretos, atrasando o diagnóstico e o início do tratamento adequado.
Importância do diagnóstico precoce
O diagnóstico precoce da insuficiência pancreática exócrina é fundamental para o sucesso terapêutico. Uma vez diagnosticada, a IPE pode ser controlada com reposição enzimática adequada, ajustes dietéticos e acompanhamento clínico regular.
Quando o tratamento é iniciado precocemente, a maioria dos cães apresenta:
-
● melhora significativa do ganho de peso;
-
● normalização das fezes;
-
● redução da polifagia;
-
● melhora da qualidade de vida.
Por isso, diante de sinais clínicos sugestivos, a solicitação do TLI deve fazer parte da rotina diagnóstica.
O papel do laboratório no suporte ao diagnóstico
No ZooGene, a realização do TLI segue rigorosos padrões de qualidade, garantindo resultados confiáveis e seguros para apoiar a decisão clínica. Além disso, o laboratório oferece assessoria científica especializada, auxiliando médicos-veterinários na interpretação dos resultados e na condução dos casos.
A escolha correta do exame é um passo essencial para transformar sinais clínicos inespecíficos em diagnósticos precisos.
A insuficiência pancreática exócrina em cães é uma condição que exige atenção clínica e diagnóstico laboratorial adequado. O TLI se destaca como o exame de escolha por sua alta confiabilidade e precisão, sendo indispensável na investigação da função pancreática exócrina.
Investir em um diagnóstico correto é garantir o melhor cuidado ao paciente canino, permitindo intervenções precoces e eficazes.

1303/2026
Por que os cães apresentam mais carrapatos que os gatos?
Informativo
A presença de carrapatos é uma queixa comum na rotina clínica, principalmente em cães. Muitos tutores se perguntam por que esse ectoparasita parece acometer com muito mais frequência os cães do que os gatos, especialmente quando ambos vivem no mesmo ambiente.
Essa diferença não acontece por acaso. Ela está diretamente relacionada ao comportamento, à exposição ambiental e à relação de cada espécie com o ciclo de vida dos carrapatos.
Cães: hospedeiros preferenciais e maior exposição ambiental
Os cães são considerados hospedeiros preferenciais para diversas espécies de carrapatos, especialmente aquelas adaptadas a ambientes urbanos e periurbanos. Além disso, o estilo de vida dos cães favorece o contato frequente com áreas onde esses ectoparasitas se desenvolvem.
Entre os principais fatores que aumentam o risco de infestação em cães, destacam-se:
-
● acesso a quintais, jardins e áreas gramadas;
-
● permanência em canis ou ambientes coletivos;
-
● passeios frequentes em parques, calçadas e áreas verdes;
-
● contato com outros animais parasitados.
Esses ambientes favorecem o encontro com carrapatos em diferentes fases do seu ciclo de vida, aumentando a chance de fixação no animal.
Comportamento canino e a fixação do carrapato
Outro fator importante é o comportamento de higiene. Diferentemente dos gatos, os cães não apresentam um hábito eficaz de autolimpeza capaz de remover o ectoparasita de forma consistente.
Uma vez que o carrapato entra em contato com o cão, ele tende a se fixar com facilidade e permanecer tempo suficiente para:
-
● realizar a alimentação sanguínea;
-
● completar parte do seu ciclo de vida;
-
t● ransmitir agentes infecciosos, quando presentes.
Esse período prolongado de fixação aumenta não apenas a infestação visível, mas também o risco de doenças transmitidas por carrapatos.
Gatos: autolimpeza e menor afinidade com carrapatos
De modo geral, os gatos apresentam menor infestação por carrapatos. Isso se deve, principalmente, ao intenso comportamento de autolimpeza, característico da espécie.
O papel da autolimpeza felina
Os gatos passam uma parte significativa do dia se higienizando. Esse comportamento favorece a remoção precoce do ectoparasita, muitas vezes antes mesmo que ele consiga se fixar de forma prolongada na pele. Como resultado:
-
● o carrapato é removido rapidamente;
-
● o ciclo de alimentação é interrompido;
-
● a infestação não se estabelece de forma evidente.
Esse hábito é um dos principais motivos pelos quais os gatos apresentam menor número de carrapatos visíveis.
Hospedeiros menos atrativos para carrapatos urbanos
Além do comportamento, os felinos não são hospedeiros preferenciais para a maioria das espécies de carrapatos associadas a ambientes urbanos. Isso reduz naturalmente a taxa de infestação quando comparados aos cães. Quando a infestação ocorre em gatos, ela geralmente está associada a:
-
● acesso frequente à rua;
-
● permanência em áreas rurais ou silvestres;
-
● contato com ambientes altamente infestados.
Nesses casos, o risco aumenta e a presença de carrapatos deve ser investigada com atenção.
Por que essa diferença é importante na prática clínica?
Compreender por que os cães apresentam mais carrapatos do que os gatos ajuda a orientar estratégias mais eficazes de prevenção e controle. Embora os cães sejam os principais hospedeiros, isso não significa que os gatos estejam totalmente protegidos.
Ambas as espécies podem ser afetadas e, quando a infestação ocorre, há riscos importantes associados, como:
-
● transmissão de agentes infecciosos;
-
● inflamação local;
-
● desconforto e alterações cutâneas;
-
● impacto na saúde geral do animal.
Por isso, a avaliação clínica e o controle adequado de ectoparasitas devem fazer parte da rotina, independentemente da espécie.
O papel do diagnóstico e do acompanhamento
A identificação precoce de infestação por carrapatos e de possíveis agentes transmitidos por esses ectoparasitas é fundamental para orientar o manejo clínico de forma segura. O suporte laboratorial auxilia na:
-
● investigação de doenças transmitidas por vetores;
-
● avaliação do impacto sistêmico da infestação;
-
● monitoramento da saúde do paciente ao longo do tempo.
Esse acompanhamento é especialmente importante em cães, devido à maior exposição e risco contínuo.
ZooGene: suporte laboratorial no controle de doenças transmitidas por vetores
O ZooGene atua ao lado da clínica veterinária oferecendo suporte diagnóstico para a investigação de doenças associadas a carrapatos. Com exames laboratoriais confiáveis, tecnologia e equipe especializada, o laboratório contribui para decisões clínicas mais seguras e bem fundamentadas.
Entender essas diferenças é fundamental para direcionar estratégias de prevenção, vigilância e cuidado, garantindo mais segurança e bem-estar para cães e gatos.
Com informação, prevenção e diagnóstico adequado, é possível reduzir riscos e proteger a saúde dos animais. Entre em contato e conheça nossos serviços.
Rua Atenas, 257, Prado, Belo Horizonte Minas Gerais
CEP: 30.411-230
Telefone: 31- 3324 4020
Telefone: 31- 3324 4030
zoogene@zoogene.com.br

1303/2026
Qual a diferença entre resultado e diagnóstico? A importância da interpretação clínica
Informativo
Na rotina da medicina veterinária, exames laboratoriais fazem parte do cuidado diário com os pacientes. Eles orientam condutas, ajudam no acompanhamento clínico e contribuem para decisões mais seguras. Ainda assim, é comum que resultados laboratoriais sejam interpretados de forma isolada, o que pode gerar dúvidas, interpretações equivocadas e até expectativas incorretas.
Entender a diferença entre resultado de exame e diagnóstico clínico é fundamental para uma prática veterinária responsável. Embora caminhem juntos, esses conceitos não são equivalentes. O resultado traz dados objetivos; o diagnóstico nasce da interpretação cuidadosa desses dados dentro do contexto do paciente.
O que um exame laboratorial realmente entrega
Um exame laboratorial fornece informações qualitativas e quantitativas sobre amostras biológicas, como sangue, urina, fezes ou tecidos. Esses dados revelam parâmetros importantes da fisiologia e podem indicar alterações que não são perceptíveis apenas no exame físico.
Os resultados laboratoriais auxiliam o médico-veterinário a:
-
● identificar alterações iniciais;
-
● monitorar a evolução de quadros clínicos;
-
● acompanhar respostas terapêuticas;
-
● apoiar decisões clínicas com base em dados objetivos.
No entanto, o exame não “fecha” um diagnóstico sozinho. Ele aponta caminhos, levanta hipóteses e oferece informações que precisam ser interpretadas com critério e conhecimento clínico.
Por que resultado não é diagnóstico
O diagnóstico clínico é um processo mais amplo e cuidadoso, que considera o paciente como um todo. Um valor fora do intervalo de referência não indica, automaticamente, a presença de uma doença. Da mesma forma, resultados dentro da normalidade não garantem que o animal esteja completamente saudável.
Diversos fatores podem influenciar os resultados laboratoriais, como idade, raça, condição fisiológica, estresse, medicamentos em uso, manejo, momento da coleta e estágio da doença. Por isso, a interpretação isolada de um número pode levar a conclusões imprecisas.
Situações comuns na rotina clínica
-
● Alterações discretas podem representar respostas fisiológicas transitórias.
-
● Resultados normais podem ocorrer em fases iniciais de determinadas enfermidades.
-
● Um mesmo achado laboratorial pode ter significados diferentes dependendo do histórico do paciente.
Esses exemplos mostram por que a análise cuidadosa e contextualizada é indispensável.
O diagnóstico é construído na clínica
O diagnóstico é atribuição exclusiva do médico-veterinário e resulta da integração entre diferentes informações. Ele se constrói a partir da correlação entre:
-
● histórico clínico detalhado;
-
● sinais clínicos observados pelo tutor e pelo profissional;
-
● exame físico criterioso;
-
● exames laboratoriais;
-
● exames de imagem e outros métodos complementares, quando indicados.
É essa visão ampla que permite compreender o significado real dos resultados para aquele paciente específico, naquele momento da sua condição clínica.
Intervalos de referência não são limites absolutos
Os intervalos de referência servem como parâmetros estatísticos obtidos a partir de populações específicas. Eles orientam a leitura dos resultados, mas não devem ser interpretados como uma linha rígida entre saúde e doença.
Na prática, é importante considerar que:
-
● animais saudáveis podem apresentar variações individuais;
-
● fases fisiológicas, como crescimento, gestação ou envelhecimento, influenciam os valores;
-
● estresse no momento da coleta pode alterar parâmetros;
-
● o intervalo de referência não substitui a avaliação clínica.
A interpretação criteriosa evita diagnósticos precipitados e condutas desnecessárias.
A importância da correlação clínica
A correlação clínica é o elo entre o dado laboratorial e o paciente real. É ela que transforma números em informação útil e segura para a tomada de decisão.
Antes de qualquer conclusão, é fundamental questionar:
-
● esse resultado é compatível com os sinais clínicos observados?
-
● ele explica o quadro apresentado pelo paciente?
-
● há necessidade de repetir ou complementar exames?
-
● o acompanhamento ao longo do tempo pode trazer mais clareza?
Essa abordagem cuidadosa contribui para diagnósticos mais assertivos e para uma medicina veterinária mais ética e responsável.
O papel do laboratório no processo diagnóstico
O laboratório clínico veterinário tem a responsabilidade de fornecer resultados confiáveis, rastreáveis e tecnicamente consistentes, que sirvam de base segura para a interpretação clínica. Isso envolve:
-
● controle rigoroso de qualidade;
-
● equipamentos calibrados e com manutenção preventiva;
-
● metodologias validadas;
-
● padronização de processos;
-
● equipe técnica qualificada.
Sem esses cuidados, a leitura clínica dos resultados pode ser comprometida.
Assessoria científica: apoio além do laudo
No ZooGene, entendemos que o cuidado não termina na liberação do laudo. Por isso, contamos com uma assessoria científica especializada, preparada para apoiar o médico-veterinário na interpretação dos resultados e na discussão de casos clínicos.
Esse suporte técnico contribui para:
-
● esclarecer dúvidas sobre achados laboratoriais;
-
● contextualizar resultados atípicos;
-
● auxiliar na definição de exames complementares;
-
● fortalecer decisões clínicas com base em evidências.
A assessoria científica não substitui o diagnóstico clínico, mas atua como um apoio qualificado para decisões mais seguras e fundamentadas.
Resultado, diagnóstico e responsabilidade compartilhada
Reconhecer que resultado não é diagnóstico é essencial para alinhar expectativas, evitar interpretações equivocadas e promover uma prática clínica mais segura. Quando laboratório e médico-veterinário atuam de forma integrada, o cuidado com o paciente se torna mais completo e responsável.
Essa parceria fortalece a confiança, melhora a comunicação e contribui diretamente para a qualidade do atendimento veterinário.
ZooGene: ciência, precisão e suporte à clínica veterinária
O ZooGene é referência nacional em análises laboratoriais veterinárias, unindo tecnologia, automação e uma equipe multidisciplinar altamente qualificada. Cada exame realizado carrega o compromisso com a precisão, a rastreabilidade e a confiabilidade dos resultados.
Mais do que exames, oferecemos suporte científico contínuo, porque sabemos que por trás de cada resultado existe um paciente, um profissional clínico e uma decisão que exige cuidado e responsabilidade.

0603/2026
Doenças intestinais em cães e gatos: por que aumentam no calor?
Informativo
Durante os meses mais quentes do ano, é comum observar um aumento nos atendimentos veterinários relacionados a alterações gastrointestinais em cães e gatos. Diarreia, vômitos, perda de peso e sinais de desidratação passam a fazer parte da rotina clínica com maior frequência.
Esse cenário não acontece por acaso. O calor cria condições favoráveis para a proliferação de agentes infecciosos intestinais, aumenta a sobrevivência de parasitas e microrganismos no ambiente e favorece a transmissão entre os animais. Quando associado a fatores como idade, imunidade reduzida ou manejo inadequado, o risco de enteropatias cresce de forma significativa.
Por que o calor favorece as doenças intestinais?
As altas temperaturas impactam diretamente o ambiente e o organismo dos animais. O calor, muitas vezes associado à umidade, favorece a persistência de ovos, cistos e bactérias no solo, na água e em superfícies contaminadas.
Além disso, nessa época do ano:
-
● há maior consumo de água, nem sempre de boa qualidade;
-
● alimentos podem deteriorar mais rapidamente;
-
● aumenta o contato com ambientes contaminados;
-
● parasitas apresentam maior taxa de sobrevivência.
Esses fatores, somados, criam um cenário propício ao desenvolvimento de infecções intestinais, especialmente em cães e gatos mais jovens, idosos ou imunossuprimidos.
Principais agentes envolvidos nas enteropatias
Diversos agentes infecciosos podem estar envolvidos nos quadros gastrointestinais observados no calor. Entre os mais frequentes, destacam-se:
Parasitas intestinais
Protozoários e helmintos estão entre as principais causas de enteropatias em pequenos animais. Os agentes mais comumente identificados incluem:
-
● Giardia spp.
-
● Cystoisospora spp.
-
● Ancylostoma spp.
-
● Toxocara spp.
Essas infecções podem se manifestar de forma aguda ou crônica e, muitas vezes, evoluem de maneira silenciosa, especialmente quando a carga parasitária é baixa.
Bactérias entéricas
Além dos parasitas, bactérias como Salmonella spp. e Campylobacter spp. também podem estar envolvidas nos quadros intestinais, principalmente quando há ingestão de água ou alimentos contaminados.
Esses agentes merecem atenção especial devido ao seu potencial zoonótico e à possibilidade de disseminação no ambiente.
Animais mais suscetíveis aos quadros graves
Embora qualquer cão ou gato possa desenvolver uma enteropatia, alguns grupos apresentam maior risco de evolução clínica mais significativa. Entre eles:
-
● filhotes, ainda em desenvolvimento imunológico;
-
● animais idosos;
-
● pacientes imunossuprimidos;
-
● animais com doenças crônicas pré-existentes.
Nesses pacientes, quadros gastrointestinais tendem a evoluir mais rapidamente e exigem atenção redobrada.
Sinais clínicos mais frequentes
As doenças intestinais podem se manifestar de diferentes formas, dependendo do agente envolvido e da condição do paciente. Os sinais clínicos mais observados incluem:
-
● diarreia aguda ou crônica;
-
● vômitos;
-
● perda de peso;
-
● desidratação;
-
● alterações no apetite;
-
● apatia.
A persistência desses sinais deve sempre ser avaliada com cuidado, especialmente durante períodos de calor intenso.
O que os exames laboratoriais podem revelar
O diagnóstico laboratorial é uma etapa fundamental na investigação das enteropatias. Ele permite identificar o agente envolvido, avaliar a resposta inflamatória do organismo e estimar a gravidade do quadro.
Hemograma
No hemograma, é comum observar:
-
● leucocitose inflamatória;
-
● eosinofilia, especialmente em infecções parasitárias;
-
● alterações relacionadas ao estado de hidratação.
Esses achados auxiliam na compreensão do processo inflamatório em curso.
Bioquímica sérica
A bioquímica pode revelar:
-
● desequilíbrios eletrolíticos;
-
● hipoproteinemia;
-
● alterações ácido-base;
-
● sinais indiretos de desidratação ou comprometimento sistêmico.
Essas informações são essenciais para o acompanhamento clínico e para a avaliação do impacto da doença no organismo como um todo.
Exames específicos para o diagnóstico etiológico
Identificar o agente causador é fundamental para direcionar a conduta clínica. Entre os exames mais indicados, destacam-se:
-
● Parasitológico seriado, essencial para aumentar a sensibilidade diagnóstica, especialmente em parasitos com eliminação intermitente;
-
● Coprocultura, indicada em quadros persistentes, recorrentes ou refratários, permitindo a identificação de bactérias entéricas envolvidas.
Esses exames contribuem para um manejo mais direcionado e reduzem a necessidade de abordagens empíricas prolongadas.
Por que não subestimar quadros intestinais no calor?
Durante os meses quentes, alterações gastrointestinais não devem ser encaradas como algo simples ou passageiro. A identificação precoce do agente etiológico:
-
● reduz a disseminação ambiental;
-
● melhora o prognóstico dos pacientes;
-
● evita agravamento do quadro clínico;
-
● contribui para a proteção da saúde coletiva.
A atenção aos detalhes e o suporte diagnóstico adequado fazem toda a diferença nesse período.
ZooGene: suporte laboratorial para o diagnóstico das enteropatias
O ZooGene oferece suporte completo para a investigação das doenças intestinais em cães e gatos, com exames laboratoriais confiáveis, tecnologia de ponta e equipe técnica especializada.
Quando avaliação clínica e exames laboratoriais caminham juntos, o manejo se torna mais eficaz e o cuidado com o paciente mais completo.
Precisa de apoio no diagnóstico do seu paciente? Entre em contato com o ZooGene. Juntos, somos mais diagnóstico.

0403/2026
Dermatopatias em pequenos animais: sinais de que algo não vai bem
Informativo
Alterações de pele estão entre os motivos mais frequentes de procura por atendimento veterinário em cães e gatos. Coceira persistente, lesões, queda de pelo e inflamação causam desconforto evidente ao paciente e preocupação aos tutores. Ainda assim, nem sempre essas manifestações são simples ou superficiais.
As dermatopatias costumam ser complexas, multifatoriais e recorrentes, exigindo uma abordagem cuidadosa e individualizada. Em períodos de calor intenso associado à alta umidade, esse cenário tende a se agravar. A pele sofre alterações, o ambiente cutâneo muda e microrganismos encontram condições ideais para se multiplicarem.
Nesses casos, olhar apenas para a lesão visível raramente é suficiente. A pele, muitas vezes, está apenas traduzindo desequilíbrios que vão além do que o olho consegue enxergar.
A pele como reflexo da saúde do animal
A pele não é apenas uma barreira física. Ela participa ativamente da defesa do organismo e responde rapidamente a alterações metabólicas, inflamatórias, hormonais e imunológicas. Por isso, mudanças cutâneas frequentemente funcionam como um alerta precoce de que algo não está em equilíbrio.
Quando essa barreira é comprometida, a pele se torna mais suscetível à inflamação, infecção e prurido. Se o manejo for direcionado apenas ao alívio momentâneo da lesão, o problema tende a retornar, muitas vezes com maior intensidade.
Por que calor e umidade favorecem dermatopatias?
Ambientes quentes e úmidos modificam o microambiente da pele. O aumento da oleosidade e da umidade local cria condições ideais para a proliferação de bactérias e fungos, além de intensificar processos inflamatórios já existentes. Essas condições favorecem:
-
● quebra da barreira cutânea;
-
● aumento do prurido;
-
● crescimento microbiano;
-
● infecções secundárias;
-
● dificuldade de cicatrização.
É comum observar, nesse contexto, pacientes que entram em um ciclo de coceira, inflamação e infecção secundária, que se repete quando a causa primária não é corretamente identificada.
Principais dermatopatias observadas na rotina clínica
Embora existam diversas doenças dermatológicas descritas, algumas se destacam pela frequência e pelo impacto clínico.
Piodermites superficiais e profundas
Os piodermites estão entre as dermatopatias mais comuns e, na maioria das vezes, surgem como consequência de outro problema de base. A proliferação de Staphylococcus spp. ocorre quando a pele perde seu equilíbrio natural.
Apenas tratar a infecção bacteriana, sem investigar o fator predisponente, costuma resultar em recidivas frequentes e tratamentos prolongados.
Dermatofitoses
As dermatofitoses, especialmente aquelas causadas por Microsporum canis, merecem atenção especial. Além do impacto clínico no animal, possuem importância epidemiológica devido ao potencial zoonótico.
O diagnóstico precoce é fundamental tanto para o controle da infecção quanto para a redução do risco de disseminação no ambiente e entre os contatos.
Dermatoses alérgicas
Dermatite atópica e hipersensibilidade à picada de ectoparasitas estão entre as principais causas de prurido crônico. Em épocas específicas do ano, essas condições tendem a se intensificar.
O prurido persistente leva a lesões secundárias, facilitando a entrada de agentes infecciosos e tornando o quadro ainda mais complexo quando não há um acompanhamento adequado.
Citologia cutânea: informação rápida que orienta decisões
Na prática dermatológica, a citologia cutânea é uma aliada fundamental. De rápida execução e interpretação, ela fornece informações valiosas sobre o ambiente inflamatório da pele. Com a citologia, é possível identificar:
-
● presença de bactérias ou fungos;
-
● tipo de resposta inflamatória;
-
● alterações celulares;
-
● indícios de infecção secundária.
Esses achados ajudam a direcionar a investigação e evitam abordagens empíricas que nem sempre resolvem o problema a longo prazo.
Quando aprofundar a investigação com cultura bacteriana e fúngica
Em casos de resposta insatisfatória, recorrência ou suspeita de resistência, a cultura bacteriana e fúngica se torna indispensável. Esse exame permite entender melhor o agente envolvido e orientar condutas mais seguras e eficazes.
A escolha racional do tratamento reduz o risco de recidivas e contribui para um manejo mais responsável das dermatopatias.
Exames laboratoriais além da pele
Muitas alterações cutâneas estão associadas a condições sistêmicas. Por isso, limitar a investigação apenas à pele pode atrasar o controle do problema. Exames como hemograma e bioquímica sérica ajudam a identificar:
-
● processos inflamatórios sistêmicos;
-
● alterações metabólicas;
-
● endocrinopatias;
-
● estados de imunossupressão.
Essas informações explicam por que alguns pacientes apresentam quadros persistentes ou de difícil controle.
Diagnóstico preciso para reduzir recidivas
O manejo bem-sucedido das dermatopatias passa, inevitavelmente, pelo diagnóstico etiológico. Quando a causa é identificada de forma clara, o tratamento se torna mais direcionado, eficiente e sustentável. Isso resulta em:
-
● menor tempo de tratamento;
-
● menos recorrências;
-
● melhor conforto para o paciente;
-
● maior previsibilidade clínica.
ZooGene: suporte diagnóstico para a rotina dermatológica
O ZooGene atua como parceiro da clínica veterinária, oferecendo suporte laboratorial completo para a investigação das dermatopatias em pequenos animais. Com tecnologia, automação e equipe especializada, o laboratório contribui para decisões clínicas mais seguras e bem fundamentadas.
Mais do que exames, o ZooGene oferece informação confiável para interpretar o que a pele está tentando comunicar.
As dermatopatias exigem uma abordagem cuidadosa, integrada e baseada em dados. Em períodos de calor e umidade, esse cuidado se torna ainda mais importante. Quando avaliação clínica e diagnóstico laboratorial caminham juntos, o manejo se torna mais eficaz e as recidivas diminuem.

2402/2026
Anemia regenerativa ou arregenerativa: entenda a diferença diagnóstica
Informativo
A anemia é uma das alterações hematológicas mais frequentes na rotina veterinária e pode ter múltiplas causas, variando desde processos agudos e evidentes até doenças silenciosas e progressivas. De forma geral, a anemia é caracterizada pela redução da massa eritrocitária, ou seja, pela diminuição do número de hemácias, da concentração de hemoglobina ou do hematócrito, comprometendo o transporte de oxigênio para os tecidos.
Para que o diagnóstico seja assertivo, é fundamental identificar como a medula óssea está reagindo à queda da produção ou da perda das hemácias. É a partir disso que classificamos a anemia em regenerativa ou arregenerativa (não regenerativa), uma diferenciação essencial para direcionar a investigação da causa primária.
O que caracteriza uma anemia regenerativa?
A anemia regenerativa ocorre quando a medula óssea está funcional e responde de forma eficaz, aumentando a produção e liberação de hemácias imaturas, os reticulócitos, para compensar a perda ou destruição das células maduras.
Esse tipo de anemia é frequentemente associado a:
-
● hemorragias agudas ou crônicas
-
● hemólise imunomediada
-
● doenças infecciosas hemolíticas
-
● intoxicações
-
● traumas
No hemograma, sinais importantes reforçam o caráter regenerativo, como:
-
● reticulocitose
-
● anisocitose
-
● policromasia
-
● presença de corpos de Howell-Jolly (em alguns casos)
-
● aumento da MCV em certas espécies
A resposta regenerativa costuma ser visível entre 3 e 5 dias após o início da anemia. Por isso, a contagem de reticulócitos é essencial para diferenciar uma anemia em fase inicial de uma anemia realmente não regenerativa.
E o que é uma anemia arregenerativa?
Já a anemia não regenerativa acontece quando a medula óssea não consegue produzir hemácias em quantidade suficiente. Aqui, a deficiência pode estar relacionada a fatores externos (doenças sistêmicas) ou a alterações primárias da própria medula.
Doenças crônicas e inflamatórias
Como insuficiência renal, processos inflamatórios persistentes ou neoplasias, que alteram a produção de eritropoietina e a dinâmica da medula.
Doenças endócrinas
-
● Hipotireoidismo
-
● Hiperadrenocorticismo
Deficiências nutricionais
-
● Ferro
-
● Cobalamina
-
● Ácido fólico
Doenças primárias da medula óssea
-
● Hipoplasia
-
● Aplasia
-
● Mielofibrose
-
● Neoplasias hematopoiéticas
Nesses casos, a medula perde parcial ou totalmente sua capacidade de produzir células sanguíneas.
A anemia arregenerativa tende a apresentar evolução mais lenta e pode estar associada a pancitopenias ou outras alterações hematológicas, dependendo da lesão medular.
Por que diferenciar os dois tipos é tão importante?
A distinção entre anemia regenerativa e não regenerativa muda totalmente o caminho diagnóstico. Enquanto uma anemia regenerativa direciona a investigação para perdas ou destruição das hemácias, a anemia arregenerativa exige avaliação aprofundada da medula óssea, órgãos endócrinos e nutrição, além de histórico clínico e exames complementares.
A principal ferramenta para essa diferenciação é a combinação de:
-
● hemograma completo;
-
● contagem de reticulócitos;
-
● avaliação bioquímica;
-
● histórico e exame clínico do paciente.
Em casos específicos, o exame de mielograma pode ser necessário para avaliar diretamente a atividade medular.
O papel do ZooGene no suporte ao diagnóstico hematológico
O ZooGene oferece exames hematológicos de alta precisão, com tecnologia de ponta e equipe qualificada para auxiliar médicos-veterinários na investigação das causas de anemia em cães, gatos e outras espécies.
Contamos com:
-
● processos altamente automatizados;
-
● controles rigorosos de qualidade;
-
● análises detalhadas e interpretativas;
-
● equipe multidisciplinar de especialistas.
O objetivo é garantir diagnósticos confiáveis, rápidos e capazes de orientar o melhor plano terapêutico para cada paciente.
Ficou com alguma dúvida? Fale com o ZooGene.
Nossa equipe está sempre pronta para auxiliar veterinários em casos complexos e apoiar a condução diagnóstica dos seus pacientes.
-
● E-mail: zoogene@zoogene.com.br
-
● Telefones: 31-3324 4020 | 31-3324 4030
-
● Endereço: Rua Atenas, 257, Prado, Belo Horizonte, Minas Gerais, CEP: 30.411-230
Serviços oferecidos: exames laboratoriais, sexagem de aves, acompanhamento clínico de pets, resultados rápidos e confiáveis.
Mais informações e agendamentos:https://www.zoogene.com.br

1202/2026
Reticulócitos em felinos: quem são, como se comportam e por que são essenciais no diagnóstico hematológico?
Informativo
A interpretação correta do hemograma é uma das ferramentas mais valiosas na rotina veterinária, especialmente quando se trata de felinos, espécie que apresenta particularidades hematológicas únicas. Entre os parâmetros mais importantes para compreender a função da medula óssea e a origem das anemias estão os reticulócitos, células jovens precursoras das hemácias
Embora sejam avaliados em diversas espécies, os gatos têm características exclusivas no processo de maturação eritrocitária, o que torna fundamental entender como os reticulócitos se apresentam, quanto tempo permanecem na circulação e quais deles realmente indicam regeneração.
O que são reticulócitos?
Os reticulócitos são eritrócitos jovens que ainda contêm quantidades variáveis de RNA ribossômico residual. Esse RNA pode ser corado e visualizado, permitindo identificar se a célula ainda está em fase final de maturação.
Na fisiologia felina, o tempo de maturação no sangue é mais prolongado do que em cães, o que leva à presença constante de determinadas formas de reticulócitos mesmo em animais totalmente saudáveis. Essa peculiaridade torna ainda mais importante interpretar corretamente seus tipos e quantidades.
Os dois tipos de reticulócitos em felinos
Uma das particularidades mais marcantes nos gatos é a presença de dois tipos distintos de reticulócitos: os agregados e os pontilhados. Essa distinção não é apenas uma curiosidade biológica, é um ponto-chave que determina como interpretar anemias em felinos.
1. Reticulócitos agregados: o verdadeiro marcador de regeneração
Os reticulócitos agregados são as formas mais imaturas. Eles apresentam grandes aglomerados de RNA ribossômico, que se destacam facilmente na coloração supravital.
Principais características:
-
● permanecem na circulação por 12 a 24 horas.
-
● indicam regeneração recente da medula óssea.
-
● aumentam rapidamente em quadros de anemia hemolítica, hemorrágica ou qualquer situação que exija resposta acelerada da medula.
Por serem tão jovens e durarem pouco no sangue periférico, eles são os únicos valores confiáveis para avaliar a regeneração verdadeira em felinos.
2. Reticulócitos pontilhados: parte da fisiologia normal do gato
Os reticulócitos pontilhados são formas mais maduras, com pequenas partículas de RNA dispersas dentro da célula. Eles podem permanecer na circulação por 10 a 14 dias, mesmo sem anemia.
Por isso:
-
● sua presença isolada não indica regeneração ativa.
-
● eles refletem apenas o processo normal de maturação dos eritrócitos.
-
● gatos saudáveis apresentam pontilhados em níveis variáveis o tempo todo.
Assim, não se deve utilizar a contagem total de reticulócitos como parâmetro regenerativo na espécie, e sim apenas os agregados.
Por que essa diferença é tão importante no diagnóstico?
A distinção entre reticulócitos agregados e pontilhados é um dos detalhes hematológicos mais críticos na medicina felina. Usar valores totais pode levar a erros clínicos sérios, como diagnosticar uma anemia como regenerativa quando ela não é, ou o oposto.
Essa análise guiada aumenta a precisão diagnóstica e a confiança do veterinário no manejo clínico do paciente.
Quando devemos avaliar os reticulócitos em felinos?
A contagem de reticulócitos é extremamente útil em diferentes situações clínicas, como:
-
● suspeita de anemia hemolítica.
-
● perdas sanguíneas agudas.
-
● hemoparasitoses, como Mycoplasma haemofelis.
-
● doença renal crônica (DRC), geralmente acompanhada de resposta medular reduzida.
-
● processos inflamatórios crônicos.
-
● investigações de mielopatias, hipoplasia medular ou mielossupressão.
-
● acompanhamento de terapias estimulantes da eritropoese.
Em todas essas condições, saber se a medula óssea está respondendo adequadamente é decisivo para o prognóstico.
Como é feita a contagem de reticulócitos?
A identificação dos reticulócitos envolve métodos de laboratório específicos. O ZooGene utiliza tecnologias de alta precisão para garantir resultados confiáveis ao médico-veterinário.
1. Coloração supravital
Método clássico, utilizando corantes como azul de cresil brilhante, que destacam o RNA ribossômico e permitem distinguir agregados de pontilhados.
2. Equipamentos automatizados
Hematologia de última geração analisa parâmetros por fluorescência e intensidade de sinal, oferecendo rapidez, consistência e alto grau de padronização.
A automação é uma das principais aliadas na padronização e segurança dos resultados, um compromisso permanente do ZooGene.
Interpretação clínica dos resultados
Aumento de reticulócitos agregados indica:
-
● Anemia regenerativa
-
● Hemorragia aguda
-
● Hemólise
-
● Resposta positiva a terapias de estímulo eritropoiético
-
● Recuperação após tratamento de hemoparasitoses
Baixa ou ausência de reticulócitos agregados sugere:
-
Anemia não regenerativa
-
Doenças da medula óssea (mielofibrose, hipoplasia, infiltrações neoplásicas)
-
Inflamação crônica severa
-
Deficiência de eritropoetina (comum em DRC)
-
Deficiências nutricionais importantes
A análise isolada dos reticulócitos já fornece informações valiosas, mas ganha ainda mais força quando combinada com o hemograma completo, perfil bioquímico e histórico clínico do paciente.
A importância dessa avaliação para o veterinário
A contagem de reticulócitos agregados é uma ferramenta poderosa na medicina felina.
Ela permite que o médico-veterinário:
-
● compreenda a fisiologia da anemia;
-
● diferencie quadros regenerativos de não regenerativos com segurança;
-
● identifique respostas terapêuticas;
-
● estabeleça condutas mais eficientes e personalizadas;
-
● acompanhe a evolução clínica com maior previsibilidade.
Em um cenário onde pequenas variações podem mudar completamente o diagnóstico, interpretar reticulócitos corretamente é indispensável.
Entender o comportamento dos reticulócitos em felinos é essencial para interpretar corretamente o hemograma e avaliar a função da medula óssea. A diferenciação entre agregados e pontilhados evita erros diagnósticos e garante uma leitura precisa da resposta eritropoiética.
No dia a dia clínico, essa análise se torna um guia confiável para direcionar decisões, terapias e acompanhar a evolução do paciente.
O ZooGene, referência nacional em análises veterinárias, oferece exames hematológicos completos, tecnologia avançada, automação de ponta e uma equipe multidisciplinar altamente qualificada, garantindo ao veterinário resultados precisos, consistentes e seguros para apoiar diagnósticos eficazes.
Contato e serviços ZooGene
-
● E-mail: zoogene@zoogene.com.br
-
● Telefones: 31-3324 4020 | 31-3324 4030
-
● Endereço: Rua Atenas, 257, Prado, Belo Horizonte, Minas Gerais, CEP: 30.411-230
Serviços oferecidos: exames laboratoriais, sexagem de aves, acompanhamento clínico de pets, resultados rápidos e confiáveis.
Mais informações e agendamentos:https://www.zoogene.com.br

1002/2026
Diferença entre soro e plasma: entenda a importância na rotina laboratorial
Informativo
O sangue é um tecido complexo, formado por células e uma porção líquida rica em proteínas, hormônios, eletrólitos e outros componentes essenciais. Ao realizar exames laboratoriais, é fundamental compreender as diferenças entre soro e plasma, pois a escolha correta da amostra é determinante para a precisão dos resultados e para a interpretação clínica segura.
Embora ambos sejam obtidos a partir da coleta sanguínea, soro e plasma diferem na presença de fatores de coagulação e na forma de preparo. Entender essas diferenças ajuda veterinários e laboratoristas a selecionar o material adequado para cada tipo de exame.
Plasma: o sangue antes da coagulação
O plasma é a fração líquida do sangue que ainda contém fatores de coagulação ativos. Para obtê-lo, o sangue é coletado em tubos com anticoagulante, como EDTA, citrato ou heparina, que impedem a coagulação durante o processamento.
Características do plasma:
-
● contém todas as proteínas plasmáticas, incluindo fibrinogênio e fatores de coagulação;
-
● representa o sangue antes da coagulação;
-
● é essencial para exames que dependem de fatores de coagulação ativos, como testes de hemostasia, fibrinogênio e tempos de protrombina e tromboplastina parcial ativada;
-
● pode ser utilizado quando se deseja avaliar todas as proteínas plasmáticas de forma íntegra.
O plasma é, portanto, indicado sempre que a análise depender da presença de fatores de coagulação ou quando se busca uma visão completa das proteínas circulantes.
Soro: o sangue depois da coagulação
O soro é obtido após a coagulação do sangue, quando o coágulo é removido por centrifugação. Durante esse processo, o fibrinogênio e outros fatores de coagulação são consumidos, mas a maioria das proteínas plasmáticas, eletrólitos e hormônios permanece intacta.
Características do soro:
-
● não contém fibrinogênio nem fatores de coagulação consumidos;
-
● mantém proteínas plasmáticas, hormônios e eletrólitos;
-
● ideal para exames bioquímicos, hormonais e serológicos;
-
● evita interferência de anticoagulantes nos reagentes e parâmetros medidos.
O soro é a escolha preferida em grande parte dos exames laboratoriais clínicos, pois fornece resultados confiáveis sem interferência química.
Quando usar soro ou plasma?
A escolha do material correto depende do exame solicitado:
-
● exames de coagulação, fibrinogênio ou provas de hemostasia → plasma;
-
● exames bioquímicos, hormonais e serológicos → soro.
Compreender essas diferenças é essencial para garantir a precisão dos resultados, evitar interferências pré-analíticas e apoiar diagnósticos veterinários mais confiáveis.
A importância do ZooGene na análise laboratorial
No ZooGene, a coleta e o processamento de amostras seguem protocolos rigorosos, garantindo a escolha correta entre soro e plasma de acordo com o exame solicitado.
Com tecnologia avançada, automação de ponta e equipe especializada, O ZooGene assegura:
-
● resultados precisos e confiáveis;
-
● interpretação segura dos exames;
-
● seu suporte completo ao médico-veterinário na rotina clínica.
Entender a diferença entre soro e plasma é mais do que conhecimento técnico: é uma etapa fundamental para garantir a confiabilidade dos exames laboratoriais e a segurança no diagnóstico veterinário.
O ZooGene oferece suporte completo, desde a coleta até a interpretação dos resultados, garantindo que cada análise seja realizada com qualidade e precisão, auxiliando médicos-veterinários a tomar decisões clínicas mais assertivas e confiáveis.
Ficou com alguma dúvida? Fale com o ZooGene.
-
E-mail: zoogene@zoogene.com.br
-
Telefones: 31-3324 4020 | 31-3324 4030
-
Endereço: Rua Atenas, 257, Prado, Belo Horizonte, Minas Gerais, CEP: 30.411-230
Serviços oferecidos: exames laboratoriais, sexagem de aves, acompanhamento clínico de pets, resultados rápidos e confiáveis.
Mais informações e agendamentos:https://www.zoogene.com.br

0502/2026
Tipagem e compatibilidade sanguínea: por que são importantes?
Informativo
Na medicina veterinária, as transfusões sanguíneas tornaram-se um recurso terapêutico cada vez mais frequente, tanto em casos emergenciais quanto em tratamentos prolongados. No entanto, a segurança transfusional depende de uma etapa fundamental: a tipagem e a compatibilidade sanguínea entre doador e receptor.
Assim como em humanos, cães e gatos possuem diferentes grupos sanguíneos, e nem sempre animais da mesma espécie ou até da mesma raça são compatíveis entre si. Ignorar essa avaliação pode resultar em reações transfusionais graves, com risco de hemólise, choque anafilático e até óbito.
O que é a tipagem sanguínea em cães e gatos?
A tipagem sanguínea é o exame que identifica o grupo sanguíneo de um animal, determinando quais antígenos estão presentes na superfície das hemácias. Essa informação é essencial antes de qualquer transfusão, especialmente em pacientes que já receberam transfusões anteriores ou em casos de anemias graves.
Em cães
Os grupos sanguíneos caninos são classificados pelos antígenos DEA (Dog Erythrocyte Antigen). Os principais são DEA 1.1, 1.2, 3, 4, 5 e 7, sendo o DEA 1.1 o mais relevante do ponto de vista clínico.
Cães DEA 1.1 positivos só devem receber sangue de doadores também DEA 1.1 positivos. Cães DEA 1.1 negativos devem nunca receber sangue de doadores positivos, pois podem desenvolver reações hemolíticas graves em transfusões subsequentes.
Em gatos
A classificação é mais simples, mas a incompatibilidade é mais severa. Os felinos apresentam três tipos sanguíneos: A, B e AB.
Gatos do tipo A possuem anticorpos anti-B em baixo título. Gatos do tipo B possuem anticorpos anti-A em alto título, e uma transfusão incorreta pode causar hemólise aguda e fatal. Gatos AB são receptores universais, mas doadores restritos.
Por isso, a tipagem sanguínea felina deve ser obrigatória antes de qualquer transfusão, inclusive em pacientes que nunca foram transfundidos.
Compatibilidade sanguínea: a importância da prova cruzada
A prova cruzada, ou teste de compatibilidade, é o exame que avalia se há reação entre o sangue do doador e o do receptor antes da transfusão. Mesmo quando os tipos sanguíneos são compatíveis, podem existir anticorpos irregulares capazes de provocar reações transfusionais.
Existem dois tipos de prova cruzada:
-
● prova cruzada maior: mistura o soro do receptor com as hemácias do doador e avalia se o receptor possui anticorpos contra o sangue do doador.
-
● prova cruzada menor: mistura o soro do doador com as hemácias do receptor e avalia se o doador possui anticorpos que possam reagir com o sangue do receptor.
Um resultado incompatível indica risco elevado de hemólise, aglutinação e reações anafiláticas, sendo contraindicado o uso desse doador.
A compatibilidade sanguínea, portanto, é o último passo antes da transfusão, garantindo segurança e eficácia terapêutica.
Consequências da transfusão incompatível
Quando a tipagem ou a prova cruzada são negligenciadas, o paciente pode apresentar:
-
● hemólise intravascular aguda (destruição das hemácias transfundidas)
-
● choque anafilático
-
● insuficiência renal aguda
-
● coagulação intravascular disseminada (CIVD)
Por isso, a hemoterapia veterinária segura deve seguir os mesmos padrões de controle e rastreabilidade adotados na medicina humana.
ZooGene e HemoZoo: parceria pela segurança transfusional veterinária
O ZooGene, em parceria com o HemoZoo, oferece serviços especializados de tipagem e compatibilidade sanguínea para cães e gatos, garantindo suporte técnico e precisão diagnóstica aos médicos-veterinários.
Nossos diferenciais incluem:
-
● testes moleculares e imunológicos de alta sensibilidade
-
● equipamentos automatizados e controle de qualidade rigoroso
-
● corpo técnico composto por veterinários, biomédicos e biólogos especializados em hemoterapia animal
-
● atendimento rápido e suporte interpretativo para o clínico
Com essa parceria, o profissional tem acesso a resultados confiáveis, fundamentais para condutas transfusionais seguras e baseadas em evidência científica.
Quando solicitar tipagem e prova de compatibilidade
O médico-veterinário deve considerar a tipagem e o teste de compatibilidade sempre que:
-
● o paciente for transfundido pela primeira vez
-
● houver histórico de transfusões anteriores
-
● existirem anemias hemolíticas, doenças infecciosas (como erliquiose ou babesiose) ou alterações imunológicas
-
● o animal pertencer a banco de doadores
-
● for realizada cirurgia de grande porte com risco de hemorragia
Essas medidas preventivas reduzem complicações, melhoram o prognóstico e fortalecem a prática clínica baseada em protocolos seguros.
Escolha diagnóstico certo e segurança transfusional
O ZooGene e o HemoZoo são referência em diagnóstico veterinário e hemoterapia animal, atuando lado a lado para garantir segurança, precisão e agilidade nos resultados laboratoriais.
Entre em contato e saiba mais
Rua Atenas, 257, Prado, Belo Horizonte Minas Gerais
CEP: 30.411-230
Telefone: 31- 3324 4020
Telefone: 31- 3324 4030
zoogene@zoogene.com.br

0302/2026
Resultado 1:40 para leishmaniose? Entenda por que ele é considerado indeterminado
Informativo
Em muitos casos de triagem sorológica, o resultado 1:40 para leishmaniose gera dúvidas na interpretação clínica. Esse título, obtido pela Reação de Imunofluorescência Indireta (RIFI), é considerado limítrofe e não permite confirmar nem descartar a infecção por Leishmania spp.
Para o médico-veterinário, compreender as nuances desse resultado é fundamental para conduzir o caso de forma segura, evitando diagnósticos equivocados e decisões terapêuticas precipitadas.
O ZooGene, referência em diagnóstico molecular veterinário, explica a seguir como interpretar corretamente esse achado e quais estratégias laboratoriais podem complementar a investigação.
Interpretação do exame RIFI para leishmaniose
A RIFI é um método sorológico que detecta anticorpos específicos anti-Leishmania spp.. Os resultados são expressos em títulos de diluição, indicando a concentração de anticorpos presentes na amostra.
-
● Títulos ≥1:80 são considerados reativos, sugerindo exposição significativa ao agente.
-
● Títulos ≤1:20 são considerados não reativos.
-
● O título 1:40 situa-se na zona cinzenta, em que há resposta imunológica mínima, podendo representar:
-
fase inicial da infecção (antes da soroconversão plena);
-
infecção subclínica ou autolimitante;
-
interferência de co-infecções (ex.: Ehrlichia canis, Babesia canis);
-
variações imunológicas individuais.
-
Por essa razão, o resultado 1:40 é interpretado como indeterminado e requer monitoramento sorológico e, idealmente, confirmação molecular quando o quadro clínico se mostra compatível com a doença.
Limitações da sorologia e necessidade de testes complementares
Embora a RIFI seja amplamente utilizada por sua sensibilidade e praticidade, ela apresenta limitações inerentes à resposta imune do hospedeiro.
Anticorpos podem:
-
● demorar a ser detectados nas fases iniciais da doença;
-
● persistir mesmo após a resolução da infecção em níveis mais altos;
-
● sofrer interferência cruzada com outros agentes.
Dessa forma, o resultado 1:40 para leishmaniose deve ser interpretado no contexto clínico-epidemiológico e preferencialmente confirmado por métodos que detectem o agente etiológico diretamente, como a PCR (Reação em Cadeia da Polimerase) e exames parasitológicos.
Associação da sorologia + parasitológico e biologia molecular: o padrão-ouro em diagnóstico de leishmaniose
A combinação entre sorologia e PCR oferece maior acurácia diagnóstica:
-
● RIFI → evidencia resposta imune do hospedeiro;
-
● PCR → identifica material genético da Leishmania spp. diretamente nas amostras clínicas.
-
● Métodos parasitológicos ( citologia / histologia): identifica as formas parasitárias da Leishmania spp. em visualização direta.
O uso conjunto desses métodos é especialmente indicado em:
-
● casos com títulos baixos ou limítrofes (1:40);
-
● suspeitas clínicas com sorologia negativa inicial;
-
● acompanhamento de animais tratados, avaliando persistência ou eliminação do parasita;
-
● programas de triagem em áreas endêmicas.
No ZooGene, a PCR é realizada com tecnologia automatizada, garantindo alta sensibilidade e especificidade na detecção do DNA do parasito, reduzindo significativamente o risco de falsos negativos.
Conduta recomendada diante de um resultado 1:40
-
● Repetir a sorologia em 30 a 60 dias, observando possível elevação do título (soroconversão).
-
● Associar exame molecular (PCR) e parasitológico para confirmação direta do parasita.
-
● Correlacionar os achados laboratoriais com os sinais clínicos, histórico epidemiológico e exames complementares (hemograma, bioquímica sérica, proteinograma, citologia, histopatologia etc.).
-
● Registrar e monitorar a evolução do título ao longo do tempo, especialmente em animais assintomáticos ou expostos.
Essa conduta garante maior segurança diagnóstica e permite tomada de decisão baseada em evidências.
Diagnóstico confiável é com o ZooGene
O ZooGene é um dos principais laboratórios veterinários do Brasil, especializado em análises clínicas e moleculares de alta complexidade.
Oferecemos:
-
● equipamentos automatizados em todas as etapas do processo;
-
● protocolos validados e atualizados segundo padrões internacionais;
-
● equipe técnica composta por veterinários, biomédicos e biólogos especializados;
-
● controle rigoroso de qualidade e rastreabilidade dos resultados.
Com a experiência do ZooGene, o médico-veterinário tem à disposição ferramentas diagnósticas confiáveis para conduzir casos suspeitos de leishmaniose canina e felina com segurança e embasamento técnico.
Parceria técnica para diagnósticos de excelência
O ZooGene é o seu parceiro em diagnóstico veterinário de precisão. Encaminhe suas amostras e conte com nossa estrutura para exames sorológicos e moleculares, incluindo RIFI, PCR, exames parasitológico e painéis completos para doenças infecciosas.
Entre em contato com o ZooGene e solicite o envio de amostras.
Resultados confiáveis, suporte técnico e compromisso com a qualidade.

3001/2026
Exame da medula óssea: por que realizar e quando indicar?
Informativo
O exame da medula óssea é uma ferramenta diagnóstica de grande valor na medicina veterinária, especialmente nos casos em que alterações hematológicas persistem sem causa aparente. Apesar de ainda gerar dúvidas ou receios, trata-se de um procedimento seguro, altamente informativo e, muitas vezes, decisivo para a elucidação diagnóstica.
A medula óssea é o principal órgão hematopoiético do organismo, responsável pela produção das células sanguíneas, hemácias, leucócitos e plaquetas. Qualquer alteração nesse processo pode refletir diretamente nos resultados do hemograma, tornando a avaliação medular fundamental quando o exame sanguíneo não é suficiente para explicar o quadro clínico do paciente.
Quando o exame de medula óssea é indicado
A principal indicação para a realização do exame de medula óssea é a presença de alterações hematológicas persistentes ou inexplicadas, especialmente quando não respondem às abordagens iniciais ou não possuem causa evidente.
Entre as principais indicações, destacam-se:
-
● neutropenia persistente ou recorrente;
-
● trombocitopenia sem causa definida;
-
● anemia pouco regenerativa ou não regenerativa;
-
● pancitopenia;
-
● leucocitose ou leucopenia de origem indeterminada;
-
● suspeita de falha ou supressão medular.
Nesses cenários, o exame permite diferenciar se a alteração é decorrente de um problema de produção na medula óssea ou de fatores periféricos, como destruição ou consumo aumentado das células.
Investigação de neoplasias hematopoiéticas
Além das alterações quantitativas das células sanguíneas, o exame de medula óssea é indispensável na investigação de neoplasias hematopoiéticas. Ele auxilia no diagnóstico, estadiamento e acompanhamento de diversas doenças onco-hematológicas.
Entre as principais condições avaliadas por meio do exame medular, incluem-se:
-
● linfomas, especialmente nos casos com infiltração medular;
-
● leucemias agudas e crônicas;
-
● mieloma múltiplo;
-
● mastocitomas sistêmicos;
-
● síndromes mielodisplásicas.
A análise citológica da medula óssea permite identificar alterações na maturação celular, presença de células neoplásicas e distúrbios na relação entre as diferentes linhagens hematopoiéticas.
Avaliação das reservas de ferro
Outro aspecto importante do exame de medula óssea é a avaliação das reservas de ferro do organismo. Embora exames séricos possam sugerir alterações no metabolismo do ferro, a medula óssea é considerada o local de referência para a avaliação direta desse mineral.
A identificação de reservas adequadas, reduzidas ou ausentes auxilia na diferenciação entre:
-
● anemia ferropriva;
-
● anemia de doença crônica;
-
● anemias associadas a processos inflamatórios ou neoplásicos.
Essa informação é essencial para direcionar corretamente a conduta terapêutica e evitar suplementações inadequadas.
Diagnóstico de doenças infecciosas sistêmicas
O exame de medula óssea também desempenha papel fundamental no diagnóstico de doenças infecciosas sistêmicas, especialmente aquelas com tropismo pelo sistema mononuclear fagocitário.
Entre os agentes infecciosos mais comumente identificados na medula óssea, destaca-se:
-
● Leishmania spp.
A medula óssea é um dos tecidos de eleição para a detecção desse agente, sendo uma ferramenta valiosa no diagnóstico confirmatório da leishmaniose visceral canina, principalmente em casos com sorologia inconclusiva ou sinais clínicos inespecíficos.
Além disso, outros agentes infecciosos podem ser identificados incidentalmente durante a análise citológica.
Contraindicações e segurança do procedimento
As contraindicações para o exame de medula óssea são poucas e, na maioria das vezes, relativas. Com a avaliação prévia do estado clínico do animal e a escolha adequada do local de coleta, o procedimento apresenta baixo risco.
Quando realizado por profissionais capacitados, os benefícios diagnósticos superam amplamente os riscos, especialmente em casos complexos que desafiam o diagnóstico clínico e laboratorial convencional.
A importância da interpretação especializada
A interpretação do exame de medula óssea exige conhecimento técnico e experiência em hematologia veterinária. A análise deve sempre ser correlacionada com o hemograma, exames complementares e o quadro clínico do paciente.
No ZooGene, o exame de medula óssea é realizado e interpretado por uma equipe especializada, garantindo laudos precisos e suporte científico ao médico-veterinário. Essa abordagem integrada permite transformar achados laboratoriais em diagnósticos seguros e decisões clínicas mais assertivas.
O exame de medula óssea é um aliado indispensável na investigação de distúrbios hematológicos persistentes, neoplasias hematopoiéticas e doenças infecciosas sistêmicas. Sua realização permite compreender a origem das alterações sanguíneas e direcionar de forma adequada o diagnóstico e o tratamento.
Quando o hemograma não responde a todas as perguntas, a medula óssea oferece respostas valiosas.

2801/2026
Erro pré-analítico: o vilão silencioso do laboratório veterinário
Informativo
Quando se fala em qualidade de exames laboratoriais, é comum associar os resultados à tecnologia dos equipamentos ou à interpretação do médico-veterinário. No entanto, uma parte significativa dos erros laboratoriais ocorre antes mesmo da análise, na chamada fase pré-analítica. Por isso, o erro pré-analítico é considerado o verdadeiro vilão silencioso do laboratório veterinário.
A fase pré-analítica compreende todas as etapas que antecedem o processamento da amostra no laboratório, incluindo a solicitação do exame, preparo do paciente, coleta, acondicionamento, armazenamento e transporte do material biológico. Pequenas falhas nesse processo podem comprometer totalmente a confiabilidade do resultado, mesmo quando a análise é realizada com excelência técnica.
O que são erros pré-analíticos?
Os erros pré-analíticos são todas as interferências que ocorrem antes da leitura analítica do exame e que alteram a qualidade da amostra. Eles são responsáveis pela maior parte das não conformidades laboratoriais e, muitas vezes, passam despercebidos na rotina clínica.
Entre os principais erros pré-analíticos, destacam-se:
-
● coleta inadequada da amostra;
-
● uso incorreto do tipo de tubo;
-
● volume inadequado de sangue no tubo;
-
hemólise;
-
hemodiluição;
-
armazenamento em temperatura inadequada;
-
atraso no envio da amostra ao laboratório;
-
identificação incorreta do material.
Essas falhas podem gerar resultados falsamente alterados, levando a interpretações equivocadas e impactando diretamente a conduta clínica.
Hemólise: um dos erros mais frequentes
A hemólise ocorre quando há ruptura das hemácias, liberando o conteúdo intracelular no plasma ou soro. Esse processo pode acontecer devido a coleta traumática, uso inadequado de agulhas, agitação excessiva do tubo ou transporte inadequado da amostra.
A presença de hemólise pode interferir em diversos exames, causando:
-
● aumento falso de potássio, fósforo e enzimas;
-
● alteração de parâmetros bioquímicos;
-
● dificuldade na leitura automatizada;
-
● necessidade de rejeição da amostra.
Em muitos casos, a hemólise não é percebida visualmente pelo clínico, mas é identificada no laboratório durante o controle de qualidade.
Hemodiluição e volume inadequado
A hemodiluição ocorre quando há contaminação da amostra com fluidos, como soluções intravenosas, ou quando o volume de sangue no tubo não respeita a proporção correta com o aditivo.
Esse erro pode resultar em:
-
● diminuição falsa de proteínas e células;
-
● alterações em eletrólitos;
-
● resultados incompatíveis com o quadro clínico;
-
● dificuldade na interpretação do hemograma e da bioquímica.
Por isso, respeitar o volume indicado em cada tubo e evitar coletas em acessos venosos com infusão ativa são cuidados essenciais para a qualidade da amostra.
Armazenamento e transporte inadequados
Mesmo quando a coleta é realizada corretamente, falhas no armazenamento e transporte podem comprometer a amostra. Temperaturas inadequadas, exposição à luz, vibração excessiva e atrasos no envio ao laboratório afetam a estabilidade dos analitos.
Entre as consequências mais comuns estão:
-
● degradação de enzimas e hormônios;
-
● alterações no pH da amostra;
-
● proliferação bacteriana;
-
● perda da viabilidade celular.
Cada tipo de exame possui recomendações específicas de conservação, e o não cumprimento dessas orientações aumenta o risco de resultados imprecisos.
Impactos clínicos do erro pré-analítico
Os erros pré-analíticos não afetam apenas o laboratório, mas impactam diretamente o atendimento clínico. Resultados alterados podem levar a:
-
● diagnósticos incorretos;
-
● tratamentos desnecessários;
-
● atraso na tomada de decisão;
-
● necessidade de recoleta;
-
● aumento de custos e estresse para o tutor e o paciente.
Em casos mais graves, um erro pré-analítico pode mascarar doenças importantes ou sugerir condições inexistentes, colocando a saúde do animal em risco.
O papel do laboratório na identificação das interferências
No ZooGene, a qualidade é prioridade em todas as etapas do processo. A equipe técnica e de qualidade monitora rigorosamente cada amostra recebida, avaliando aspectos como integridade, volume, presença de hemólise e condições de transporte.
Quando qualquer interferência é identificada, o laboratório:
-
● entra em contato rapidamente com o cliente;
-
● orienta sobre a possível interferência no resultado;
-
● sugere soluções, como recoleta ou exames complementares;
-
● garante transparência e segurança na liberação dos laudos.
Essa comunicação ativa é fundamental para assegurar diagnósticos confiáveis e fortalecer a parceria com os médicos-veterinários.
Prevenção: a chave para reduzir erros pré-analíticos
A prevenção dos erros pré-analíticos depende de boas práticas e padronização dos processos. Algumas medidas essenciais incluem:
-
● treinamento contínuo das equipes de coleta;
-
● escolha correta dos tubos e materiais;
-
● respeito ao volume indicado;
-
● identificação adequada das amostras;
-
● acondicionamento e transporte corretos;
-
● alinhamento constante entre clínica e laboratório.
Essas ações simples reduzem significativamente a ocorrência de falhas e aumentam a confiabilidade dos exames.
O erro pré-analítico é silencioso, mas seus impactos podem ser profundos. Reconhecer sua importância é fundamental para garantir resultados laboratoriais precisos e decisões clínicas seguras.
No ZooGene, cada detalhe é cuidadosamente monitorado para transformar amostras em diagnósticos confiáveis. Nosso compromisso com a qualidade vai além da análise: começa na orientação, passa pelo controle rigoroso e se completa no suporte científico ao médico-veterinário.
Porque no diagnóstico laboratorial, cada detalhe conta, e a excelência começa antes mesmo do exame.

2101/2026
Leucocitose, leucopenia e desvios no leucograma: o que essas alterações indicam?
Informativo
O leucograma é uma das ferramentas mais importantes da hematologia veterinária, pois reflete de forma direta a resposta do sistema imune e o funcionamento da medula óssea diante de diferentes estímulos fisiológicos e patológicos. Alterações como leucocitose, leucopenia e desvios no padrão de maturação dos leucócitos fornecem informações valiosas sobre processos inflamatórios, infecciosos, imunológicos e até endócrinos.
Interpretar corretamente essas alterações exige não apenas a análise dos valores absolutos, mas também a avaliação da distribuição das células, da morfologia celular e do contexto clínico do paciente.
O que é o leucograma e por que ele é tão importante
O leucograma é a parte do hemograma responsável pela avaliação quantitativa e qualitativa dos leucócitos, incluindo neutrófilos, linfócitos, monócitos, eosinófilos e basófilos. Ele permite identificar padrões de resposta inflamatória, imunológica e medular.
Mais do que números, o leucograma revela como o organismo está reagindo a desafios internos ou externos, funcionando como um verdadeiro retrato da atividade imunológica naquele momento.
Leucocitose: quando os leucócitos estão aumentados
A leucocitose é caracterizada pelo aumento do número total de leucócitos circulantes. Essa alteração pode ocorrer por diferentes motivos, sendo a neutrofilia a alteração mais frequentemente observada.
Entre as principais causas de leucocitose, destacam-se:
-
● processos inflamatórios agudos;
-
● infecções bacterianas;
-
● resposta ao estresse;
-
● uso de corticosteroides;
-
● necrose tecidual;
-
● algumas neoplasias.
Em processos inflamatórios agudos, a neutrofilia ocorre devido à liberação de neutrófilos maduros armazenados na medula óssea e nos compartimentos marginais. Quando a demanda é intensa, a medula aumenta sua atividade para suprir o consumo periférico.
Leucopenia: quando a defesa está reduzida
A leucopenia é definida pela redução do número total de leucócitos no sangue periférico e representa uma condição de maior risco clínico, pois indica diminuição da capacidade de defesa do organismo.
As principais causas de leucopenia incluem:
-
● infecções virais graves;
-
● endotoxemia;
-
● septicemia;
-
● depressão ou falha medular;
-
● consumo excessivo de neutrófilos em processos inflamatórios intensos;
-
efeitos adversos de fármacos.
Em muitos casos, a leucopenia ocorre quando há esgotamento das reservas de neutrófilos da medula óssea, situação que pode evoluir rapidamente para quadros graves se não for identificada e tratada precocemente.
Desvio à esquerda: sinal de resposta inflamatória ativa
O desvio à esquerda é caracterizado pela presença aumentada de neutrófilos imaturos, como bastonetes, no sangue periférico. Essa alteração indica que a medula óssea está liberando células ainda não totalmente maduras para suprir uma demanda inflamatória aumentada.
O desvio à esquerda é comumente observado em:
-
● infecções bacterianas;
-
● inflamações intensas;
-
● necrose tecidual;
-
● processos sépticos.
Quando o desvio à esquerda é acentuado e acompanhado de alterações tóxicas nos neutrófilos, como vacuolização citoplasmática, grânulos tóxicos ou corpúsculos de Döhle, o achado sugere inflamação sistêmica de maior gravidade e pior prognóstico.
Desvio à direita: maturação celular prolongada
O desvio à direita é caracterizado pela presença de neutrófilos hipersegmentados, ou seja, células mais maduras que permaneceram por mais tempo na circulação.
Essa alteração pode indicar:
-
● resposta medular retardada;
-
● processos inflamatórios crônicos;
-
● fase de recuperação de processos inflamatórios;
-
● uso prolongado de corticosteroides.
Diferentemente do desvio à esquerda, o desvio à direita não indica inflamação ativa intensa, mas sim uma modulação da resposta inflamatória ao longo do tempo.
A importância da morfologia celular
Além da contagem absoluta dos leucócitos, a avaliação da morfologia celular é essencial para a interpretação correta do leucograma. Alterações morfológicas fornecem informações adicionais sobre a gravidade e a cronicidade do processo.
Entre as principais alterações morfológicas observadas, destacam-se:
-
● toxicidade neutrofílica;
-
● vacuolização citoplasmática;
-
● granulação tóxica;
-
● corpúsculos de Döhle;
-
● alterações degenerativas.
Esses achados reforçam a necessidade de avaliação microscópica criteriosa, complementando os dados fornecidos pelos analisadores automatizados.
Correlação clínica: essencial para o diagnóstico
Nenhuma alteração do leucograma deve ser interpretada de forma isolada. A correlação com o quadro clínico, histórico do paciente, exames complementares e evolução temporal é fundamental para um diagnóstico assertivo.
O mesmo padrão leucocitário pode ter significados diferentes dependendo do contexto, da espécie, da idade e da condição clínica do animal.
O papel do laboratório no suporte ao clínico
No ZooGene, a análise do leucograma vai além da liberação de valores numéricos. Cada amostra passa por avaliação criteriosa da morfologia celular, garantindo a identificação de alterações relevantes que impactam diretamente a interpretação clínica.
A equipe técnica e científica do ZooGene está preparada para oferecer suporte na leitura dos resultados, auxiliando o médico-veterinário na condução dos casos e na tomada de decisões mais seguras.
Leucocitose, leucopenia e desvios no leucograma são reflexos diretos da resposta do organismo frente a inflamações, infecções e alterações da medula óssea. Avaliar o leucograma completo, com atenção aos valores absolutos e à morfologia celular, é essencial para compreender o estágio, a intensidade e a gravidade do processo inflamatório.
No diagnóstico laboratorial, cada célula conta uma história e o leucograma revela a resposta do organismo.
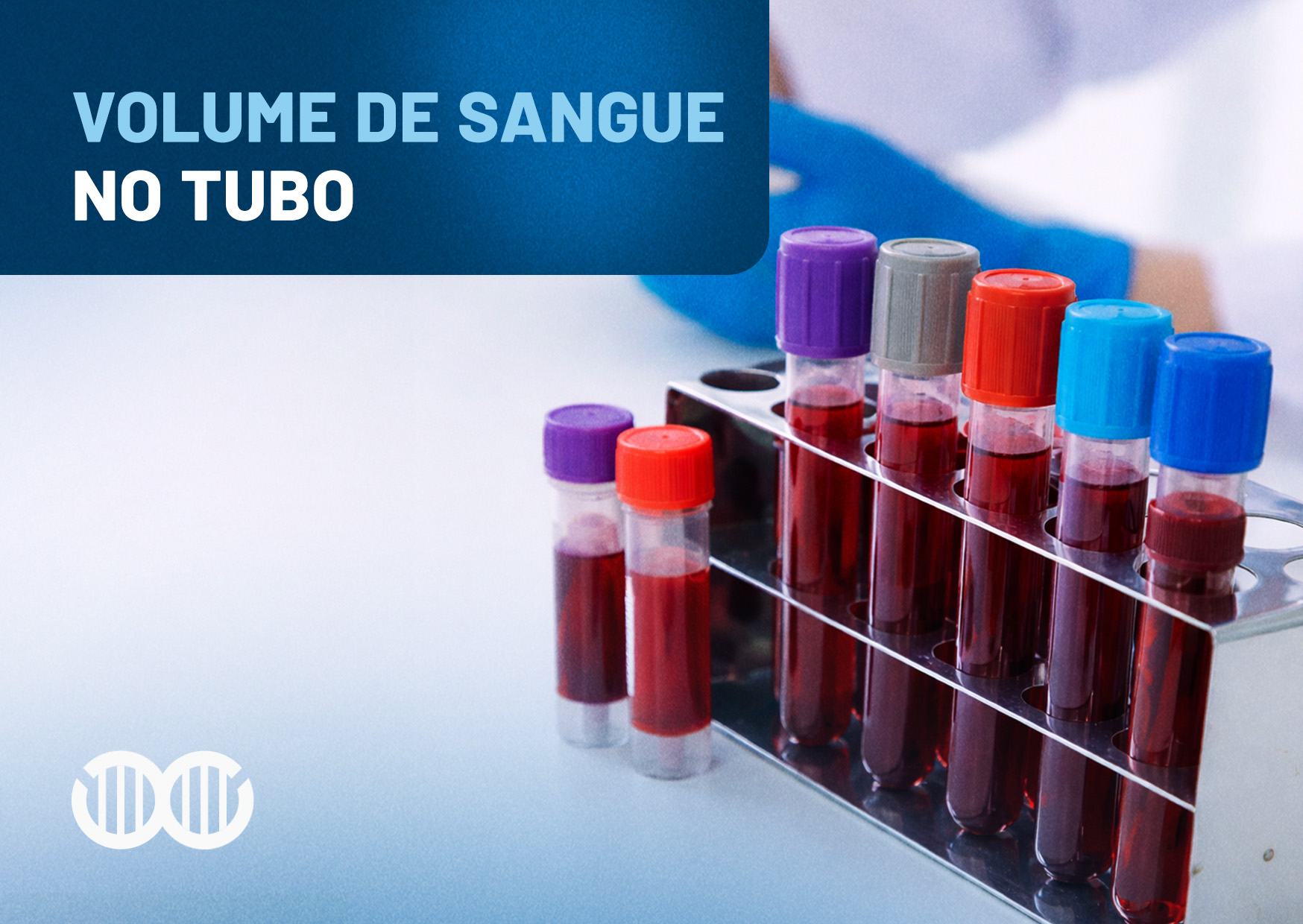
1601/2026
Coleta laboratorial veterinária: a importância do volume adequado de sangue no tubo
Informativo
A confiabilidade de um exame laboratorial não depende apenas de equipamentos modernos ou de uma equipe técnica qualificada. Grande parte da qualidade do resultado está diretamente relacionada à fase pré-analítica, que engloba desde a solicitação do exame até a chegada da amostra ao laboratório. Entre todos os fatores dessa etapa, um dos mais crítico, e muitas vezes subestimado, é o respeito ao volume correto de sangue no tubo de coleta.
Cada tubo é projetado para receber uma quantidade específica de sangue, de forma que haja uma proporção exata entre o volume coletado e o aditivo presente. Quando essa proporção não é respeitada, ocorrem interferências químicas e celulares capazes de comprometer todo o processo diagnóstico.
A relação entre volume de sangue e aditivos
Os tubos de coleta contêm anticoagulantes ou outros aditivos em quantidades previamente calculadas pelos fabricantes. Esses aditivos têm funções específicas, como impedir a coagulação, preservar células ou estabilizar determinados analitos.
Quando o tubo é preenchido abaixo ou acima do volume recomendado, o equilíbrio entre sangue e aditivo é perdido, o que pode resultar em:
-
● diluição inadequada da amostra;
-
● alterações morfológicas celulares;
-
● interferência nas reações químicas dos exames;
-
● resultados falsamente aumentados ou diminuídos;
-
● necessidade de recoleta e atraso no diagnóstico.
Por isso, respeitar a marcação do tubo não é um detalhe técnico, mas sim uma etapa essencial para garantir a fidelidade do exame.
Impactos do volume inadequado conforme o tipo de tubo
Tampa roxa – EDTA
O tubo com EDTA é amplamente utilizado para exames hematológicos, como o hemograma. O EDTA atua quelando o cálcio, impedindo a coagulação do sangue e preservando as células para análise.
Quando o volume de sangue coletado é inferior ao recomendado, podem ocorrer:
-
● diluição excessiva da amostra;
-
● retração e distorção das hemácias;
-
● alterações morfológicas em leucócitos;
-
● agregação plaquetária;
-
● falsas trombocitopenias;
-
● contagens celulares incorretas.
Essas alterações comprometem diretamente a interpretação do hemograma, podendo levar a diagnósticos equivocados de anemia, leucopenia, leucocitose ou distúrbios plaquetários.
Tampa azul – citrato de sódio
Os tubos com citrato de sódio são indicados para exames de coagulação, como tempo de protrombina (TP), tempo de tromboplastina parcial ativada (TTPa) e fibrinogênio. A proporção correta, geralmente, é de 9 partes de sangue para 1 parte de anticoagulante.
Quando essa proporção não é respeitada, podem ocorrer:
-
● tempos de coagulação falsamente prolongados, devido ao excesso de citrato;
-
● tempos falsamente encurtados, quando há pouco anticoagulante;
-
● coagulação parcial da amostra;
-
● interpretação incorreta de distúrbios da hemostasia.
Em exames de coagulação, pequenas variações no volume podem causar grandes impactos clínicos, especialmente em pacientes críticos ou em avaliações pré-operatórias.
Tampa vermelha – sem anticoagulante
Os tubos sem anticoagulante são utilizados para a obtenção de soro, muito empregado em exames bioquímicos, hormonais e sorológicos. Nesses tubos, o sangue deve coagular de forma adequada antes da centrifugação.
Quando o volume de sangue é inadequado, podem ocorrer:
-
● formação inadequada do coágulo;
-
● hemólise;
-
● retenção de proteínas, enzimas e células no coágulo;
-
● alterações nos valores bioquímicos;
-
● resultados inconsistentes e pouco reprodutíveis.
Esses fatores interferem diretamente na qualidade do soro e na confiabilidade dos exames realizados a partir dele.
Tampa cinza – fluoreto de sódio / oxalato de potássio
Esse tipo de tubo é utilizado principalmente para a dosagem de glicose, pois o fluoreto de sódio inibe a glicólise, preservando a concentração do analito após a coleta.
Quando o volume não é respeitado, podem ocorrer:
-
● hemólise da amostra;
-
● valores falsamente baixos de glicose;
-
● vinterferência do excesso de aditivo nas reações analíticas;
-
● erros diagnósticos em distúrbios metabólicos.
Essas alterações são especialmente relevantes em pacientes com suspeita de hipoglicemia ou diabetes, nos quais a precisão do resultado é fundamental.
Principais erros pré-analíticos relacionados ao volume
Entre os erros mais comuns observados na rotina laboratorial, destacam-se:
-
● tubos preenchidos parcialmente;
-
● uso inadequado do tipo de tubo;
-
● desconhecimento da proporção correta sangue:aditivo;
-
● homogeneização incorreta após a coleta;
-
● falta de padronização dos procedimentos de coleta.
Esses erros aumentam a taxa de amostras rejeitadas, geram retrabalho, elevam custos e podem atrasar o início do tratamento.
Boas práticas para garantir resultados confiáveis
Para evitar interferências pré-analíticas e garantir a qualidade dos exames laboratoriais, é fundamental adotar boas práticas, como:
-
● respeitar rigorosamente o volume indicado em cada tubo;
-
● utilizar o tubo correto para cada exame solicitado;
-
● seguir a ordem correta de coleta;
-
● realizar homogeneização suave e adequada;
-
● investir em treinamento contínuo da equipe envolvida na coleta.
Essas medidas simples fazem uma grande diferença na segurança diagnóstica.
O compromisso do ZooGene com a excelência diagnóstica
No ZooGene, a qualidade do diagnóstico começa na coleta e se estende por todas as etapas do processo laboratorial. O laboratório conta com tecnologia de ponta, automação avançada e uma equipe técnica altamente capacitada, além de oferecer assessoria científica especializada para apoio aos médicos-veterinários.
Cada amostra é tratada com rigor técnico, responsabilidade e compromisso com a saúde animal, garantindo resultados confiáveis e interpretações seguras.
Respeitar o volume correto de sangue no tubo é um dos pilares para a obtenção de resultados laboratoriais precisos. Um erro simples na coleta pode comprometer toda a análise, gerar diagnósticos equivocados e impactar diretamente a conduta clínica.
Por isso, reforçamos: qualidade começa na coleta e se completa na interpretação científica. No ZooGene, cada detalhe importa, porque no diagnóstico laboratorial, cada amostra conta.

1401/2026
Neutrófilos tóxicos: um pequeno achado com grande significado
Informativo
No hemograma, alguns achados morfológicos podem passar despercebidos à primeira vista, mas carregam um impacto clínico significativo. Os neutrófilos tóxicos são um desses exemplos. Sua identificação representa um verdadeiro sinal de alerta, indicando que o organismo está enfrentando um desafio inflamatório ou infeccioso de grande intensidade.
Mais do que uma simples alteração celular, os neutrófilos tóxicos refletem uma resposta acelerada e intensa da medula óssea, geralmente associada a processos infecciosos graves, inflamações sistêmicas ou quadros de sepse.
O que são neutrófilos tóxicos
Neutrófilos tóxicos são neutrófilos que apresentam alterações morfológicas adquiridas durante sua produção acelerada na medula óssea. Essas alterações não estão relacionadas a toxicidade por substâncias externas, mas sim à imaturidade funcional decorrente de uma demanda inflamatória intensa.
Quando o organismo enfrenta uma infecção bacteriana severa ou uma inflamação aguda de grande magnitude, a medula óssea é estimulada a aumentar rapidamente a produção e liberação de neutrófilos, muitas vezes antes que essas células completem adequadamente seu processo de maturação.
Principais alterações morfológicas observadas
Os neutrófilos tóxicos podem apresentar diferentes características morfológicas, isoladas ou combinadas, sendo as mais comuns:
Vacuolização citoplasmática
Caracteriza-se pela presença de vacúolos claros no citoplasma do neutrófilo. Essa alteração indica intensa atividade fagocitária ou degeneração celular associada a processos inflamatórios graves.
Grânulos tóxicos
São grânulos citoplasmáticos grandes, escuros e irregulares, que refletem a produção acelerada de enzimas lisossomais. Sua presença está fortemente associada a infecções bacterianas severas.
Corpúsculos de Döhle
Pequenas inclusões azuladas no citoplasma, compostas por restos de retículo endoplasmático rugoso. Representam um dos sinais mais precoces de toxicidade neutrofílica.
A intensidade e a combinação dessas alterações geralmente se correlacionam com a gravidade do processo inflamatório.
O que a presença de neutrófilos tóxicos indica clinicamente
A identificação de neutrófilos tóxicos no hemograma sugere que o sistema imune está operando no limite de sua capacidade, tentando conter uma agressão significativa ao organismo.
Esses achados estão comumente associados a:
-
● infecções bacterianas graves;
-
● processos inflamatórios intensos;
-
● necrose tecidual extensa;
-
● sepse e choque séptico;
-
● inflamações sistêmicas de rápida progressão.
Em muitos casos, a presença de neutrófilos tóxicos tem maior relevância clínica do que a simples contagem absoluta de neutrófilos.
Neutrófilos tóxicos e desvio à esquerda
Os neutrófilos tóxicos frequentemente estão associados ao desvio à esquerda, caracterizado pela liberação de neutrófilos imaturos, como bastonetes, pela medula óssea.
Quando o desvio à esquerda é acompanhado de alterações tóxicas, o achado sugere um processo inflamatório ativo, intenso e potencialmente grave, com maior risco de evolução desfavorável se não houver intervenção rápida.
Por outro lado, a presença de neutrófilos tóxicos mesmo sem desvio à esquerda também deve ser valorizada, pois indica que a medula está sob forte estímulo inflamatório.
A importância da avaliação morfológica no laboratório
Os neutrófilos tóxicos não são identificados por analisadores hematológicos automatizados. Sua detecção depende exclusivamente da avaliação microscópica criteriosa do esfregaço sanguíneo.
Por isso, a atuação do laboratório vai muito além da liberação de números. A análise da morfologia celular é essencial para reconhecer alterações sutis, mas clinicamente relevantes, que impactam diretamente o diagnóstico e a conduta terapêutica.
No ZooGene, cada esfregaço é avaliado com atenção aos detalhes morfológicos, garantindo que achados importantes como a toxicidade neutrofílica sejam corretamente identificados e reportados ao clínico.
Impacto no prognóstico e na tomada de decisão
A presença de neutrófilos tóxicos geralmente está associada a quadros mais graves e pode indicar pior prognóstico, especialmente quando acompanhada de leucopenia, neutropenia ou alterações tóxicas intensas.
Identificar esse achado precocemente permite:
-
● intervenção clínica mais rápida;
-
● ajuste imediato da terapia antimicrobiana;
-
● monitoramento mais rigoroso do paciente;
-
● melhor avaliação da resposta ao tratamento ao longo do tempo.
Em muitos casos, a redução das alterações tóxicas ao longo do acompanhamento laboratorial indica resposta favorável à terapia instituída.
Correlação clínica é fundamental
Assim como qualquer achado hematológico, os neutrófilos tóxicos devem ser interpretados em conjunto com:
-
● o quadro clínico do paciente;
-
● histórico médico;
-
● exames laboratoriais complementares;
-
● evolução clínica.
A presença dessas alterações não define sozinha um diagnóstico, mas fornece uma informação extremamente valiosa sobre a gravidade e a dinâmica da resposta inflamatória.
Os neutrófilos tóxicos representam um pequeno achado morfológico com grande significado clínico. Sua presença indica produção acelerada da medula óssea diante de infecções bacterianas intensas, inflamações graves ou sepse, funcionando como um verdadeiro sinal de alerta para o clínico.
No diagnóstico laboratorial, a observação cuidadosa da morfologia celular faz toda a diferença. Quanto antes esse achado é identificado, mais rápido é possível agir e garantir o melhor prognóstico para o paciente.
Porque no diagnóstico laboratorial, cada célula conta.

0601/2026
Eosinófilos elevados: o que isso revela sobre a saúde do seu paciente
Informativo
Os eosinófilos são um tipo de leucócito (glóbulo branco) essencial na resposta imunológica, principalmente em processos alérgicos, parasitários e inflamatórios crônicos. Apesar de sua vida média no sangue ser curta, cerca de 1 hora em cães e 4 a 6 horas em geral, eles migram rapidamente para os tecidos, onde desempenham funções fundamentais de defesa.
A avaliação correta do número de eosinófilos no hemograma fornece informações importantes sobre o estado imunológico do paciente e pode indicar causas subjacentes de alterações hematológicas.
Eosinofilia: quando os eosinófilos estão elevados
O aumento de eosinófilos, chamado eosinofilia, está geralmente associado a processos crônicos, pois inflamações agudas raramente elevam significativamente esses leucócitos.
As principais causas incluem:
-
● reações alérgicas, como Dermatite Alérgica à Picada de Pulga (DAP);
-
● infestações parasitárias, incluindo vermes intestinais e ectoparasitas;
-
● leucemias eosinofílicas;
-
● doenças eosinofílicas específicas;
-
● hipoadrenocorticismo (doença de Addison);
-
● neoplasias, como mastocitomas e linfomas de células T.
Quando essas causas mais comuns são descartadas, podem ser investigadas condições menos frequentes, como certos tumores sólidos e síndromes imunológicas.
A presença de eosinofilia, portanto, funciona como um sinal de alerta para investigar causas alérgicas, parasitárias, endócrinas ou neoplásicas.
Eosinopenia: quando os eosinófilos estão baixos
A redução dos eosinófilos, conhecida como eosinopenia, ocorre frequentemente devido à ação do cortisol, seja por excesso endógeno (hiperadrenocorticismo) ou terapias com corticosteroides.
Além disso, inflamações ou infecções agudas podem provocar eosinopenia devido a:
-
● migração rápida dos eosinófilos para tecidos;
-
● supressão temporária da produção medular.
Níveis baixos de eosinófilos, assim como níveis elevados, fornecem informações relevantes sobre o estado imunológico e inflamatório do paciente.
Interpretando os eosinófilos no contexto clínico
A análise do hemograma deve sempre considerar:
-
● Histórico clínico do paciente;
-
● Duração e cronicidade do processo inflamatório;
-
● Uso de medicamentos, especialmente corticosteroides.
Somente integrando esses fatores é possível diferenciar se alterações nos eosinófilos estão relacionadas a causas alérgicas, parasitárias, endócrinas ou neoplásicas, evitando diagnósticos equivocados e direcionando exames complementares e tratamentos adequados.
O papel do ZooGene no suporte diagnóstico
O ZooGene realiza avaliação detalhada do hemograma, incluindo contagem de eosinófilos, com tecnologia avançada, automação de ponta e equipe especializada, garantindo resultados confiáveis para apoiar diagnósticos precisos.
Com processos automatizados e controles rigorosos de qualidade, o ZooGene se destaca como parceiro confiável do médico-veterinário, oferecendo informações detalhadas que auxiliam no manejo clínico e no acompanhamento dos pacientes.
Alterações no número de eosinófilos, seja eosinofilia ou eosinopenia, devem sempre ser interpretadas com atenção. Elas refletem a atividade do sistema imunológico e podem indicar doenças crônicas, alérgicas, parasitárias, endócrinas ou neoplásicas.
Uma interpretação cuidadosa, alinhada ao contexto clínico e histórico do paciente, é essencial para diagnósticos precisos e condutas terapêuticas adequadas. O ZooGene oferece suporte completo nessa análise, garantindo segurança e confiabilidade na interpretação hematológica.
Ficou com alguma dúvida? Fale com o ZooGene.
Nossa equipe está sempre pronta para auxiliar veterinários em casos complexos e apoiar a condução diagnóstica dos seus pacientes.
-
● E-mail: zoogene@zoogene.com.br
-
● Telefones: 31-3324 4020 | 31-3324 4030
-
● Endereço: Rua Atenas, 257, Prado, Belo Horizonte, Minas Gerais, CEP: 30.411-230
Serviços oferecidos: exames laboratoriais, sexagem de aves, acompanhamento clínico de pets, resultados rápidos e confiáveis.
Mais informações e agendamentos:https://www.zoogene.com.br

3012/2025
Início do verão: cuidados essenciais para proteger a saúde dos pets
Informativo
Com a chegada do verão, as altas temperaturas, a umidade e o aumento de vetores criam um ambiente perfeito para o surgimento e agravamento de diversas doenças em cães e gatos. Embora seja uma estação muito aguardada para viagens e atividades ao ar livre, ela exige atenção redobrada com a saúde dos pets.
Durante esses meses, cresce o número de casos de doenças infecciosas, parasitárias, dermatológicas e quadros relacionados ao estresse térmico. A prevenção é essencial para garantir um verão seguro e saudável para os animais.
Por que o verão oferece mais riscos para cães e gatos?
O calor intenso e a umidade típica da estação favorecem a proliferação de mosquitos, carrapatos e pulgas, principais transmissores de doenças. O clima quente também impacta diretamente a capacidade de termorregulação dos animais, aumentando os riscos de desidratação e golpe de calor.
Além disso, a mudança na rotina dos pets, como banhos mais frequentes, maior exposição ao sol e contato com ambientes úmidos, contribui para o surgimento de problemas de pele e ouvidos.
Doenças infecciosas e parasitárias mais comuns no verão
Leishmaniose
Transmitida pelo mosquito-palha, é uma das doenças mais preocupantes da estação. As altas temperaturas e o período chuvoso intensificam a atividade do vetor, aumentando a circulação da doença. Trata-se de uma doença grave e sistêmica, que exige diagnóstico precoce e acompanhamento contínuo.
Ehrlichiose e babesiose
Popularmente conhecidas como “doenças do carrapato”, são frequentes no verão devido à alta proliferação desses parasitas. Podem causar febre, apatia, perda de apetite, anemia e alterações hematológicas importantes.
Leptospirose
Comum em épocas de chuva, é transmitida pela urina de roedores e encontra na umidade um ambiente ideal para disseminação. Além de prejudicar os pets, também representa risco de contaminação humana.
Essas doenças reforçam a importância da vacinação e dos exames laboratoriais periódicos durante a estação.
Problemas dermatológicos e de ouvido: quando o calor vira um gatilho
Dermatites
O calor somado à umidade favorece dermatites fúngicas e bacterianas. Banhos frequentes, contato com água de piscina, praia ou ambientes úmidos aumentam o risco.
Otites
Comuns em cães com orelhas longas ou caídas, as otites são agravadas no verão. O excesso de umidade no conduto auditivo facilita a proliferação de fungos e bactérias.
Secagem correta e acompanhamento veterinário são fundamentais para evitar quadros recorrentes.
Golpe de calor e desidratação: riscos que evoluem rapidamente
O golpe de calor é uma emergência grave que ocorre quando o animal não consegue dissipar o calor corporal.
Animais mais vulneráveis
-
● braquicefálicos (Pug, Bulldog, Shih Tzu etc.);
-
● filhotes;
-
● idosos;
-
● animais obesos;
-
● pets com doenças cardíacas ou respiratórias.
Os sinais incluem respiração ofegante, fraqueza, vômitos, salivação excessiva e desorientação. A desidratação, por sua vez, pode surgir de forma silenciosa, especialmente em animais expostos por longos períodos ao sol ou que bebem pouca água.
Como prevenir problemas de saúde no verão
Controle antiparasitário
Manter produtos adequados e atualizados é essencial nesta época do ano.
Vacinação atualizada
Protege contra doenças infecciosas que se intensificam com o calor e a umidade.
Hidratação constante
Ofereça água fresca ao longo do dia. Ambientes sombreados e potes adicionais ajudam.
Evitar horários de maior calor
Passeios devem acontecer antes das 9h ou após ás 17h.
Cuidados com pele e ouvidos
Secagem adequada após banhos, uso de produtos corretos e inspeção frequente.
Avaliações clínicas e exames laboratoriais
São fundamentais para identificar alterações precoces e acompanhar a saúde durante toda a estação.
O papel do ZooGene na saúde dos pets durante o verão e ao longo do ano
O ZooGene é referência nacional em análises laboratoriais veterinárias e desempenha papel essencial no diagnóstico e acompanhamento de doenças frequentes no verão.
O laboratório conta com tecnologia avançada, equipe multidisciplinar especializada e automação em grande parte das etapas dos exames, garantindo precisão, agilidade e segurança nos resultados.
Entre os principais exames realizados:
-
● hemograma completo;
-
● exames de bioquímica e endocrinologia;
-
● citologia e histopatologia;
-
● testes para doenças transmitidas por vetores;
-
● exames de rotina e urgência;
-
● suporte laboratorial para acompanhamento clínico.
O trabalho conjunto entre tutores, médicos-veterinários e o ZooGene é fundamental para assegurar diagnósticos precisos e tratamentos mais eficazes.
Verão saudável começa com prevenção, cuidado e informação
O verão oferece oportunidades de lazer, mas também impõe desafios importantes à saúde dos pets. O calor intenso, a umidade e a presença de vetores tornam os animais mais vulneráveis a doenças. Investir em prevenção, manter consultas e exames em dia e adaptar a rotina aos cuidados da estação são atitudes essenciais.
Com o apoio do ZooGene, tutores e veterinários contam com exames confiáveis e tecnologia de ponta para garantir um verão mais seguro e saudável para cães e gatos.
Contato e serviços ZooGene
-
● E-mail: zoogene@zoogene.com.br
-
● Telefones: 31-3324 4020 | 31-3324 4030
-
● Endereço: Rua Atenas, 257, Prado, Belo Horizonte, Minas Gerais, CEP: 30.411-230
Serviços oferecidos: exames laboratoriais, sexagem de aves, acompanhamento clínico de pets, resultados rápidos e confiáveis.
Mais informações e agendamentos:https://www.zoogene.com.br

1812/2025
Férias e fim de ano: cuidados essenciais com os pets
Informativo
O período de férias e festas de fim de ano é, sem dúvida, um momento especial para famílias e tutores, marcado por viagens, encontros e celebrações; porém, para cães e gatos, esses momentos podem representar maior exposição a vetores, agentes infecciosos e condições ambientais adversas, aumentando o risco de doenças.
Durante o verão, o calor intenso, a alta umidade e a maior circulação de pessoas favorecem a proliferação de mosquitos, carrapatos, pulgas, bactérias, fungos e parasitas intestinais, tornando os pets mais vulneráveis a infecções e parasitoses.
O conhecimento sobre prevenção e cuidados básicos é fundamental para que os animais possam aproveitar o período de férias com segurança e saúde. Além disso, os exames laboratoriais periódicos desempenham papel essencial na identificação precoce de alterações clínicas, permitindo intervenções rápidas e eficazes.
Vetores e agentes de risco
Entre os principais vetores e agentes infecciosos que afetam cães e gatos durante o verão e viagens, destacam-se:
● mosquitos: espécies como Aedes, Culex e Lutzomyia são responsáveis pela transmissão de doenças como dirofilariose e leishmaniose;
● carrapatos: Rhipicephalus sanguineus é vetor de doenças graves, incluindo ehrlichiose, babesiose e anaplasmose;
● pulgas: Ctenocephalides felis, além de causar dermatites alérgicas, pode transmitir bartonelose;
● ambientes contaminados: solos e águas contaminadas podem ser fonte de Leptospira, responsável pela leptospirose, e de parasitas intestinais que causam gastroenterites.
O calor e a umidade aceleram o ciclo reprodutivo desses vetores e aumentam sua sobrevivência no ambiente, enquanto viagens frequentes, hospedagens e novos ambientes ampliam o risco de exposição a patógenos. Por isso, mesmo animais previamente saudáveis podem ficar vulneráveis a doenças que exigem atenção redobrada.
Doenças mais comuns no verão e durante viagens
Durante o período de férias e festas de fim de ano, os pets estão mais suscetíveis a diversas doenças, algumas das quais podem ter consequências graves se não forem prevenidas ou diagnosticadas precocemente.
● Leishmaniose e dirofilariose: transmitidas por mosquitos, podem causar manifestações cutâneas, cardiovasculares e sistêmicas;
● Ehrlichiose, babesiose e anaplasmose: transmitidas por carrapatos, afetam células sanguíneas, fígado, rins e outros órgãos;
● Bartonelose: transmitida por pulgas/carrapatos e piolhos, pode causar febre, alterações hematológicas e infecções sistêmicas;
● Leptospirose: transmitida pelo contato com água ou solo contaminado pela urina de animais infectados, podendo levar a falência renal e hepática;
● Gastroenterites parasitárias: incluindo verminoses e protozooses, que provocam diarreia, desidratação e alterações nutricionais.
Além do risco direto de doenças infecciosas e parasitárias, o estresse associado a viagens, mudanças de ambiente e hospedagens também pode comprometer a imunidade do animal, tornando-o mais suscetível a infecções secundárias.
Cuidados essenciais para proteger os pets
Para minimizar os riscos e garantir que cães e gatos aproveitem o verão e as festas com saúde, os tutores devem adotar uma série de cuidados preventivos:
1 . Controle antiparasitário contínuo
● Aplicação regular de produtos que combatem pulgas, carrapatos e vermes;
● Consultas veterinárias periódicas para avaliação da eficácia dos protocolos adotados.
2. Avaliações laboratoriais preventivas
● Hemograma, bioquímica sérica e urinálise ajudam a monitorar a saúde geral do animal;
● Exames antes e após viagens ou hospedagens permitem identificar alterações precoces.
3. Cuidados com o ambiente
● Evitar contato com água parada ou áreas conhecidas por infestação de vetores;
● Manter ambientes limpos, ventilados e livres de resíduos orgânicos que possam atrair mosquitos e insetos.
● Disponibilizar água fresca e limpa constantemente, especialmente em dias quentes ou durante viagens longas;
● Evitar exposição prolongada ao sol sem sombra ou ventilação adequada.
4. Planejamento de viagens e hospedagens
● Escolher locais que ofereçam segurança sanitária e conforto;
● Evitar exposição a animais desconhecidos ou potencialmente doentes.
A importância do ZooGene na prevenção e diagnóstico
O ZooGene oferece suporte completo para a saúde dos pets durante períodos de maior risco. Por meio de exames laboratoriais precisos e confiáveis, é possível monitorar o estado de saúde de cães e gatos, identificar precocemente alterações e garantir que cada animal esteja protegido.
O laboratório conta com:
● tecnologia de ponta e automação avançada, garantindo resultados precisos;
● equipe multidisciplinar de especialistas, capaz de interpretar exames com excelência;
● protocolos rigorosos de coleta e processamento, assegurando a integridade das amostras.
Dessa forma, veterinários e tutores podem tomar decisões mais seguras e baseadas em dados, protegendo a saúde dos pets durante férias, festas e viagens.
As férias e o período de festas de fim de ano exigem atenção especial com a saúde de cães e gatos. O ZooGene reforça que a vacinação em dia, controle antiparasitário, hidratação adequada e exames laboratoriais preventivos são ferramentas essenciais para proteger os pets de doenças infecciosas, parasitárias e ambientais.
Com planejamento, prevenção e acompanhamento profissional, é possível que os animais aproveitem esses momentos de lazer com segurança, saúde e bem-estar, evitando complicações graves e promovendo qualidade de vida.

1712/2025
Parasitas intestinais em cães e gatos: prevenção, diagnóstico e riscos à saúde
Informativo
Os parasitas intestinais em cães e gatos estão entre as causas mais frequentes de distúrbios gastrointestinais na rotina clínica. Além de provocarem diarreia, vômitos, perda de peso, anemia e desconforto abdominal, muitos deles apresentam potencial zoonótico, ou seja, podem ser transmitidos a seres humanos.
Essa característica torna o tema ainda mais relevante, principalmente em lares com crianças, idosos ou pessoas imunossuprimidas.
A presença de parasitas intestinais afeta não apenas a saúde individual dos animais, mas também representa risco coletivo, já que ovos, larvas e cistos podem ser facilmente disseminados no ambiente.
Diante disso, o diagnóstico precoce, o exame coproparasitológico de rotina e a vermifugação adequada tornam-se essenciais para garantir qualidade de vida, reduzir reinfecções e prevenir doenças.
Principais parasitas intestinais em cães e gatos
Diversas espécies de parasitas podem se instalar no trato gastrointestinal de cães e gatos. Alguns são helmintos (vermes), outros são protozoários, mas todos podem gerar impactos importantes na saúde.
Ancylostoma spp.
Os ancilostomídeos, conhecidos como “vermes gancho”, alimentam-se de sangue e podem causar anemia severa, especialmente em filhotes. Além da diarreia, podem provocar atraso no crescimento, fraqueza e mucosas pálidas. Em ambientes contaminados, a infestação se dissemina com facilidade.
Toxocara spp.
Os toxocarídeos são vermes redondos muito comuns em filhotes. A transmissão pode ocorrer ainda no útero (via transplacentária) ou pela amamentação (via transmamária), tornando a prevenção mais complexa. Para humanos, especialmente crianças, o risco de larva migrans visceral e ocular é significativo.
Giardia duodenalis
Entre os protozoários, a Giardia se destaca pela alta prevalência e pela resistência no ambiente. Causa fezes pastosas, diarreia intermitente e desconforto abdominal. É facilmente transmitida por água ou superfícies contaminadas, sendo comum em parques, creches e hotéis pet.
Cystoisospora spp. (coccidiose)
Afeta principalmente animais jovens ou que vivem em ambientes coletivos. A coccidiose provoca diarréia intensa, desidratação e perda de peso, podendo evoluir rapidamente em filhotes. Mesmo após a melhora clínica, o ambiente pode permanecer contaminado por longo período.
Esses parasitas variam quanto à agressividade, mas todos requerem diagnóstico preciso e manejo adequado para evitar complicações e reinfecções.
Como ocorre a transmissão dos parasitas intestinais?
A transmissão dos parasitas intestinais em cães e gatos pode ocorrer por diferentes vias, e isso explica por que esses agentes se disseminam tão facilmente.
As formas mais comuns incluem:
-
● ingestão acidental de ovos, larvas ou cistos presentes no solo, água ou objetos contaminados;
-
● contato direto com fezes contaminadas em praças, calçadas ou caixas de areia;
-
● transmissão transplacentária e transmamária, frequente nos casos de Toxocara canis;
-
● ingestão de hospedeiros patogênicos, como insetos, roedores ou pequenos animais infectados;
-
● convivência em ambientes com alta densidade de animais, facilitando a disseminação entre indivíduos.
Como muitos ovos e cistos permanecem viáveis no ambiente por semanas ou meses, o risco de reinfecção é alto quando não há controle adequado.
Sinais clínicos que merecem atenção
Os sinais clínicos variam conforme o parasita, a carga parasitária e a saúde geral do animal. Os sinais mais comuns são:
-
● diarreia (com ou sem sangue ou muco);
-
● vômitos;
-
● perda de peso ou dificuldade de ganho;
-
● anemia e mucosas pálidas;
-
● barriga aumentada em filhotes;
-
● dor abdominal;
-
● apatia e letargia;
-
● pelos opacos e sem brilho.
É importante lembrar que alguns animais podem ser portadores assintomáticos, eliminando ovos no ambiente sem apresentar sinais clínicos. Por isso, o acompanhamento preventivo é indispensável mesmo quando o pet parece saudável.
Exame coproparasitológico: o caminho para o diagnóstico seguro
O exame coproparasitológico é o método padrão para identificar ovos, larvas, oocistos e cistos nas fezes, permitindo confirmar a presença de parasitas intestinais em cães e gatos.
Ele é fundamental porque:
-
● detecta precocemente uma série de parasitas;
-
● orienta a escolha correta do vermífugo;
-
● permite avaliar a evolução do tratamento;
-
● auxilia no controle de surtos em ambientes coletivos;
-
● reduz riscos zoonóticos.
Por que fazer o exame regularmente?
Muitos parasitas têm ciclos intermitentes de eliminação, fazendo com que a ausência de ovos na amostra de fezes não descarte uma infecção. Por isso, o exame deve ser realizado de forma rotineira, conforme protocolo veterinário, especialmente em:
-
● filhotes;
-
● animais adotados recentemente;
-
● pets que convivem com crianças, idosos ou imunossuprimidos;
-
● animais que frequentam ambientes externos.
O diagnóstico correto é o primeiro passo para um manejo eficaz e seguro.
Vermifugação de cães e gatos: cuidados essenciais
A vermifugação é uma etapa importante do controle parasitário, mas deve ser feita com critério.
Em filhotes
Geralmente inicia-se entre 15 e 30 dias de vida, com repetições espaçadas até a estabilização da imunidade e a diminuição do risco ambiental.
Em adultos
A frequência depende do estilo de vida, do ambiente, da convivência com humanos vulneráveis e da recomendação do veterinário.
O ideal é sempre unir diagnóstico laboratorial antes do uso do vermicida, evitando vermifugações desnecessárias ou ineficazes.
Como prevenir parasitas intestinais em cães e gatos
A prevenção é multifatorial e envolve medidas clínicas, ambientais e de higiene.
Boas práticas de prevenção
-
● manter a higienização regular de pisos, jardins e áreas de convívio;
-
● remover fezes diariamente;
-
● evitar locais de alto risco, como parques muito movimentados;
-
● oferecer água potável e limpa;
-
● lavar comedouros e bebedouros com frequência;
-
● desinfetar caixas de areia;
-
● evitar que o animal ingira objetos ou alimentos desconhecidos;
-
realizar exames laboratoriais periódicos.
Como alguns parasitas são zoonóticos, essas medidas protegem também tutores, famílias e outros animais.
O papel do ZooGene no diagnóstico e prevenção
O ZooGene é referência nacional em análises laboratoriais veterinárias e desempenha papel essencial no diagnóstico preciso de parasitas intestinais em cães e gatos. Com automação avançada, equipamentos modernos e uma equipe altamente qualificada, o laboratório oferece:
-
● exames coproparasitológicos sensíveis;
-
● detecção de parasitas helmintos e protozoários;
-
● resultados rápidos e seguros;
-
● suporte para decisões clínicas;
-
● acompanhamento laboratorial para prevenção e controle de surtos.
A parceria entre o tutor, o veterinário e o ZooGene garante cuidado completo e confiança em todas as etapas.
Os parasitas intestinais em cães e gatos são comuns, mas podem ser controlados e prevenidos com diagnóstico precoce, exames regulares e manejo adequado. A prevenção integrada, aliando vermifugação, higiene e avaliação laboratorial, protege não apenas os animais, mas também a saúde humana.
Com o apoio do ZooGene, tutores e veterinários contam com tecnologia e precisão para tomar decisões assertivas e garantir bem-estar contínuo aos pets.
Entre em contato e conheça nossas soluções.
E-mail: zoogene@zoogene.com.br
Telefones: (31) 3324-4020 | (31) 3324-4030
Endereço: Rua Atenas, 257 – Bairro Prado – Belo Horizonte/MG – CEP 30.411-230
Site: https://www.zoogene.com.br

1112/2025
Série vacinal de cães e gatos: por que o momento da última dose faz toda a diferença
Informativo
Você sabia que o momento em que se aplica a última dose da série vacinal de cães e gatos é determinante para a eficácia da imunização?
Segundo as diretrizes da WSAVA (World Small Animal Veterinary Association – Associação Mundial de Veterinários de Pequenos Animais), a série primária deve ser finalizada a partir das 16 semanas de idade, garantindo que o sistema imunológico do animal esteja realmente preparado para desenvolver uma resposta protetora eficaz.
Antes dessa fase, os anticorpos maternos, transmitidos ao filhote durante a gestação e a amamentação, podem interferir na ação da vacina, neutralizando parte dos antígenos e reduzindo a formação da imunidade ativa.
Por isso, respeitar o calendário correto é essencial para que a imunização seja completa, duradoura e segura.
Como funcionam os anticorpos maternos
Durante as primeiras semanas de vida, os filhotes contam com uma imunidade temporária fornecida pelos anticorpos da mãe. Essa proteção é fundamental para evitar infecções precoces, mas tem duração limitada e pode interferir nas vacinas aplicadas antes das 16 semanas.
Na prática, esses anticorpos podem neutralizar o vírus vacinal antes que ele estimule o sistema imune do filhote a produzir sua própria defesa. Assim, mesmo que o animal receba todas as doses iniciais, ele pode não desenvolver imunidade adequada se o protocolo terminar precocemente.
Por isso, a última dose da série vacinal primária deve sempre ser aplicada aos 4 meses de idade ou mais, quando a interferência dos anticorpos maternos já é mínima.
O papel do reforço (booster) vacinal
A WSAVA também recomenda que, após o término da série primária, seja aplicado um booster vacinal entre 6 e 12 meses de idade. Esse reforço tem o objetivo de:
-
● garantir a memória imunológica de longo prazo;
-
● proteger os animais que não desenvolveram resposta adequada na série inicial;
-
● consolidar a imunidade frente aos principais agentes infecciosos.
Esse cuidado é especialmente importante em cães e gatos que vivem em ambientes com alta exposição a outros animais ou em regiões com maior incidência de doenças infecciosas.
Por que seguir protocolos vacinais atualizados
A vacinação é um dos pilares da medicina preventiva veterinária.
No entanto, aplicar vacinas sem considerar as diretrizes atualizadas pode comprometer a eficácia do programa de imunização.
As recomendações da WSAVA são baseadas em evidências científicas recentes, que consideram fatores como:
-
● resposta imune em diferentes faixas etárias;
-
● duração real da imunidade conferida pelas vacinas;
-
● riscos de falha vacinal quando há interferência dos anticorpos maternos.
Seguir esses protocolos ajuda a reduzir casos de imunização incompleta e a evitar surtos de doenças preveníveis, como cinomose, parvovirose, hepatite infeciosa, para influenza e leptospirose em cães e rinotraqueíte, calicivirose, panleucopenia e chlamydia em felinos.
Protocolos vacinais para cães e gatos: principais recomendações
Cães
-
● Série primária: iniciar entre 6 e 8 semanas de idade, com intervalos de 3 a 4 semanas entre as doses, até pelo menos as 16 semanas.
-
● Reforço (booster): entre 6 e 12 meses após a última dose da série primária.
-
● Revacinações: de acordo com o risco individual, histórico vacinal e avaliação do médico-veterinário.
Gatos
-
● Série primária: iniciar entre 6 e 8 semanas, repetindo a cada 3–4 semanas até as 16 semanas ou mais.
-
● Reforço (booster): entre 6 e 12 meses após a série primária.
-
● Revacinações: podem ser anuais ou trienais, dependendo do tipo de vacina (core ou não-core) e da exposição ambiental do animal.
Esses protocolos garantem que o sistema imunológico esteja completamente competente e reduzam o risco de falhas vacinais.
Vacinas “core” e “não-core”: o que significam?
-
● Core (essenciais): indicadas para todos os cães e gatos, independentemente do estilo de vida.
-
Cães: cinomose, hepatite infecciosa canina (adenovirose tipo 1), parvovirose e raiva.
-
Gatos: panleucopenia, rinotraqueíte (herpesvírus tipo 1), calicivirose e raiva.
-
-
● Não-core (opcionais): recomendadas conforme a exposição e o risco regional.
-
Cães: leptospirose, tosse dos canis, giardíase.
-
Gatos: clamidiose e leucemia felina (FeLV).
-
O médico-veterinário é quem avalia quais vacinas devem ser incluídas em cada protocolo, considerando fatores como ambiente, idade, histórico e estilo de vida do animal.
O impacto da vacinação responsável na saúde populacional
Além da proteção individual, a vacinação tem um papel coletivo: ela reduz a circulação de agentes infecciosos no ambiente e contribui para a imunidade de rebanho entre cães e gatos.
Isso é especialmente importante para doenças de alta transmissibilidade, como a cinomose e a panleucopenia felina.
O cumprimento dos protocolos vacinais protege não apenas o pet, mas também os demais animais com os quais ele convive e, em alguns casos, até a saúde pública, considerando zoonoses como a raiva.
A importância do acompanhamento veterinário
Mesmo com protocolos bem definidos, cada animal é único. Doenças pré-existentes, uso de medicamentos imunossupressores e condições nutricionais podem afetar a resposta vacinal. Por isso, cabe ao médico-veterinário:
-
● avaliar o histórico clínico e vacinal;
-
● determinar o momento ideal para cada dose;
-
● identificar possíveis contraindicações temporárias;
-
● registrar corretamente as aplicações e os reforços.
O acompanhamento profissional garante que o calendário vacinal seja individualizado, seguro e realmente eficaz.
A série vacinal de cães e gatos deve sempre seguir as recomendações internacionais mais recentes, garantindo que a última dose seja aplicada a partir das 16 semanas de idade e que o reforço vacinal entre 6 e 12 meses seja realizado.
Esses cuidados asseguram uma resposta imunológica duradoura, reduzem falhas vacinais e fortalecem a medicina preventiva. O papel do médico-veterinário é essencial nesse processo tanto na orientação aos tutores quanto na implementação de protocolos vacinais baseados em ciência e evidências.
ZooGene: parceiro da saúde preventiva
No ZooGene, cada resultado e cada exame refletem o mesmo compromisso que guia a vacinação responsável: precisão, ciência e cuidado.
Ao lado dos médicos-veterinários, o ZooGene apoia a prática da medicina preventiva e reforça a importância de seguir protocolos vacinais atualizados, garantindo proteção eficaz, duradoura e responsável para cães e gatos.
ZooGene — juntos somos mais diagnósticos.

0912/2025
Peritonite Infecciosa Felina (PIF): desafios diagnósticos e o papel do médico-veterinário
Informativo
A Peritonite Infecciosa Felina (PIF) é uma das doenças mais complexas e desafiadoras da medicina felina. Embora o conhecimento sobre sua patogênese tenha evoluído, o diagnóstico ainda exige atenção e interpretação criteriosa dos resultados laboratoriais.
Causada por uma mutação do coronavírus felino (FCoV), a PIF surge quando um vírus intestinal aparentemente inofensivo sofre alterações genéticas e adquire a capacidade de se replicar em macrófagos, levando à disseminação sistêmica e a uma resposta inflamatória severa. O desfecho clínico, como se sabe, depende da interação entre o vírus, o sistema imunológico e o ambiente em que o gato está inserido.
Entendendo o comportamento do FCoV
O coronavírus felino (FCoV) é amplamente distribuído entre populações de gatos, principalmente em locais com alta densidade populacional, como gatis, abrigos e lares com múltiplos felinos. A transmissão ocorre principalmente por via oral-fecal, mas também pode acontecer por mordeduras, contato direto com secreções e, em casos menos comuns, transmissão transplacentária.
A maioria dos gatos infectados pelo FCoV desenvolve apenas infecções entéricas leves ou assintomáticas. Entretanto, em uma pequena porcentagem dos animais, o vírus sofre mutação espontânea dentro do organismo e se transforma em uma cepa patogênica. É essa mutação que dá origem à PIF, cuja evolução depende fortemente da resposta imune do hospedeiro.
Em gatos com resposta imune ineficaz, o vírus se dissemina pelos macrófagos, atingindo diferentes órgãos e tecidos. A partir daí, surgem as duas formas clínicas da doença: efusiva (úmida) e não efusiva (seca).
Formas clínicas e apresentação
Forma efusiva (úmida)
A forma úmida é a manifestação mais clássica da PIF. Ocorre quando há uma resposta inflamatória intensa nas cavidades corporais, resultando em acúmulo de líquido no abdômen ou tórax.
Clinicamente, observa-se:
-
● distensão abdominal;
-
● dispneia progressiva;
-
● febre persistente não responsiva a antibióticos;
-
● mucosas pálidas;
-
● apatia e perda de peso acentuada.
O líquido efusivo típico da PIF é de coloração amarelada, viscoso e com alto teor proteico, características que ajudam o clínico a diferenciar de outros tipos de efusões. Ainda assim, a confirmação laboratorial é indispensável.
Forma não efusiva (seca)
A forma seca apresenta evolução mais lenta e sintomatologia variável, de acordo com os órgãos afetados. É comum observar:
-
● sinais neurológicos, como ataxia, convulsões e alterações comportamentais;
-
● uveíte e outras inflamações oculares;
-
● icterícia;
-
● febre intermitente;
-
● emagrecimento progressivo e fraqueza.
O desafio, aqui, é que os sinais são inespecíficos e podem simular diversas outras enfermidades, como toxoplasmose, linfoma, hepatopatias e doenças neurológicas.
Em alguns casos, há ainda manifestações respiratórias e gastrointestinais — dispneia, tosse, diarreia, que ampliam o espectro de diagnósticos diferenciais.
O desafio do diagnóstico: raciocínio clínico e integração de dados
O diagnóstico da PIF não é simples e raramente se baseia em um único exame. A interpretação deve sempre integrar dados clínicos, laboratoriais e moleculares.
O primeiro passo é a avaliação clínica detalhada, com anamnese completa e atenção especial à origem do paciente. Gatos jovens, provenientes de ambientes coletivos e com histórico de estresse, apresentam maior risco.
No laboratório, alguns achados sugerem a doença, embora não sejam patognomônicos:
-
● hiperglobulinemia;
-
● relação albumina/globulina (A/G) menor que 0,8;
-
● anemia não regenerativa;
-
● linfopenia;
-
● aumento de enzimas hepáticas.
Nos casos efusivos, o líquido cavitário apresenta teor proteico elevado e aspecto viscoso-amarelado, com densidade próxima à do plasma. A análise do líquido, somada à dosagem de proteínas, pode direcionar a suspeita clínica e indicar o momento ideal de solicitar o PCR para FCoV mutante.
PCR: o exame que confirma o diagnóstico
O PCR (Reação em Cadeia da Polimerase) é hoje o exame mais sensível e específico para confirmação da PIF.
Por meio da detecção do RNA viral, é possível confirmar a presença do coronavírus mutante nas amostras biológicas do paciente.
O teste pode ser realizado em:
-
● líquidos cavitários (abdominal ou torácico);
-
● sangue total ou plasma;
-
● tecidos afetados, como fígado, rim, linfonodo e sistema nervoso central.
A detecção do FCoV mutante por PCR é decisiva, especialmente quando os sinais clínicos e laboratoriais são compatíveis, mas a sorologia não é conclusiva.
Além do diagnóstico, o PCR quantitativo (qPCR) pode auxiliar no acompanhamento do paciente, permitindo avaliar a carga viral e monitorar a resposta terapêutica em casos tratados com antivirais.
Por que a sorologia isolada não é suficiente
A sorologia é útil para identificar a exposição ao FCoV, mas não distingue entre a forma entérica benigna e a forma mutante que causa PIF.
Por isso, resultados sorológicos positivos devem ser interpretados com cautela. Da mesma forma, um resultado negativo não exclui a doença e gatos com PIF avançada podem apresentar queda na produção de anticorpos.
O médico-veterinário deve, portanto, evitar decisões baseadas apenas na sorologia e sempre recorrer a métodos moleculares e à avaliação clínica detalhada.
O manejo do paciente e as novas perspectivas terapêuticas
O manejo de gatos com PIF requer abordagem cuidadosa e individualizada.
Embora o prognóstico ainda seja reservado, o diagnóstico precoce tem impacto direto na qualidade de vida e no sucesso terapêutico.
Nos últimos anos, surgiram protocolos antivirais experimentais que vêm demonstrando eficácia, especialmente em casos diagnosticados precocemente. Isso reforça o papel do médico-veterinário na identificação precoce da doença e na monitorização laboratorial.
O suporte clínico inclui:
-
● estabilização dos sinais clínicos;
-
● controle de infecções secundárias;
-
● suporte nutricional e manejo do estresse;
-
● acompanhamento contínuo com exames laboratoriais.
A evolução do paciente deve ser acompanhada de perto, com atenção a alterações hematológicas, bioquímicas e moleculares.
A importância do diagnóstico laboratorial de qualidade
O sucesso no diagnóstico da PIF depende diretamente da qualidade e confiabilidade dos exames laboratoriais.
Laboratórios especializados, como a Zoogene, oferecem infraestrutura e equipe técnica preparada para realizar o PCR para FCoV mutante com precisão e agilidade, além de outros exames laboratoriais veterinários que complementam o raciocínio clínico.
Essa parceria entre clínico e laboratório é fundamental: o veterinário observa, interpreta e decide, enquanto o laboratório fornece a base técnica e científica para confirmar o diagnóstico e direcionar condutas.

0412/2025
Infecção com sorologia negativa: o que o médico-veterinário precisa saber
Informativo
A leishmaniose canina continua sendo um dos maiores desafios no diagnóstico clínico e laboratorial da medicina veterinária. Mesmo com métodos amplamente utilizados, como a sorologia, há situações em que o cão está infectado, mas apresenta resultado sorológico negativo.
Essa discrepância entre o quadro clínico e os resultados laboratoriais pode gerar incertezas e atrasar o diagnóstico. Entender o motivo dessa divergência e quando indicar exames complementares é essencial para uma conduta mais segura e assertiva.
Quando a infecção ocorre com sorologia negativa
A infecção com sorologia negativa não é incomum, especialmente nas fases iniciais da leishmaniose ou em cães imunossuprimidos. Entre as principais causas, destacam-se:
-
período de janela imunológica: nas fases iniciais da infecção, o organismo ainda não produziu anticorpos suficientes para detecção pelos testes sorológicos.
-
imunossupressão: doenças concomitantes, terapias imunossupressoras ou condições crônicas podem comprometer a resposta imune e resultar em falsos negativos.
-
variações individuais: alguns cães desenvolvem resposta predominantemente celular, com baixa produção de anticorpos, o que também reduz a sensibilidade dos testes sorológicos.
Esses fatores tornam evidente que o resultado negativo não exclui infecção ativa e reforçam a necessidade de interpretar o exame dentro do contexto clínico e epidemiológico do paciente.
A importância da correlação clínica e laboratorial
Para o médico-veterinário, o desafio está em reconhecer que a sorologia negativa não encerra o processo diagnóstico. A conduta mais adequada envolve correlacionar:
-
● sinais clínicos: perda de peso, dermatopatias, crescimento ungueal, linfadenomegalia, apatia, anemia e alterações oculares são indicativos de alerta.
-
● histórico epidemiológico: exposição em áreas endêmicas ou convívio com animais positivos aumentam a probabilidade de infecção.
-
● resultados laboratoriais complementares: alterações hematológicas e bioquímicas, associadas a testes moleculares, ajudam a confirmar a suspeita.
O raciocínio clínico integrado é indispensável para evitar falsos negativos e garantir um diagnóstico preciso em cães.
PCR para leishmaniose: o exame de escolha nesses casos
Quando há suspeita clínica e o resultado sorológico é negativo, o PCR para leishmaniose é o exame complementar mais indicado. A técnica detecta o DNA do parasita Leishmania spp. em amostras biológicas, permitindo confirmar a infecção mesmo antes da produção de anticorpos.
As amostras comumente utilizadas incluem:
-
● medula óssea: maior sensibilidade por apresentar alta carga parasitária;
-
● linfonodos: alternativa útil em cães com aumento ganglionar;
-
● fragmentos de órgãos
O diagnóstico molecular veterinário é altamente sensível e específico, auxiliando não apenas na confirmação da doença, mas também no monitoramento terapêutico, ao identificar a redução da carga parasitária durante o tratamento.
Vantagens do diagnóstico molecular
O uso de técnicas moleculares representa um avanço importante para a prática clínica.
Entre os principais benefícios do PCR na rotina veterinária, destacam-se:
-
● alta sensibilidade em infecções recentes ou subclínicas;
-
● especificidade para espécies do gênero Leishmania;
-
● aplicabilidade em diferentes tipos de amostras;
-
● rapidez nos resultados, permitindo decisões clínicas mais ágeis;
-
● monitoramento de resposta terapêutica, evitando recidivas silenciosas.
Essas características tornam o PCR indispensável em casos de leishmaniose com sorologia negativa, garantindo precisão diagnóstica e segurança no manejo clínico.
Interpretação responsável dos resultados
Cabe ao médico-veterinário interpretar os exames de forma crítica. Um resultado negativo não elimina a necessidade de acompanhamento clínico e, em muitos casos, a repetição dos testes pode ser necessária.
É importante considerar também a variabilidade entre métodos sorológicos, testes rápidos, ELISA e RIFI, possuem sensibilidades diferentes e podem ser influenciados pela fase da doença, tipo de amostra e técnica laboratorial.
Por isso, a parceria com laboratórios veterinários especializados é fundamental para garantir resultados consistentes e suporte técnico adequado para a interpretação.
Casos clínicos que merecem atenção
O veterinário deve suspeitar de infecção com sorologia negativa sempre que:
-
● o paciente apresentar sinais clínicos compatíveis com leishmaniose, sem outro diagnóstico conclusivo;
-
● residir ou frequentar áreas endêmicas;
-
● houver histórico de contato com outros cães positivos;
-
● o animal for imunossuprimido ou estiver em tratamento com corticoides.
Nessas situações, a realização do PCR para leishmaniose e outros exames laboratoriais veterinários é recomendada para evitar atrasos no diagnóstico e garantir o início precoce do tratamento.
O papel do ZooGene na rotina clínica
O ZooGene oferece suporte completo ao médico-veterinário na investigação da leishmaniose canina, com exames moleculares de alta precisão, tecnologia avançada e equipe técnica especializada.
Os testes de diagnóstico molecular veterinário realizados pelo laboratório são desenvolvidos com rigor técnico, garantindo resultados confiáveis para auxiliar na tomada de decisão clínica.
Além do PCR para leishmaniose, o ZooGene disponibiliza uma ampla linha de exames laboratoriais complementares, permitindo uma abordagem integrada entre clínica e diagnóstico.
Quando aliado à observação clínica e à análise epidemiológica, proporciona um diagnóstico preciso em cães e orienta condutas terapêuticas mais eficazes.
No ZooGene, entendemos que cada diagnóstico é uma responsabilidade compartilhada. Entre em contato conosco e descubra como a tecnologia molecular pode potencializar sua prática clínica.
Rua Atenas, 257 – Prado – Belo Horizonte – MG
(31) 3324-4020 | (31) 3324-4030
zoogene@zoogene.com.br

2711/2025
Recoleta para exames Bioquímicos: por que é necessária e como evitar?
Informativo
Receber uma solicitação de recoleta para exames bioquímicos pode gerar dúvidas tanto para profissionais da saúde quanto para pacientes. Afinal, por que repetir a coleta se o sangue já foi enviado ao laboratório? A resposta está diretamente relacionada à qualidade da amostra sanguínea e à precisão dos resultados que dependem dela.
Continue sua leitura para entender os motivos técnicos que levam à necessidade de recoleta, conhecer as principais interferências pré-analíticas laboratoriais e aprender como minimizar essas ocorrências na rotina clínica.
Por que a recoleta para exames Bioquímicos é solicitada?
As análises bioquímicas são extremamente sensíveis às características físicas e químicas da amostra. Os equipamentos automatizados utilizam métodos de colorimetria e absorbância para quantificar substâncias no sangue, e qualquer alteração na turbidez soro exames pode comprometer completamente os resultados.
Quando o laboratório solicita uma recoleta para exames bioquímicos, não se trata de excesso de rigor, mas sim de um protocolo de segurança essencial. Um resultado impreciso pode levar a diagnósticos equivocados, tratamentos inadequados e decisões clínicas baseadas em informações falsas.
Estudos demonstram que aproximadamente 70% dos erros laboratoriais ocorrem na fase pré-analítica, ou seja, antes mesmo que a amostra seja processada. As interferências pré-analíticas laboratório comprometem a confiabilidade dos exames e são a principal causa de solicitações de recoleta.
Principais interferências que exigem recoleta
Hemólise: a causa mais comum
A hemólise é a ruptura das hemácias (glóbulos vermelhos) que libera seu conteúdo intracelular no soro ou plasma. Essa é uma das principais causas de recoleta para exames bioquímicos e pode ocorrer durante a coleta, transporte ou processamento da amostra.
Consequências da hemólise
-
● Aumento falso de potássio (K+): as hemácias contêm concentrações de potássio muito superiores às do plasma.
-
● Elevação de enzimas como AST (TGO) e LDH.
-
● Aumento da turbidez soro exames, prejudicando leituras ópticas.
-
● Interferência em diversos outros analitos, incluindo magnésio e fósforo.
Principais causas de hemólise
-
● Uso de agulhas muito finas (calibre inadequado).
-
● Aspiração excessivamente vigorosa durante a coleta.
-
● Agitação inadequada dos tubos.
-
● Condições inadequadas de transporte e armazenamento.
-
● Demora excessiva na centrifugação.
Lipemia: quando a gordura interfere
A lipemia ocorre quando há excesso de lipídios (gorduras) circulantes no sangue, deixando o soro com aspecto leitoso ou opaco. Essa condição é frequente em amostras coletadas sem o jejum adequado ou em pacientes com dislipidemias severas.
Impactos da lipemia
-
● Dispersão da luz durante as análises, alterando a colorimetria
-
● Interferência significativa em proteínas totais e albumina
-
● Comprometimento de testes de bilirrubina
-
● Resultados falsamente alterados em diversos parâmetros bioquímicos
Como prevenir a lipemia
-
● Orientar corretamente o paciente sobre o jejum necessário.
-
● Verificar o histórico de dislipidemias antes da coleta.
-
● Agendar a coleta em horários que respeitem o período pós-prandial adequado.
Icterícia: a interferência cromática
A icterícia deixa o soro com coloração amarelada devido ao aumento de bilirrubina. Embora seja uma condição patológica do paciente (não um erro de coleta), ela interfere nas leituras ópticas de diversos testes.
Problemas causados pela icterícia
-
● Interferência na leitura espectrofotométrica de enzimas.
-
● Alteração de resultados que dependem de métodos colorimétricos.
-
● Necessidade de métodos alternativos ou correções matemáticas.
Volume insuficiente: um problema subestimado
Outro motivo frequente para recoleta para exames bioquímicos é o volume inadequado de sangue coletado. Após a centrifugação, o volume de soro obtido pode ser insuficiente para realizar todos os testes solicitados, especialmente quando há múltiplos exames pedidos. Fatores que afetam o volume de soro:
-
● coleta incompleta do tubo;
-
● proporção inadequada entre sangue e anticoagulante;
-
● formação de coágulos parciais;
-
● hematócrito muito elevado (menos soro disponível).
Como minimizar a necessidade de recoleta?
Para garantir amostras de qualidade, é fundamental utilizar calibre de agulha adequado e respeitar a ordem correta de coleta dos tubos. Os tubos devem ser preenchidos até o volume recomendado pelo fabricante e homogeneizados delicadamente por inversão, nunca agitados vigorosamente. Além disso, deve-se evitar o garroteamento prolongado, que pode alterar a composição da amostra.
O transporte adequado das amostras é crucial para preservar sua integridade. As amostras devem ser mantidas em temperatura adequada, protegidas da exposição direta ao sol e de impactos ou agitação excessiva durante o deslocamento. É essencial respeitar o tempo máximo entre a coleta e o processamento laboratorial para evitar alterações nos analitos.
A preparação adequada do paciente começa com orientações claras sobre as instruções de jejum e informações sobre medicações que eventualmente devem ser suspensas. É importante também orientar sobre a hidratação adequada antes da coleta e esclarecer a importância do comparecimento no horário agendado, respeitando os tempos estabelecidos pelo protocolo do exame.
Entenda a importância da comunicação Laboratório-Clínica
Quando o laboratório solicita uma recoleta para exames bioquímicos, está cumprindo seu papel de garantir que os resultados reflitam o real estado clínico do paciente. Essa comunicação transparente entre laboratório e equipe assistencial é fundamental para a segurança do paciente.
O nosso laboratório informa claramente:
-
● qual foi a interferência detectada (hemólise, lipemia, icterícia ou volume insuficiente);
-
● quais testes foram afetados;
-
● a urgência da recoleta;
-
● orientações específicas para evitar nova interferência.
ZooGene: excelência em diagnósticos que garantem precisão e confiança
No ZooGene, cada exame é conduzido com o compromisso de oferecer resultados confiáveis e tecnicamente embasados.
Quando há necessidade de recoleta para exames bioquímicos, o objetivo não é repetir etapas, mas assegurar a qualidade da amostra e a precisão diagnóstica que orientam decisões clínicas seguras.
Com tecnologia de ponta, rigor técnico e comunicação transparente com as equipes assistenciais, o ZooGene reforça seu papel como parceiro do médico-veterinário e dos profissionais de laboratório na busca por diagnósticos verdadeiramente confiáveis.

1911/2025
Primavera e alergias em pets: orientações para veterinários
Informativo
Com a chegada da primavera, cães e gatos ficam mais suscetíveis a alergias sazonais, devido ao aumento de pólen, poeira, fungos e outros alérgenos presentes no ambiente.
Para veterinários, essa estação exige atenção especial, pois os sintomas podem comprometer a saúde, o conforto e a qualidade de vida dos animais.
Identificar sinais precoces, realizar exames laboratoriais precisos e orientar tutores sobre prevenção e manejo clínico é fundamental para oferecer cuidados eficazes.
Por que a primavera aumenta o risco de alergias
O clima mais quente e úmido da primavera favorece a disseminação de partículas alergênicas, como pólen de árvores e gramíneas, ácaros da poeira e fungos. Animais que passam mais tempo ao ar livre, explorando quintais, parques ou jardins, ficam mais expostos a esses agentes.
Mesmo animais previamente saudáveis podem apresentar sintomas, tornando essencial que os veterinários estejam atentos a sinais clínicos sutis, especialmente em filhotes ou animais com histórico de predisposição a alergias.
Além disso, a primavera pode agravar alergias já existentes, causando inflamação crônica da pele, vias respiratórias ou comprometimento do bem-estar geral do pet. Para o profissional, isso significa a necessidade de estratégias de manejo rigorosas e acompanhamento próximo.
Identificando sinais clínicos de alergia
As alergias em pets podem se manifestar de diferentes formas, dependendo da sensibilidade do animal e do tipo de alérgeno:
● coceira intensa, vermelhidão e queda de pelo, geralmente nas patas, face, abdômen e região inguinal;
● espirros, secreção nasal e lacrimejamento, característicos de alergias respiratórias;
● tosse, chiado ou dificuldade respiratória, indicando comprometimento das vias aéreas superiores ou inferiores;
● alterações comportamentais, como irritabilidade, inquietação ou apatia, devido ao desconforto contínuo;
● infecções secundárias, como dermatites bacterianas ou fúngicas, que podem surgir em decorrência da coceira persistente e da fragilidade da barreira cutânea.
Para o veterinário, a observação detalhada do histórico clínico, ambiente e rotina do animal é essencial para diferenciar alergias de outras condições dermatológicas ou respiratórias.
Exames laboratoriais: aliados no diagnóstico
Para o manejo clínico seguro e baseado em evidências, os exames laboratoriais são ferramentas indispensáveis. Eles permitem:
● confirmar a presença de inflamação ou alterações secundárias (hemograma);
● diferenciar alergias de infestações por parasitas (raspado de pele);
● detectar infecções bacterianas ou fúngicas secundárias (cultura de pele ou secreções);
● avaliar a presença de agentes respiratórios que podem agravar sintomas ou confundir o diagnóstico.
Esses exames fornecem informações precisas para que o veterinário defina o melhor tratamento, evitando terapias inadequadas e promovendo recuperação mais rápida e eficaz.
ZooGene: parceiro estratégico para exames laboratoriais
Para diagnósticos precisos e decisões clínicas seguras, muitos veterinários confiam na ZooGene, laboratório referência em análises clínicas veterinárias.
A ZooGene oferece:
● exames laboratoriais precisos e completos, ideais para diagnóstico diferencial e acompanhamento de alergias;
● resultados rápidos, permitindo ajustes ágeis no manejo clínico;
● suporte técnico especializado, auxiliando na interpretação de exames e definição de protocolos terapêuticos;
● confiabilidade e segurança profissional, fortalecendo a relação do veterinário com tutores e garantindo cuidado de excelência aos pacientes.
Ao indicar a ZooGene, o veterinário assegura protocolos clínicos baseados em evidências, qualidade nos resultados e maior segurança no manejo de alergias em pets.
Contato e serviços ZooGene
E-mail: zoogene@zoogene.com.br
Telefones: 31-3324 4020 | 31-3324 4030
Endereço: Rua Atenas, 257, Prado, Belo Horizonte, MG, CEP: 30.411-230

1311/2025
Dermatite Alérgica à Picada de Pulga (DAPP): diagnóstico e manejo em cães e gatos
Informativo
A Dermatite Alérgica à Picada de Pulga (DAPP) é uma das causas mais comuns de coceira intensa e inflamação da pele em cães e gatos. Essa condição surge como uma resposta alérgica à saliva das pulgas, desencadeando reações cutâneas mesmo quando há poucas picadas.
Embora possa ocorrer durante todo o ano, a DAPP é mais evidente em períodos de calor, como primavera e verão, quando a infestação por pulgas aumenta. Reconhecer os sinais clínicos e contar com exames laboratoriais precisos é essencial para garantir o bem-estar do animal e o manejo correto da doença.
O que é a DAPP e como ela afeta o pet
Quando uma pulga pica o animal, sua saliva introduz substâncias que provocam uma resposta exagerada do sistema imunológico. Em pets alérgicos, uma única picada já pode causar inflamação severa, coceira intensa e lesões cutâneas.
O ciclo das pulgas representa outro desafio: apenas cerca de 5% das pulgas adultas vivem sobre o animal, enquanto o restante encontra-se no ambiente, em forma de ovos, larvas e pupas. Assim, mesmo pets que parecem livres de pulgas podem ser novamente infestados rapidamente, se o ambiente não for controlado.
Sinais clínicos da DAPP
Os sinais clínicos variam de acordo com a sensibilidade do animal e a gravidade da infestação, mas alguns sinais são característicos da condição:
-
● coceira intensa e lambedura constante, principalmente na base da cauda, abdômen e região lombar;
-
● vermelhidão, descamação, crostas e feridas, que podem evoluir para infecções secundárias;
-
● alopecia (queda de pelo) nas áreas afetadas;
-
● pele espessada e escurecida (liquenificação) em casos crônicos;
-
● infecções bacterianas ou fúngicas secundárias, causadas pelo trauma da coceira.
É importante lembrar que os sinais clínicos da DAPP podem se confundir com outras dermatites, alergias alimentares, sarna ou infecções cutâneas, o que reforça a necessidade do diagnóstico veterinário correto.
Diagnóstico: quando o olhar clínico precisa de suporte laboratorial
O diagnóstico da DAPP deve ser sempre realizado por um médico-veterinário, utilizando um histórico detalhado, exame físico e exames complementares.
Exames laboratoriais recomendados
-
● Raspado de pele ou cultura microbiológica: identifica infecções secundárias e descarta doenças parasitárias;
-
● Hemograma completo: avalia inflamação e presença de eosinofilia, comum em reações alérgicas;
-
● Identificação de ectoparasitas: confirma a presença de pulgas no animal ou no ambiente;
-
● Cultura fúngica ou bacteriana: auxilia no tratamento de infecções associadas.
Esses exames permitem que o veterinário defina o tratamento correto, evitando terapias ineficazes e prevenindo recorrências.
Tratamento e manejo da DAPP
O manejo da Dermatite Alérgica à Picada de Pulga envolve aliviar os sinais clínicos e eliminar a causa da alergia.
-
● Controle de pulgas: uso de antiparasitários indicados pelo veterinário;
-
● Limpeza e higienização do ambiente: eliminação de ovos e larvas em tapetes, camas e frestas;
-
● Cuidados com a pele: aplicação de shampoos calmantes, pomadas anti-inflamatórias e cuidados locais;
-
● Monitoramento veterinário contínuo: acompanhamento da evolução clínica e ajustes no tratamento.
Embora a DAPP seja crônica, é possível controlar os sinais clínicos e melhorar significativamente a qualidade de vida do pet com intervenções regulares e prevenção ambiental contínua.
Prevenção: o cuidado começa no ambiente
A prevenção é a melhor forma de evitar a DAPP. Além do uso de antipulgas eficazes, outras medidas são essenciais:
-
● limpeza regular de camas, tapetes e áreas de descanso;
-
● aspiração frequente de frestas e cantos da casa;
-
● monitoramento constante do animal e do ambiente, especialmente em épocas de calor;
-
● orientação veterinária sobre produtos seguros e adequados para cada animal.
Esses cuidados ajudam a reduzir a incidência de picadas, prevenindo crises alérgicas graves.
ZooGene: diagnóstico confiável para DAPP
No ZooGene, você encontra exames laboratoriais precisos e ágeis, que auxiliam o veterinário no diagnóstico e manejo da DAPP. Entre em contato conosco e saiba mais.
Rua Atenas, 257 – Prado, Belo Horizonte – MG
(31) 3324-4020 | (31) 3324-4030
zoogene@zoogene.com.br

0611/2025
O que significa o comportamento de amassar pãozinho em gatos?
Informativo
Você já percebeu seu gato “amassando pãozinho” nas almofadas das patas e se perguntou por que ele faz isso? Esse comportamento curioso, que parece simples à primeira vista, revela muito sobre o bem-estar físico e emocional do felino.
Observar esses pequenos sinais pode fazer toda a diferença na saúde do seu gato e na qualidade da relação que você tem com ele.
Neste artigo, vamos explicar:
-
● o que significa o amassar pãozinho em gatos adultos;
-
● como ele indica sinais de conforto e vínculo afetivo em felinos;
-
● quais mudanças podem ser indicativos de alerta para doenças;
-
● e como o ZooGene pode ajudar profissionais veterinários a cuidar melhor da saúde do seu gato.
Origem do comportamento de amassar pãozinho em gatos
O hábito de amassar as patas tem origem nos filhotes. Quando ainda dependem da mãe, os gatinhos pressionam o ventre dela com as patinhas para estimular a liberação de leite durante a amamentação.
Mesmo depois de adultos, muitos gatos continuam a reproduzir esse comportamento. Ele se torna uma forma de expressar sentimentos, marcar território e cuidar da própria saúde física.
Por isso, quando seu gato está amassando pãozinho, ele está mostrando que se sente seguro e confortável no ambiente.
Significados do amassar pãozinho em gatos adultos
Marcação de território
As almofadas das patas possuem glândulas que liberam feromônios. Ao amassar, o gato deixa sinais olfativos que ajudam a marcar seu território. É uma forma silenciosa, mas poderosa, de comunicar sua presença no ambiente.
Estimulação da circulação nas patas
O movimento de pressionar as almofadas ajuda a manter a circulação ativa, contribuindo para a saúde das patas. Alguns especialistas acreditam que isso também auxilia na manutenção da flexibilidade e na sensação de conforto físico do gato.
Sinal de conforto e vínculo afetivo
Quando o gato amassa próximo ao tutor ou em lugares que ele considera seguros, isso indica que ele se sente protegido e tranquilo. É uma maneira de demonstrar afeto e estabelecer um vínculo com você ou com outros animais da casa.
Observando pequenos sinais de saúde em gatos
O comportamento felino pode ser um indicador de saúde emocional e física. Gatos saudáveis geralmente exibem hábitos como brincar, explorar, ronronar e amassar pãozinho. Por outro lado, alterações súbitas podem ser sinais de que algo não está bem.
Sinais de alerta
-
● Diminuição ou ausência do comportamento de amassar pãozinho
Se seu gato parou de amassar, isso pode indicar estresse, dor ou desconforto físico. -
● Mudanças na frequência ou intensidade do comportamento
Gatos que amassam compulsivamente podem estar ansiosos, enquanto gatos que amassam muito pouco podem estar desmotivados ou indispostos. -
● Alterações concomitantes no comportamento
Fique atento a mudanças no apetite, higiene, sono e interação social. Pequenos sinais de desconforto podem preceder problemas de saúde mais sérios.
O vínculo entre o tutor e o gato
Quando seu gato amassa pãozinho em você, geralmente isso demonstra que ele se sente seguro e confortável na sua presença. É um gesto de confiança, carinho e apego. Além disso, esse comportamento pode fortalecer o vínculo entre tutor e felino:
-
● proximidade emocional: gatos que se sentem seguros tendem a interagir mais e demonstrar afeto;
-
● ambiente acolhedor: observar e respeitar os sinais do gato cria uma rotina tranquila e saudável;
-
● monitoramento da saúde: o comportamento diário permite perceber alterações sutis e agir rapidamente.
Como estimular o bem-estar do seu gato
-
● Espaços confortáveis: ofereça camas, almofadas e locais elevados onde o gato se sinta protegido.
Brinquedos e estímulos: estimular a caça, o jogo e a exploração contribui para a saúde física e mental. -
● Rotina e consistência: gatos se sentem mais seguros quando há previsibilidade na alimentação, atenção e brincadeiras.
-
● Respeito ao comportamento natural: permitir que o gato amasse, arranhe e explore é essencial para seu bem-estar.
Quando procurar um veterinário?
Embora o comportamento de amassar pãozinho seja normal, mudanças súbitas podem ser sinais de alerta. Procure avaliação profissional se notar:
-
● aumento ou diminuição significativa do comportamento;
-
● comportamentos agressivos ou de retração;
-
● sinais físicos como coceira intensa, dificuldade para andar ou inchaço;
-
● alterações no apetite ou na higiene.
O acompanhamento veterinário é fundamental para interpretar corretamente os pequenos sinais de saúde em gatos e garantir intervenções precoces.
ZooGene: o laboratório de confiança para cuidar da saúde do seu gato
Quando se trata de saúde felina, cada detalhe faz diferença. Por isso, os veterinários de confiança indicam o ZooGene para exames laboratoriais precisos e ágeis. Exames confiáveis que ajudam seu veterinário a cuidar melhor do seu gato;
-
● Agilidade nos resultados, para que qualquer decisão de cuidado seja rápida;
-
● Qualidade técnica e suporte, garantindo que cada exame seja realizado com precisão;
-
● Profissionais de referência indicando um laboratório confiável para o bem-estar do seu felino.
Confie nas clínicas e veterinários que recomendam o ZooGene, é o cuidado que seu gato merece, com a confiança que você procura.
Contato e serviços ZooGene
-
● E-mail: zoogene@zoogene.com.br
-
● Telefones: 31-3324 4020 | 31-3324 4030
-
● Endereço: Rua Atenas, 257, Prado, Belo Horizonte, MG, CEP: 30.411-230

3110/2025
Câncer de mama em cadelas: diagnóstico, tratamento e prevenção no Outubro Rosa
Informativo
As neoplasias mamárias representam os tumores mais frequentes em cadelas e estão entre as principais causas de mortalidade nos animais de companhia. Estudos indicam que, no Brasil, mais de 70% dos tumores mamários em cães são classificados como malignos.
Em outros países, como Noruega, Dinamarca e Itália, a ocorrência de malignidade gira em torno de 50%. Esses números reforçam a importância do diagnóstico precoce e da prevenção, mostrando que a informação realmente salva vidas.
Durante o Outubro Rosa Pet, destacamos a importância do papel do laboratório no diagnóstico e acompanhamento do câncer de mama em pets, enfatizando a conscientização e a medicina preventiva.
O que é câncer de mama em cadelas?
O câncer de mama em cadelas, também conhecido como neoplasia mamária canina, é um tumor que se desenvolve nas glândulas mamárias. Ele pode ser benigno ou maligno, sendo que os tumores malignos são mais frequentes, especialmente em cadelas adultas ou idosas. Esses tumores podem variar em tamanho, número e agressividade, podendo metastizar para órgãos como pulmão e linfonodos regionais.
Tipos de tumor mamário
-
● Carcinoma simples: o tipo mais frequente, geralmente agressivo.
-
● Carcinoma complexo ou misto: combina diferentes tipos celulares, podendo apresentar comportamento variável.
-
● Tumores benignos: como adenomas e fibroadenomas, geralmente sem risco de metástase, mas que ainda requerem monitoramento constante.
Mesmo tumores benignos devem ser avaliados por um veterinário, pois podem crescer, causar desconforto ou evoluir para formas malignas em alguns casos.
Fatores de risco e prevenção
Alguns fatores aumentam a probabilidade de desenvolvimento de câncer de mama em cadelas.
Principais fatores de risco
-
Idade avançada: cadelas acima de 6 anos apresentam maior risco.
-
Histórico familiar: algumas linhagens podem apresentar predisposição genética.
-
Obesidade e estilo de vida: excesso de peso e dieta inadequada podem influenciar no desenvolvimento de tumores.
Prevenção
A prevenção do câncer de mama em cadelas envolve um conjunto de cuidados contínuos e acompanhamento veterinário regular. Manter o peso corporal adequado, oferecer uma alimentação equilibrada e realizar exames clínicos e laboratoriais periódicos são atitudes essenciais para identificar alterações precoces.
A atenção dos tutores às mudanças no corpo e no comportamento do animal é igualmente importante, a detecção precoce ainda é a forma mais eficaz de aumentar as chances de sucesso no tratamento e preservar a qualidade de vida.
Sinais de alerta
Os tutores devem observar atentamente sinais que podem indicar alterações nas mamas:
-
● Presença de nódulos ou massas nas glândulas mamárias.
-
● Secreção anormal ou feridas na região.
-
● Inchaço, endurecimento ou dor ao toque.
-
● Mudanças de comportamento ou apatia.
Qualquer alteração deve ser avaliada imediatamente por um médico-veterinário. Quanto mais cedo o diagnóstico for feito, maiores as chances de um tratamento bem-sucedido.
Alterações comportamentais
-
● Mudanças no comportamento ou sinais de dor ao toque.
É fundamental que qualquer alteração seja avaliada por um veterinário imediatamente. Tumores detectados precocemente aumentam consideravelmente as chances de tratamento bem-sucedido e melhoram o prognóstico.
Diagnóstico precoce e exames laboratoriais
O diagnóstico do câncer de mama em cadelas envolve uma combinação de avaliação clínica, exames laboratoriais e exames de imagem.
Avaliação clínica
O veterinário realiza inspeção física detalhada das glândulas mamárias, verificando nódulos, assimetrias e alterações cutâneas.
Exames laboratoriais
Podem incluir hemograma, bioquímica sanguínea e análise de marcadores tumorais, dependendo do caso.
Exames de imagem
Ultrassonografia, radiografia e, em alguns casos, tomografia ou ressonância magnética ajudam a determinar a extensão do tumor e possíveis metástases.
Biópsia e histopatologia
A confirmação definitiva do tipo de tumor e grau de malignidade é feita através da análise histopatológica do tecido retirado.
Esses exames são fundamentais para definir o estadiamento do tumor, permitindo ao veterinário escolher a melhor conduta terapêutica.
Tratamento e acompanhamento
O tratamento do câncer de mama em cadelas depende do tipo e estágio do tumor, bem como da idade e condição geral do animal.
Cirurgia
A remoção do tumor ou da glândula afetada é o tratamento mais eficaz, principalmente em casos de tumores malignos localizados.
Quimioterapia e Radioterapia
-
● Quimioterapia: indicada para casos com alto risco de metástase ou tumores mais agressivos.
-
● Radioterapia: usada em casos selecionados, especialmente quando a remoção completa do tumor não é possível.
Acompanhamento pós-tratamento
Visitas regulares ao veterinário e exames periódicos são essenciais para detectar recidivas ou metástases precocemente.
O prognóstico depende do tipo de tumor, da presença de metástases e da rapidez com que o tratamento é iniciado. Tumores detectados precocemente têm chances muito maiores de cura.
Outubro Rosa Pet: conscientização e informação que salva vidas
Assim como no Outubro Rosa humano, o Outubro Rosa Pet tem como objetivo conscientizar tutores sobre a importância da prevenção, detecção precoce e tratamento do câncer de mama em cadelas.
A informação é uma das ferramentas mais poderosas para salvar vidas. Tutores bem informados podem:
-
● identificar sinais precoces de tumores.
-
● levar suas cadelas para avaliação clínica regular.
-
● garantir exames laboratoriais e de imagem quando necessário.
Ao promover a conscientização e incentivar a medicina preventiva, contribuímos para reduzir a mortalidade por neoplasias mamárias e melhorar a qualidade de vida dos animais de companhia.
A importância de um laboratório confiável: ZooGene
Quando se trata de diagnóstico de precisão, contar com um laboratório confiável faz toda a diferença. O ZooGene é referência nacional em análises laboratoriais veterinárias, combinando alta tecnologia, pesquisa e uma equipe técnica especializada formada por veterinários, médicos, biomédicos, biólogos e técnicos altamente qualificados.
No ZooGene, realizamos exames de rotina e urgência todos os dias, com precisão e confiabilidade, incluindo:
-
● citologia e histopatologia-histoquímica
-
● exames laboratoriais completos
-
● sexagem molecular de aves
-
● acompanhamento clínico para diversas espécies e portes de animais
Nosso laboratório possui tecnologia de ponta e automação em quase todas as etapas, garantindo resultados rápidos e confiáveis. Cada equipamento passa por manutenção preventiva rigorosa, assegurando a máxima precisão em cada exame.
Com o ZooGene, tutores e veterinários podem contar com informações confiáveis, fundamentais para decisões assertivas no diagnóstico, acompanhamento e tratamento de doenças graves, como o câncer de mama em cadelas.
Contato e serviços ZooGene
-
● E-mail: zoogene@zoogene.com.br
-
● Telefones: 31-3324 4020 | 31-3324 4030
-
● Endereço: Rua Atenas, 257, Prado, Belo Horizonte, Minas Gerais, CEP: 30.411-230
Serviços oferecidos: exames laboratoriais, sexagem de aves, acompanhamento clínico de pets, resultados rápidos e confiáveis.
Mais informações e agendamentos:https://www.zoogene.com.br

3010/2025
Saúde pet na primavera: prevenção e diagnóstico de parasitas
Informativo
Com a chegada da primavera, cães e gatos passam mais tempo ao ar livre, aumentando a exposição a ambientes contaminados e o risco de parasitas internos em pets, como vermes intestinais.
Para veterinários, compreender essa variação sazonal é fundamental, pois permite orientar tutores e prevenir complicações que podem afetar o crescimento, a imunidade e o bem-estar dos animais, especialmente filhotes.
Por que a primavera aumenta o risco de parasitas
O clima mais quente e úmido favorece a sobrevivência de ovos, larvas e cistos de vermes no ambiente. Cães e gatos que exploram quintais, jardins e parques podem entrar em contato com fezes de outros animais ou solo contaminado. Mesmo animais adultos que já receberam vermifugação podem ser reinfestados.
Para o veterinário, essa compreensão é essencial para planejar protocolos de prevenção e orientar os tutores sobre cuidados sazonais e sinais de alerta.
Observando pequenos sinais de saúde em gatos
Como profissionais, é importante identificar precocemente alterações sutis que podem indicar infestação. Entre os principais parasitas internos estão:
-
● vermes redondos (nematódeos): causam diarreia, distensão abdominal e anemia, principalmente em filhotes;
-
● vermes chatos (tênias): adquiridos ao ingerir presas ou pulgas infectadas, provocam perda de peso, fraqueza e irritação anal;
-
● protozoários intestinais (Giardia e coccídios): causam diarreia intermitente e podem comprometer o sistema imunológico.
Mesmo que o animal aparente estar saudável, a infestação pode estar presente de forma silenciosa. Observar pequenos sinais de saúde permite intervenção precoce, protegendo o bem-estar físico e emocional do pet.
Sinais clínicos de infestação por vermes
Fique atento a sinais como diarreia, fezes com muco ou sangue, vômitos frequentes, perda de peso, pelagem opaca, fraqueza ou abdômen inchado. Filhotes são mais suscetíveis a complicações graves. Notar essas alterações rapidamente permite buscar avaliação veterinária e iniciar o tratamento adequado.
Detectar esses sinais rapidamente possibilita diagnóstico precoce e tratamento eficaz, evitando complicações mais graves.
ZooGene: seu parceiro confiável para exames laboratoriais
Para apoiar clínicas e profissionais na avaliação de parasitas internos, a ZooGene é um laboratório de referência que oferece:
-
● exames laboratoriais precisos, essenciais para o diagnóstico de vermes e alterações metabólicas;
-
● resultados ágeis, permitindo decisões rápidas no manejo clínico;
-
● suporte técnico especializado, auxiliando veterinários na interpretação correta dos exames;
-
confiabilidade profissional, garantindo segurança tanto para tutores quanto para os animais.
Contato e serviços ZooGene
-
● E-mail: zoogene@zoogene.com.br
-
● Telefones: 31-3324 4020 | 31-3324 4030
-
● Endereço: Rua Atenas, 257, Prado, Belo Horizonte, MG, CEP: 30.411-230

2210/2025
Você sabe qual o papel do laboratório no combate à resistência bacteriana?
Informativo
Você já parou para pensar que, a cada prescrição feita sem confirmação laboratorial, pode estar contribuindo, sem querer, para um dos maiores desafios de saúde global?
A resistência bacteriana já foi responsável por mais de 1,27 milhão de mortes diretas e esteve associada a quase 5 milhões de óbitos no mundo em 2019, segundo estudo publicado na EPSJV/Fiocruz. E o pior: esse número está crescendo.
Na medicina veterinária, o problema não é menor. O uso indiscriminado de antimicrobianos em animais favorece a seleção de microrganismos resistentes, comprometendo o tratamento de infecções e ampliando os riscos para a saúde animal e humana.
Neste artigo, vamos conversar sobre:
-
● como a resistência bacteriana se desenvolve
-
● o papel do médico-veterinário no controle desse problema
-
● a importância de exames como cultura e antibiograma
-
● e por que o laboratório deve ser seu aliado nessa luta
O que é resistência bacteriana?
A resistência aos antimicrobianos (AMR) acontece quando bactérias passam a resistir aos medicamentos usados para combatê-los. No caso dos antibióticos, isso significa que infecções antes fáceis de tratar se tornam persistentes, de difícil tratamento.
E sim, isso pode afetar diretamente a medicina veterinária, principalmente em infecções urinárias, dermatológicas, respiratórias e zoonoses.
Por que a resistência está aumentando?
Embora a resistência seja resultado de mutações naturais nos microrganismos, ela se intensifica com práticas equivocadas, como:
-
● uso empírico (sem cultura ou diagnóstico)
-
● prescrição de doses inadequadas
-
● suspensão precoce do tratamento
-
● automedicação por parte de tutores
-
● falta de acompanhamento
Qual é o papel do médico-veterinário nesse cenário?
Diagnóstico laboratorial preciso
Prescrever antibiótico sem confirmação de infecção bacteriana aumenta o risco de erro terapêutico e favorece a resistência.
Solicitação de cultura e antibiograma
Sempre que possível, solicite cultura bacteriana com antibiograma. Esses exames identificam o agente causador da infecção e testam sua sensibilidade aos antimicrobianos, permitindo uma prescrição direcionada e eficaz.
Prescrição consciente
Com base no antibiograma, é possível escolher o antimicrobiano certo, na dose certa, pelo tempo necessário. Isso reduz as falhas e a exposição desnecessária a antibióticos de amplo espectro.
Integração à Saúde Única (One Health)
A resistência bacteriana é uma ameaça compartilhada entre humanos, animais e meio ambiente. Participar da estratégia de Saúde Única é parte da responsabilidade do médico-veterinário.
A coleta também faz parte da solução
De nada adianta solicitar a cultura se a amostra for mal coletada. A qualidade da
coleta influencia diretamente a confiabilidade do exame.
● Use material estéril
● Evite contaminação da amostra na hora da coleta
● Envie rapidamente ao laboratório, devidamente armazenado ● Sempre informe o quadro clínico e local da infecção
A boa medicina começa com a boa coleta.
Um laboratório comprometido faz toda a diferença. Nem todo laboratório está preparado para auxiliar nesse processo. Por isso, é importante trabalhar com parceiros confiáveis, que ofereçam:
-
● Identificação bacteriana e fúngica com base em padronizações nacionais e internacionais;
-
● Testes de sensibilidade atualizados e bem interpretados;
-
● Suporte na leitura dos resultados;
-
● Equipe capacitada para auxiliar na conduta clínica;
Você, médico-veterinário, tem um papel chave nesse desafio. E o laboratório é seu aliado, não apenas para confirmar diagnósticos, mas para garantir um tratamento mais preciso, eficaz e consciente.
O Zoogene oferece exames com alta precisão, agilidade nos resultados e apoio técnico especializado para garantir tratamentos mais assertivos e seguros.
Contato e serviços ZooGene
-
• E-mail: zoogene@zoogene.com.br
-
• Telefones: 31-3324 4020 | 31-3324 4030
-
• Endereço: Rua Atenas, 257, Prado, Belo Horizonte, MG, CEP: 30.411-230

2110/2025
Alterações de coagulação e risco tromboembólico em felinos: cuidado e prevenção
Informativo
Você já atendeu um gato que chegou à clínica com paralisia súbita das patas traseiras, dor intensa e tutores desesperados sem entender o que estava acontecendo? Essa cena, infelizmente, é mais comum do que gostaríamos, e muitas vezes tem um culpado silencioso: o tromboembolismo arterial felino (TEAF).
Grande parte desses casos estão associados à cardiomiopatia hipertrófica felina, em que a dilatação dos átrios e a lentidão do fluxo sanguíneo criam o cenário perfeito para a formação de trombos. O problema é que, quando esses coágulos se deslocam, o desfecho pode ser dramático, trazendo sofrimento imediato para o animal e aflição para a família.
Mas aqui está a boa notícia: esse risco não precisa ser uma surpresa. Ao solicitar exames como o coagulograma completo e a contagem plaquetária, é possível identificar precocemente o estado de hipercoagulabilidade e agir de forma preventiva. Em outras palavras, o diagnóstico certo no momento certo pode mudar totalmente a história desse paciente.
Do fluxo lento ao trombo: entenda o processo
O risco de tromboembolismo está ligado a três fatores principais: estase sanguínea, alterações na parede do coração e aumento da tendência de coagulação. Nos gatos com cardiomiopatia hipertrófica, o sangue tende a ficar mais parado nos átrios dilatados, e pequenas alterações na parede do coração podem facilitar a formação de coágulos. Além disso, alterações bioquímicas podem deixar o sangue ainda mais propenso a coagular.
Essa combinação explica por que gatos com cardiomiopatia hipertrófica felina têm maior risco de tromboembolismo arterial. Por isso, entender como funciona a coagulação e monitorar o risco é tão importante quanto cuidar do coração do animal.
Sinais que você não pode ignorar
Os sinais clínicos do tromboembolismo felino costumam aparecer de forma repentina. Muitos gatos apresentam:
-
• paralisia das patas traseiras, às vezes apenas de um lado, mas na maioria das vezes em ambas;
-
• dor intensa, com vocalizações fortes;
-
• patas frias e sem pulso;
-
• dificuldade para se locomover ou incapacidade completa de andar.
É um quadro que assusta e exige atenção imediata. Tutores atentos que conhecem o comportamento normal do gato podem perceber sinais de alerta e buscar ajuda rapidamente. Mudanças de movimento, fraqueza ou comportamento diferente são sempre motivos para uma avaliação veterinária.
Como identificar alterações de coagulação
O diagnóstico precoce das alterações de coagulação em felinos é essencial. O coagulograma completo permite avaliar se o sangue do gato está mais propenso a coagular, enquanto a contagem plaquetária verifica se as plaquetas estão em excesso ou desreguladas.
Exames de imagem, como ecocardiografia e Doppler, ajudam a detectar átrios dilatados e trombos dentro do coração, além de identificar áreas com fluxo sanguíneo mais lento.
Prevenção: o melhor caminho
A prevenção é sempre o melhor remédio. Detectar alterações de coagulação em felinos cardiopatas permite adotar medidas como:
-
• uso de anticoagulantes ou antiagregantes, quando indicado;
-
• monitoramento regular com exames laboratoriais e ecocardiografia;
-
• orientação do tutor para reconhecer sinais de alerta e agir rapidamente.
Mesmo com prevenção, cada gato é único, e o acompanhamento contínuo é fundamental para reduzir riscos e manter o bem-estar do paciente.
O papel do tutor
O cuidado começa em casa. Tutores que observam o comportamento do gato e comunicam qualquer mudança ao veterinário fazem toda a diferença. Fadiga incomum, dificuldade de locomoção ou alterações na respiração podem indicar que algo não está bem. Com atenção e exames regulares, é possível identificar sinais precoces de risco e agir antes que um evento grave aconteça.
ZooGene, seu parceiro na saúde felina
No ZooGene, acreditamos que o diagnóstico preciso é o primeiro passo para decisões clínicas seguras. Por isso, oferecemos suporte completo para avaliação da coagulação em felinos, incluindo coagulograma, contagem plaquetária e exames complementares.
Nosso objetivo é transformar informações laboratoriais em ações concretas de cuidado, ajudando médicos-veterinários a proteger a saúde dos gatos e garantindo que cada paciente receba atenção personalizada.
As alterações de coagulação em felinos são um desafio clínico relevante, especialmente em gatos com cardiomiopatia hipertrófica. A estase sanguínea e a hipercoagulabilidade aumentam o risco de formação de trombos e de eventos graves, como o tromboembolismo arterial felino.
Com diagnóstico precoce, acompanhamento regular, prevenção ativa e atenção do tutor, é possível reduzir os riscos e oferecer mais qualidade de vida ao paciente. A prevenção, o cuidado contínuo e o suporte especializado da ZooGene são ferramentas fundamentais para garantir saúde e bem-estar aos gatos cardiopatas.

1710/2025
Citologia e Histologia no câncer de mama em cadelas e gatas: diagnóstico precoce que salva vidas
Informativo
O diagnóstico precoce do câncer de mama em cadelas e gatas é essencial para aumentar as chances de sucesso do tratamento. Entre os exames laboratoriais mais importantes nesse processo estão a citologia e a histologia, que oferecem informações complementares sobre os tumores mamários, ajudando o veterinário a definir a conduta mais adequada.
Durante este artigo, você vai entender o que é cada exame, como eles funcionam, sua importância no diagnóstico de neoplasias mamárias e como o ZooGene pode oferecer resultados confiáveis e precisos.
O que é Citologia e sua importância no diagnóstico
A citologia veterinária é um exame que consiste na análise microscópica das células de uma lesão. No caso do câncer de mama em cadelas e gatas, a punção aspirativa é a técnica mais utilizada: o veterinário coleta uma pequena amostra do tumor com uma agulha fina, sem necessidade de cirurgia, e encaminha ao laboratório para avaliação.
Benefícios da citologia
-
• Permite uma análise rápida das células da lesão.
-
• Ajuda a diferenciar tumores benignos de malignos.
-
• Indica, de forma preliminar, a agressividade do tumor.
-
Pode orientar a necessidade de exames complementares ou cirurgia.
A citologia é um exame menos invasivo e muito útil na detecção precoce de câncer de mama em cadelas e gatas, permitindo que decisões rápidas sejam tomadas antes que o tumor evolua.
O que é Histologia e como complementa a citologia
A histologia é o estudo detalhado do tecido, incluindo a arquitetura celular e a organização do tumor. Diferente da citologia, a histologia requer uma biópsia ou análise do tecido retirado durante a cirurgia, permitindo um exame mais aprofundado.
Benefícios da histologia
-
• Identifica o tipo de tumor mamário (carcinoma simples, complexo ou misto).
-
• Avalia o grau de malignidade do tumor.
-
• Permite o estadiamento preciso da neoplasia.
-
• Auxilia na definição do plano terapêutico mais adequado.
Enquanto a citologia oferece uma visão inicial rápida, a histologia fornece um diagnóstico definitivo e detalhado, essencial para orientar tratamentos eficazes.
Vantagens de cada exame
-
• Citologia: triagem inicial, diferencia tumores benignos e malignos, resultados rápidos.
-
• Histologia: diagnóstico definitivo, classificação do tumor, definição de plano de tratamento.
Por que os exames se complementam
A combinação de citologia e histologia aumenta a precisão do diagnóstico. A citologia indica a necessidade de intervenção imediata, enquanto a histologia detalha a gravidade e extensão do tumor, permitindo decisões mais seguras e assertivas.
Quando realizar citologia e histologia
É importante que tutores levem suas cadelas e gatas ao veterinário sempre que perceberem:
-
• nódulos ou massas nas mamas.
-
• feridas, secreções ou inchaços na região mamária.
-
• mudanças comportamentais que indiquem dor ou desconforto.
A citologia geralmente é indicada como primeiro passo, especialmente em tumores pequenos ou suspeitos. Se o exame indicar malignidade ou se houver necessidade de planejamento cirúrgico, a histologia será realizada após biópsia ou remoção do tumor.
Benefícios do diagnóstico precoce em câncer de mama em cadelas e gatas
A detecção precoce aumenta significativamente as chances de sucesso do tratamento e melhora o prognóstico dos animais.
Tratamento mais eficaz
Tumores menores e detectados precocemente podem ser tratados com cirurgia localizada, evitando procedimentos mais extensos e agressivos.
Redução do risco de metástase
Tumores detectados cedo têm menor probabilidade de espalhar células cancerígenas para órgãos como pulmão e linfonodos.
Melhor qualidade de vida
O animal sofre menos, tem recuperação mais rápida e mantém funções normais durante e após o tratamento.
O papel do ZooGene no diagnóstico de câncer de mama
O ZooGene é referência nacional em exames laboratoriais veterinários, combinando alta tecnologia, experiência e equipe especializada.
-
• Citologia e histologia detalhadas para neoplasias mamárias.
-
• Exames laboratoriais completos para monitoramento da saúde do pet.
-
• Resultados rápidos e confiáveis, essenciais para decisões clínicas assertivas.
Diferenciais do ZooGene
-
• Equipe composta por veterinários, biomédicos, biólogos e técnicos qualificados.
-
• Equipamentos modernos com automação em quase todas as etapas.
-
• Processos rigorosos de manutenção e controle de qualidade.
Com o ZooGene, tutores e veterinários podem contar com informações precisas, essenciais para o cuidado preventivo e tratamento do câncer de mama em cadelas e gatas.
Contato e serviços ZooGene
-
• E-mail: zoogene@zoogene.com.br
-
• Telefones: 31-3324 4020 | 31-3324 4030
-
• Endereço: Rua Atenas, 257, Prado, Belo Horizonte, MG, CEP: 30.411-230

1510/2025
Obesidade pet e cardiopatias: a conexão que não pode ser ignorada
Informativo
Quando falamos de obesidade em cães e gatos, não estamos lidando apenas com excesso de peso. Essa condição influencia diretamente o funcionamento do coração, a circulação sanguínea e o metabolismo, favorecendo complicações cardiovasculares e reduzindo a qualidade de vida.
Mais do que um simples acúmulo de peso, a obesidade altera a forma como o organismo processa glicose e lipídios, favorecendo resistência insulínica e dislipidemias. Essas condições, se não monitoradas, podem sobrecarregar o coração e reduzir significativamente a qualidade e expectativa de vida do pet.
O rastreamento precoce por meio de exames laboratoriais, como glicemia, colesterol e triglicerídeos, é fundamental para identificar riscos e permitir intervenções que previnam complicações graves.
Como a obesidade impacta o sistema cardiovascular
O excesso de gordura corporal provoca alterações estruturais e funcionais no coração. A sobrecarga de trabalho causada pelo peso elevado aumenta a demanda de oxigênio, o que leva o coração a se esforçar mais para bombear sangue suficiente para o organismo. Entre os principais efeitos da obesidade estão:
- • hipertensão arterial: a pressão elevada sobre as paredes dos vasos sanguíneos exige mais do coração, acelerando o desgaste cardiovascular;
- • sobrecarga cardíaca: o coração precisa compensar a quantidade extra de sangue circulante, aumentando o risco de cardiomiopatias e insuficiência cardíaca;
- • alterações metabólicas: glicemia, colesterol e triglicerídeos elevados comprometem vasos sanguíneos e aumentam a inflamação sistêmica, prejudicando a função cardíaca.
Essa combinação de fatores transforma a obesidade em um dos principais fatores de risco cardiovascular em pets, tornando o monitoramento regular e o manejo nutricional essenciais.
Sinais clínicos que indicam risco cardiovascular
Muitos pets obesos não apresentam sinais óbvios, mas existem indícios que podem apontar risco aumentado para cardiopatias:
-
• dificuldade para se movimentar ou cansaço rápido durante atividades simples;
-
• respiração acelerada ou dificuldade respiratória;
-
• aumento de peso rápido ou inexplicável;
-
• etargia, apatia ou sinais de desconforto;
-
• mudanças no apetite ou comportamentos alimentares desordenados.
Observar esses sinais de perto permite que veterinários e tutores atuem preventivamente, antes que surjam complicações mais graves.
O papel do monitoramento laboratorial
O acompanhamento laboratorial é uma ferramenta essencial no manejo da obesidade e prevenção de doenças cardiovasculares. Alguns exames estratégicos incluem:
-
• glicemia: avalia a resistência insulínica e o risco de diabetes;
-
• colesterol e triglicerídeos: detectam dislipidemias que aumentam a sobrecarga cardíaca;
-
• exames hepáticos e renais: indicam efeitos sistêmicos da obesidade e ajudam a prevenir complicações secundárias;
-
• perfil inflamatório: identifica inflamação sistêmica, que agrava o risco cardiovascular.
Esses dados permitem ajustes precisos na dieta, controle do peso e intervenções terapêuticas, reduzindo significativamente o risco de desenvolvimento de cardiopatias.
Manejo nutricional: prevenção e tratamento
A obesidade é prevenível e tratável. Um manejo nutricional adequado é a base de qualquer plano de prevenção e tratamento, e deve considerar:
• dieta balanceada e personalizada: baseada na idade, raça, nível de atividade e condição clínica;
• controle de porções e horários de alimentação: essencial para evitar consumo calórico excessivo;
• exercícios regulares: estimulam o metabolismo, fortalecem músculos e melhoram a função cardiovascular;
• acompanhamento contínuo: ajustes na dieta e na rotina de exercícios conforme a evolução do peso e alterações laboratoriais.
Um plano bem estruturado não apenas ajuda a reduzir o peso corporal, mas também melhora pressão arterial, metabolismo e saúde cardíaca do animal.
Conexão entre obesidade, inflamação e risco cardiovascular
O excesso de gordura corporal não afeta apenas o coração de forma mecânica. Ele também promove inflamação sistêmica, aumentando os níveis de marcadores inflamatórios que contribuem para doenças cardiovasculares. Essa inflamação silenciosa favorece resistência insulínica, dislipidemia e hipertensão, criando um ciclo que pode agravar cardiopatias já existentes.
Monitorar sinais de inflamação, glicose e lipídios é essencial para identificar gatos e cães em risco, permitindo intervenções precoces que protejam a saúde do coração e evitem complicações graves.
Estratégias práticas para tutores
A prevenção e o controle da obesidade dependem da colaboração entre veterinário e tutor. Algumas medidas práticas incluem:
-
• estabelecer horários fixos para alimentação e evitar petiscos em excesso;
-
• introduzir atividades físicas adaptadas ao animal, como brincadeiras e caminhadas supervisionadas;
-
• manter registro do peso e mudanças no comportamento;
-
• observar sinais de cansaço, respiração acelerada ou dificuldade de locomoção;
-
• seguir rigorosamente o plano nutricional recomendado pelo veterinário.
Essas ações, aliadas a exames laboratoriais regulares, ajudam a reduzir o risco de sobrecarga cardíaca e promover saúde de forma preventiva.
ZooGene: parceiro na saúde cardiovascular dos pets
Na ZooGene, entendemos que a prevenção é tão importante quanto o tratamento. Por isso, oferecemos suporte completo para avaliação do risco cardiovascular em pets, incluindo:
-
• monitoramento de glicemia, colesterol e triglicerídeos;
-
• avaliação de pressão arterial e sobrecarga cardíaca;
-
• acompanhamento nutricional personalizado;
-
• interpretação de resultados laboratoriais para orientar decisões clínicas seguras.
Nosso objetivo é transformar informações laboratoriais em ações concretas, ajudando veterinários a proteger a saúde do coração de cães e gatos e oferecendo atenção individualizada para cada paciente.
A obesidade pet é uma condição silenciosa que afeta diretamente o coração, o metabolismo e a qualidade de vida dos animais. Com monitoramento laboratorial adequado, manejo nutricional personalizado e acompanhamento constante, é possível reduzir significativamente os riscos de hipertensão, sobrecarga cardíaca e dislipidemias.
Cuidar do peso do animal não é apenas uma questão estética: é uma estratégia de saúde vital. Cada avaliação, cada ajuste de dieta e cada exame laboratorial contribuem para prolongar a vida e garantir bem-estar aos pets.
No ZooGene, estamos ao lado de veterinários e tutores para oferecer diagnóstico preciso, prevenção ativa e acompanhamento contínuo, para que o cuidado cardiovascular não precise esperar os primeiros sintomas.
Rua Atenas, 257 – Prado – Belo Horizonte – MG
(31) 3324-4020 | (31) 3324-4030
zoogene@zoogene.com.br

0810/2025
Insuficiência cardíaca em pequenos animais: quando o coração entra em modo de emergência
Informativo
O coração é um dos órgãos mais vitais do organismo, responsável por garantir que oxigênio e nutrientes cheguem a cada célula do corpo. Ele funciona como uma bomba incansável, que precisa manter ritmo, força e precisão para que todos os sistemas permaneçam em equilíbrio.
Quando essa função é comprometida, surge um quadro de insuficiência cardíaca em cães e gatos, uma condição que, se não diagnosticada e tratada precocemente, compromete gravemente a saúde e a qualidade de vida do animal.
Ao contrário do que muitos imaginam, a insuficiência cardíaca não significa que o coração parou de funcionar, mas sim que ele já não consegue atender às necessidades metabólicas do organismo.
Essa falha pode ser consequência de alterações estruturais ou funcionais do órgão e desencadeia uma série de mecanismos compensatórios que, em vez de ajudar, aceleram a progressão da doença.
Alterações no coração que levam à insuficiência cardíaca
Diversas condições podem afetar a função cardíaca em pequenos animais. Entre as principais alterações envolvidas estão:
- hipertrofia da parede cardíaca: espessamento do músculo cardíaco, geralmente como resposta à sobrecarga de trabalho.
- fibrose miocárdica: substituição de tecido cardíaco saudável por tecido cicatricial, o que reduz a elasticidade e dificulta o bombeamento eficiente.
- disfunção diastólica: incapacidade do coração relaxar adequadamente entre os batimentos, comprometendo o enchimento ventricular.
- disfunção sistólica: redução da força de contração, diminuindo a quantidade de sangue bombeada a cada batida.
Essas alterações fazem com que o coração não consiga enviar sangue suficiente para o corpo, desencadeando respostas compensatórias que criam um ciclo vicioso.
O corpo em “modo de emergência”
Quando o coração não dá conta de sua função, o organismo tenta compensar a falha ativando diferentes mecanismos. A curto prazo, eles podem manter a circulação estável. Mas, a longo prazo, acabam sendo prejudiciais:
- sistema renina-angiotensina-aldosterona (SRAA): promove retenção de sódio e água para aumentar o volume sanguíneo.
- ativação do sistema nervoso simpático: acelera os batimentos e contrai os vasos sanguíneos, tentando manter a pressão arterial.
- liberação de vasopressina: retém ainda mais líquidos, elevando a sobrecarga hídrica.
Embora úteis no início, essas adaptações aumentam a pressão sobre o coração, favorecem arritmias, remodelamento cardíaco e perda progressiva da função cardíaca.
Sinais clínicos: como identificar a insuficiência cardíaca
Um dos grandes desafios no diagnóstico é que os sintomas podem surgir de forma gradual e serem confundidos com sinais de envelhecimento. Por isso, a atenção dos tutores e o acompanhamento veterinário são fundamentais. Entre os principais sinais estão:
- Tosse persistente, principalmente à noite ou após atividades físicas;
- Fadiga fácil ou intolerância ao exercício;
- Respiração acelerada, dificuldade respiratória ou engasgos;
- Letargia e redução da disposição;
- Perda de peso e de massa muscular;
- Desmaios ou síncopes ocasionais.
Nos estágios mais avançados, podem ocorrer edema pulmonar (acúmulo de líquido nos pulmões, que causa dificuldade respiratória intensa) e ascite (acúmulo de líquido no abdômen, levando a distensão abdominal).
Diagnóstico: um olhar integrado sobre o coração
Detectar a insuficiência cardíaca exige uma abordagem completa, que combine observação clínica, exames de imagem e laboratoriais.
- ecocardiografia: avalia a estrutura e a função do coração em tempo real, sendo fundamental para identificar alterações de contração, espessura e dilatação das câmaras cardíacas.
- radiografias de tórax: permitem observar aumento do coração e sinais de congestão pulmonar.
- biomarcadores cardíacos (NT-proBNP): indicam sobrecarga cardíaca e ajudam na detecção precoce.
- exames laboratoriais complementares: ureia, creatinina, eletrólitos e perfil hepático são essenciais, já que a insuficiência cardíaca pode afetar diretamente rins e fígado, e as terapias também exigem monitoramento próximo dessas funções.
Esse conjunto de exames possibilita um diagnóstico mais assertivo, orienta o tratamento e auxilia no acompanhamento da evolução clínica.
Manejo e tratamento: foco na qualidade de vida
O tratamento da insuficiência cardíaca em pequenos animais envolve uma combinação de medicamentos, ajustes de estilo de vida e acompanhamento frequente. O objetivo é prolongar a sobrevida, reduzir sintomas e oferecer conforto ao paciente.
As principais estratégias incluem:
- diuréticos: ajudam a controlar o acúmulo de líquidos, aliviando a respiração e reduzindo a congestão.
- inibidores da ECA: bloqueiam a ativação do SRAA, diminuindo a sobrecarga cardíaca.
- fármacos inotrópicos: melhoram a força de contração do coração.
- controle nutricional: dietas balanceadas e adaptadas reduzem a sobrecarga metabólica e mantêm a condição corporal adequada.
- exames de acompanhamento: ajustes na terapia devem ser feitos regularmente, de acordo com a evolução clínica e os resultados laboratoriais.
É importante ressaltar que cada paciente é único. O sucesso do tratamento depende da adaptação constante do protocolo terapêutico, da parceria entre médico-veterinário e tutor e do monitoramento contínuo.
A importância da prevenção e do acompanhamento
A insuficiência cardíaca muitas vezes se desenvolve silenciosamente, tornando os exames de rotina uma ferramenta indispensável. Identificar precocemente alterações estruturais, metabólicas ou laboratoriais permite intervenções antes que os sintomas se agravem.
O acompanhamento preventivo, especialmente em animais idosos ou com predisposição genética a doenças cardíacas, é o caminho mais seguro para preservar a qualidade de vida e prolongar a longevidade dos pets.
No ZooGene, oferecemos um portfólio completo de exames laboratoriais que auxiliam no diagnóstico, monitoramento e acompanhamento da insuficiência cardíaca em cães e gatos. Nossa missão é transformar resultados em informações estratégicas, que orientem o médico-veterinário na tomada de decisões clínicas seguras e assertivas. Entre em contato e fale com nossos especialistas.
Rua Atenas, 257 – Prado – Belo Horizonte – MG
(31) 3324-4020 | (31) 3324-4030
zoogene@zoogene.com.br

0210/2025
Perfil inflamatório e risco cardiovascular em felinos: diagnóstico, prevenção e cuidado
Informativo
Você já percebeu como alguns gatos podem apresentar sinais sutis de que algo está errado com o coração, mesmo sem sintomas aparentes? Muitas vezes, a inflamação silenciosa é a responsável por complicações graves, afetando o risco cardiovascular de maneira significativa. Condições como miocardites, endocardites e pericardites podem surgir de processos inflamatórios primários, enquanto cardiopatias crônicas também podem desencadear inflamação sistêmica, aumentando a chance de descompensações.
Identificar o perfil inflamatório em felinos é essencial para compreender a evolução da doença, diferenciar complicações secundárias de problemas primários e decidir pela conduta mais adequada. Exames como hemograma completo e proteína C-reativa permitem avaliar a presença e a intensidade do processo inflamatório, fornecendo dados que orientam intervenções preventivas e terapêuticas antes que o quadro se torne crítico.
Por que a inflamação é um fator-chave no risco cardiovascular felino?
A inflamação é uma resposta natural do corpo a agressões, infecções ou lesões. No entanto, quando se torna persistente, mesmo em níveis moderados, pode prejudicar o funcionamento do coração. Em felinos, essa reação pode afetar diferentes estruturas:
-
miocardite felina: inflamação do músculo cardíaco que pode reduzir a força de bombeamento do coração, levando a sinais de insuficiência cardíaca.
-
endocardite felina: inflamação do endocárdio e das válvulas cardíacas, muitas vezes causada por agentes infecciosos como bactérias ou fungos.
-
pericardite felina: inflamação do pericárdio, a membrana que envolve o coração, podendo causar acúmulo de líquido e comprometer a função cardíaca.
Mesmo gatos com cardiopatias crônicas podem apresentar inflamação sistêmica contínua, que acelera alterações estruturais do coração, aumenta o risco de tromboembolismo arterial e reduz a qualidade de vida do paciente.
Como identificar o perfil inflamatório em felinos
Detectar o perfil inflamatório é essencial para qualquer acompanhamento cardiológico. Entre os principais exames e indicadores, destacam-se:
-
hemograma em gatos: permite avaliar leucocitose, neutrofilia e alterações morfológicas que indicam ativação do sistema imunológico.
-
proteína C-reativa (PCR): marcador sensível de inflamação aguda, que se eleva rapidamente diante de infecções ou processos inflamatórios.
-
fibrinogênio e outros marcadores: complementam a avaliação do estado inflamatório e podem indicar tendência à hipercoagulabilidade.
O acompanhamento desses parâmetros ajuda a diferenciar se a inflamação é primária, como em uma miocardite, ou secundária, decorrente de complicações infecciosas ou da evolução de uma cardiopatia crônica. Essa distinção é fundamental para definir a conduta terapêutica correta, prevenindo descompensações graves.
O risco cardiovascular e a progressão silenciosa
Gatos com inflamação persistente apresentam maior risco de eventos cardiovasculares, incluindo:
-
progressão da cardiomiopatia, com aumento de átrios e ventrículos;
-
formação de trombos e risco de tromboembolismo arterial;
-
insuficiência cardíaca congestiva;
-
agravamento de arritmias ou instabilidade hemodinâmica.
O monitoramento contínuo do perfil inflamatório em felinos é, portanto, indispensável. Isso inclui exames laboratoriais regulares, ecocardiografia e avaliação clínica detalhada. Quanto mais cedo forem identificadas alterações inflamatórias, maiores são as chances de intervenção preventiva e sucesso terapêutico.
Interpretação clínica dos resultados
O hemograma é capaz de revelar leucocitose, neutrofilia ou linfocitose, sinalizando um processo inflamatório em andamento. Já a PCR elevada indica inflamação aguda, e seu monitoramento ao longo do tempo pode antecipar descompensações silenciosas.
Quando esses dados são combinados com exames de imagem, como ecocardiografia e Doppler, o veterinário consegue:
-
diferenciar inflamações primárias de secundárias;
-
ajustar o plano terapêutico com base em evidências;
-
identificar risco de complicações, como tromboembolismo arterial felino;
-
planejar acompanhamento preventivo contínuo.
Por exemplo, um gato com cardiomiopatia hipertrófica e PCR elevada pode estar desenvolvendo uma infecção secundária ou exacerbando a inflamação crônica, sinalizando a necessidade de ajustes na medicação ou intervenção precoce.
Sinais clínicos que merecem atenção
Mesmo antes de exames laboratoriais, o tutor pode ajudar a identificar sinais de inflamação e risco cardiovascular. Alguns sinais incluem:
-
cansaço incomum ou diminuição da atividade física;
-
alterações no apetite;
-
respiração acelerada ou dificuldade respiratória;
-
letargia, apatia ou sinais de dor inespecífica;
-
mudanças no comportamento ou interação com o tutor.
A observação cuidadosa do paciente em casa, combinada com exames laboratoriais regulares, aumenta significativamente a chance de detecção precoce e prevenção de complicações graves.
Estratégias de prevenção e cuidado contínuo
A detecção precoce do perfil inflamatório em felinos permite adotar medidas preventivas eficazes:
-
ajuste de terapias anti-inflamatórias e cardiológicas;
-
monitoramento laboratorial periódico, incluindo hemograma e PCR;
-
avaliação de marcadores complementares quando necessário;
-
educação do tutor sobre sinais de alerta e necessidade de intervenção rápida.
Cada gato é único, e o acompanhamento individualizado é essencial. Prevenir descompensações antes que se tornem emergências é a melhor maneira de proteger a saúde cardiovascular do paciente.
O papel da ZooGene no cuidado felino
No ZooGene, sabemos que um diagnóstico preciso é o primeiro passo para decisões clínicas seguras. Por isso, oferecemos suporte completo para avaliação do perfil inflamatório em felinos, incluindo, hemograma detalhado, proteína C-reativa, marcadores complementares de inflamação e análise interpretativa para tomada de decisão clínica.
Nosso objetivo é transformar informações laboratoriais em ações concretas de cuidado, ajudando veterinários a proteger a saúde dos gatos e garantindo atenção personalizada para cada paciente.
Se você atua na área veterinária e busca resultados laboratoriais confiáveis para avaliar esse e outros sistemas hormonais, o ZooGene oferece tecnologia avançada, automação em processos e uma equipe especializada pronta para apoiar seu diagnóstico.
Rua Atenas, 257 – Prado – Belo Horizonte – MG
(31) 3324-4020 | (31) 3324-4030
zoogene@zoogene.com.br

2909/2025
Síndrome cardiorrenal em pets: quando coração e rins falham juntos
Informativo
A síndrome cardiorrenal é uma condição complexa e silenciosa que afeta cães e gatos, marcada pela interação entre o coração e os rins. Esses dois órgãos desempenham funções interdependentes: enquanto o coração garante a perfusão sanguínea, os rins regulam o equilíbrio de fluidos e eletrólitos no organismo. Quando um deles falha, o outro é rapidamente impactado, criando um ciclo de agravamento progressivo.
Na insuficiência cardíaca, a diminuição do fluxo sanguíneo para os rins reduz a capacidade de filtração glomerular. Para compensar, o organismo ativa mecanismos hormonais, como o sistema renina-angiotensina-aldosterona (SRAA), responsáveis por aumentar a retenção de sódio e água. Embora esse processo seja inicialmente protetor, ele acaba favorecendo a sobrecarga hídrica, intensificando a congestão e acelerando a progressão da doença cardíaca.
O mesmo ocorre no caminho inverso: a insuficiência renal pode levar à retenção de toxinas urêmicas e alterações eletrolíticas que afetam a contratilidade miocárdica, comprometendo ainda mais a função cardíaca. É justamente essa relação de mão dupla que caracteriza a síndrome cardiorrenal, um ciclo vicioso difícil de romper sem diagnóstico precoce e manejo adequado.
Consequências clínicas em cães e gatos
A síndrome cardiorrenal em pets não se limita ao coração e aos rins. As alterações provocam uma cascata de consequências sistêmicas. Entre elas:
- hipertensão arterial, que aumenta a pressão sobre vasos sanguíneos e exige mais do coração.
- retenção de líquidos, levando a edemas periféricos, ascite e dificuldade respiratória.
- redução da taxa de filtração glomerular, com acúmulo de toxinas no organismo.
- alterações eletrolíticas, como sódio, potássio e fósforo em níveis irregulares, que podem causar arritmias e fraqueza muscular.
Esse conjunto de efeitos clínicos demonstra como a síndrome é multifatorial e reforça a importância da intervenção precoce.
A importância do diagnóstico laboratorial
Diante da complexidade da síndrome cardiorrenal, os exames laboratoriais são ferramentas indispensáveis. A dosagem de ureia e creatinina ainda é um dos métodos mais utilizados para avaliar a função renal, mas marcadores mais sensíveis, como o SDMA (dimetilarginina simétrica), permitem detectar alterações em fases iniciais, quando ainda há chance de intervenção eficaz.
Além disso, a avaliação dos eletrólitos é essencial para identificar desequilíbrios que podem agravar o quadro clínico. Em paralelo, exames complementares como ecocardiografia, eletrocardiograma e aferição da pressão arterial auxiliam no entendimento da sobrecarga cardíaca. O conjunto desses dados orienta a tomada de decisão, ajudando a ajustar a terapêutica e a monitorar a resposta do paciente ao tratamento.
Estratégias de manejo clínico
O tratamento da síndrome cardiorrenal deve ser individualizado, pois cada paciente apresenta um grau diferente de comprometimento cardíaco e renal. Em geral, algumas medidas-chave incluem:
- uso criterioso de diuréticos, para controlar congestão sem agravar a função renal;
- ajuste da dieta, com redução de sódio, modulação de proteínas e suplementação conforme necessidade clínica;
- controle da pressão arterial, reduzindo a progressão da doença;
- reavaliações frequentes, com monitoramento laboratorial para ajustar a terapia de forma segura.
Esse acompanhamento contínuo é fundamental para evitar complicações graves e melhorar o prognóstico.
O papel do ZooGene na prevenção e no monitoramento
No ZooGene, entendemos que lidar com a síndrome cardiorrenal requer acompanhamento detalhado e informação de qualidade. Por isso, oferecemos um portfólio completo de exames laboratoriais voltados para a avaliação do risco cardiovascular e renal em cães e gatos.
Nossos serviços incluem a dosagem de ureia, creatinina e SDMA, o monitoramento de eletrólitos como sódio, potássio e fósforo, além de exames complementares que auxiliam na análise integrada do quadro. Com isso, transformamos resultados laboratoriais em ferramentas práticas para apoiar decisões clínicas seguras, ajudando veterinários a protegerem a saúde e a longevidade de seus pacientes.
Afinal, cuidar do coração e dos rins significa preservar o bem-estar dos pets em sua totalidade. Entre em contato e saiba mais.
Rua Atenas, 257 – Prado – Belo Horizonte – MG
(31) 3324-4020 | (31) 3324-4030
zoogene@zoogene.com.br

2409/2025
A raça do cão Influencia o hemograma veterinário?
Informativo
Você recebe um hemograma com hematócrito nas alturas. Seu primeiro pensamento? Policitemia. Mas… e se o paciente for um Greyhound?
A interpretação de exames laboratoriais em cães precisa levar em conta mais do que só números. E um fator que muda completamente a leitura, e que ainda passa despercebido por muita gente, é a raça do animal.
Neste blog, vamos te mostrar por que a raça influencia o hemograma veterinário, com exemplos reais, implicações clínicas e dicas práticas para evitar erros diagnósticos. Tudo de forma leve, direta e com o respaldo técnico que a sua rotina pede.
O que é o hemograma veterinário?
O hemograma é um dos exames laboratoriais mais solicitados na clínica veterinária. Ele avalia as células sanguíneas, eritrócitos (glóbulos vermelhos), leucócitos (glóbulos brancos) e plaquetas, fornecendo informações essenciais para:
- detectar anemias
- avaliar infecções ou inflamações
- investigar distúrbios de coagulação
- monitorar doenças crônicas
Mas o que muitos esquecem é que os valores de referência mudam entre raças. Sem esse cuidado, a interpretação pode ser totalmente equivocada.
Por que a raça do cão influencia o resultado do hemograma?
Cada raça tem uma base genética única, fruto de séculos de seleção artificial. Isso significa que os cães têm características hematológicas próprias, algumas sutilmente diferentes, outras muito marcantes.
O que parece uma alteração grave num cão sem raça definida, pode ser um valor perfeitamente fisiológico em determinadas raças. Por outro lado, um resultado “dentro da faixa” pode esconder um problema, se você não levar em conta as variações naturais daquela linhagem.
Exemplos reais: como as raças alteram os parâmetros do hemograma
Cavalier King Charles Spaniel
Possível confusão: trombocitopenia
Realidade: macrotrombocitopenia fisiológica
- Plaquetas grandes e em menor número são normais nessa raça. O risco? Diagnosticar uma doença autoimune que não existe.
Akita, Shar Pei e Shiba Inu
Possível confusão: anemia microcítica
Realidade: Microcitose fisiológica + hemoglobina reticulocitária mais baixa
- Esses cães têm eritrócitos menores por natureza. Não confunda com deficiência de ferro ou intoxicações.
Poodle
Possível confusão: anemia macrocítica
Realidade: VCM naturalmente mais alto
- Em Poodles, o volume corpuscular médio elevado não significa, necessariamente, um problema.
Greyhound e outros sighthounds (Whippet, Saluki, Galgo)
Possível confusão: policitemia, leucopenia, plaquetopenia
Realidade: hematócrito alto, hemoglobina elevada, leucócitos e plaquetas mais baixos
- Esses cães foram selecionados para performance. O sangue deles é diferente, e isso é normal.
O que pode dar errado se você não considerar a raça?
Quando a raça não entra na equação, o erro diagnóstico bate à porta. Veja alguns dos problemas mais comuns:
- exames complementares desnecessários
- tratamentos equivocados (inclusive com risco ao paciente)
- preocupações infundadas do tutor
- perda de tempo e recursos clínicos
Por outro lado, quem leva isso em conta interpreta melhor, diagnostica com mais segurança e constrói uma relação de confiança com o tutor e com o laboratório parceiro.
Como interpretar o hemograma veterinário com mais precisão?
1. Informe sempre a raça do paciente ao pedir o exame
Isso ajuda o laboratório a ajustar a análise, usar valores de referência corretos e emitir laudos mais precisos.
2. Considere o contexto clínico
Nenhum hemograma deve ser lido isoladamente. Avalie os sinais clínicos, histórico e outros exames.
3. Atualize-se com frequência
Algumas variações raciais são clássicas, mas novas informações surgem o tempo todo. Se você atende muitas raças específicas, vale buscar artigos e estudos atualizados.
4. Fale com especialistas quando necessário
Se pintar uma dúvida na leitura do exame, converse com o laboratório ou consulte um hematologista veterinário.
O hemograma continua sendo um dos exames mais poderosos da prática clínica. Mas para que ele seja realmente útil, precisa ser interpretado com responsabilidade, e isso inclui considerar a influência da raça no hemograma veterinário.
Leve a raça em conta. Entenda o contexto. E, quando tiver dúvida, fale com quem pode te ajudar.
Precisa de apoio para interpretar um hemograma?
A nossa equipe está pronta para te ajudar a analisar resultados, identificar padrões e garantir mais precisão nos seus diagnósticos.
Entre em contato agora e tire suas dúvidas com quem entende!
Rua Atenas, 257 – Prado – Belo Horizonte – MG
(31) 3324-4020 | (31) 3324-4030
zoogene@zoogene.com.br
1709/2025
Proteína C reativa em cães e gatos: quando e por que solicitar na clínica veterinária?
Informativo
A proteína C reativa (CRP) é um marcador inflamatório produzido pelo fígado. Faz parte do grupo das chamadas proteínas de fase aguda (PFA), que entram em ação sempre que o organismo sofre uma agressão. Essa resposta é rápida e sistêmica, atuando para conter agentes infecciosos, limitar a extensão das lesões e iniciar o processo de reparação dos tecidos.
Diferente de outros parâmetros laboratoriais que podem demorar a se alterar, a CRP aumenta poucas horas após o início do processo inflamatório e atinge picos entre 24 e 48 horas, tornando-se uma ferramenta valiosa para o diagnóstico precoce e o acompanhamento da evolução clínica.
O que são proteínas de fase aguda e como elas se comportam?
As PFAs são proteínas produzidas principalmente pelo fígado quando ocorre uma inflamação. Elas são divididas em categorias conforme a intensidade do aumento:
- proteínas principais: apresentam elevação muito expressiva, de 10 a 100 vezes o valor basal.
- proteínas intermediárias: aumentam de 2 a 10 vezes.
Nos cães, a CRP é considerada uma proteína de fase aguda principal, com variações rápidas e marcantes. Já nos gatos, outros marcadores podem ser utilizados de forma complementar, mas a CRP ainda pode fornecer informações importantes.
Por que a proteína C reativa é mais sensível do que outros exames?
Enquanto parâmetros clássicos, como o leucograma, podem levar dias para refletir alterações significativas, a CRP se eleva em poucas horas e retorna aos níveis normais entre 4 e 7 dias após a resolução do processo inflamatório.
Outro ponto relevante é que a CRP pode aumentar antes mesmo do aparecimento dos sinais clínicos, o que significa que ela pode servir como um alerta precoce, permitindo ao médico-veterinário intervir de maneira mais rápida.
No entanto, é importante destacar:
- a CRP indica a presença e a intensidade da inflamação, mas não revela sua causa.
- por isso, deve ser interpretada sempre em conjunto com o histórico do paciente, exame físico e outros testes complementares.
Situações clínicas em que a CRP faz diferença no diagnóstico
A dosagem da proteína C reativa é indicada em diversas condições inflamatórias e infecciosas. Ela é especialmente útil no diagnóstico e acompanhamento de infecções bacterianas, como piodermites graves, infecções urinárias complicadas e septicemias.
Além disso, auxilia na detecção precoce e no monitoramento da resposta ao tratamento em casos de pancreatite. A proteína C reativa também pode ser importante na identificação de processos inflamatórios associados a neoplasias ou complicações secundárias a tumores.
Em doenças autoimunes, sua dosagem permite monitorar surtos inflamatórios e ajustar as terapias imunossupressoras de forma mais eficaz. Por fim, o exame é valioso no pós-operatório, ajudando a identificar inflamações subclínicas e a diferenciar uma recuperação normal de possíveis complicações infecciosas.
Como interpretar o exame de proteína C reativa?
- Aumento rápido e expressivo: indica um processo inflamatório ativo e intenso.
- Queda gradual após o tratamento: sugere boa resposta terapêutica.
- Persistência de níveis elevados: pode indicar falha no tratamento, complicações ou um processo inflamatório crônico.
Atenção: interferências analíticas como hemólise, lipemia e bilirrubinemia podem afetar a leitura do exame. Por isso, a coleta e o processamento devem seguir protocolos rigorosos.
Quais as vantagens de incluir a CRP na rotina diagnóstica?
- Detecção precoce: sinaliza inflamações antes mesmo de alterações no leucograma.
- Versatilidade: útil tanto no diagnóstico inicial quanto no acompanhamento do tratamento.
- Estabilidade laboratorial: pode ser mensurada até mesmo em amostras congeladas, sem perda significativa de confiabilidade.
- Decisão clínica mais segura: auxilia na escolha de terapias e na avaliação objetiva da resposta do paciente.
- Monitoramento contínuo: permite ajustes de tratamento com base em dados concretos, evitando uso prolongado e desnecessário de medicamentos.
Por que os veterinários devem adotar a proteína C reativa na prática diária?
A realidade clínica atual exige diagnósticos rápidos, específicos e baseados em evidências, e a proteína C reativa se encaixa perfeitamente nesse cenário. Antecipar decisões clínicas por meio desse exame significa reduzir complicações, diminuir o tempo de internação e os custos do tratamento.
Além disso, a dosagem da CRP permite diferenciar processos inflamatórios leves daqueles que requerem intervenções imediatas, contribuindo ainda para o uso racional de antibióticos e auxiliando no combate à resistência bacteriana.
Se você deseja contar com resultados rápidos e confiáveis para esse e outros exames, o ZooGene disponibiliza tecnologia de ponta, automação e equipe altamente qualificada para oferecer análises precisas e seguras.
Rua Atenas, 257 – Prado – Belo Horizonte – MG
(31) 3324-4020 | (31) 3324-4030
zoogene@zoogene.com.br

1009/2025
Você sabe reconhecer os sinais
dermatológicos da leishmaniose canina?
Informativo
A leishmaniose canina é uma doença infecciosa causada pelo protozoário Leishmania e transmitida pela picada de flebotomíneos, conhecidos popularmente como mosquitos-palha. Essa enfermidade representa um grave problema de saúde pública e animal em muitas regiões do Brasil e do mundo.
Um dos maiores desafios no manejo clínico da leishmaniose em cães é o diagnóstico precoce. E, surpreendentemente, a pele é muitas vezes o primeiro órgão a manifestar alterações que podem indicar a presença da doença.
Reconhecer esses sinais dermatológicos é fundamental para que o médico-veterinário possa agir rapidamente, evitando que o quadro evolua para estágios mais graves e sistêmicos, que são mais difíceis de tratar.
Neste artigo, vamos aprofundar o conhecimento sobre os principais sinais dermatológicos da leishmaniose canina, discutir sua importância para o diagnóstico precoce e apresentar as melhores práticas para confirmar a doença e iniciar o tratamento adequado.
O que é leishmaniose canina?
A leishmaniose é causada por diferentes espécies do protozoário Leishmania, sendo a Leishmania infantum a mais comum na América Latina e a principal responsável pela leishmaniose visceral canina.
Essa doença pode se manifestar de forma cutânea, mucocutânea ou visceral, dependendo da espécie e do sistema imunológico do animal.
No Brasil, a leishmaniose visceral canina (LVC) é considerada a forma mais grave, pois pode levar à morte se não for tratada a tempo.
Os cães são o principal reservatório urbano do parasita e podem apresentar uma ampla variedade de sinais clínicos, dos quais os dermatológicos são os primeiros e mais comuns.
Por que a pele é um órgão-chave para o diagnóstico?
A pele é o maior órgão do corpo e funciona como uma barreira contra agentes externos. Quando o organismo está sob ataque ou sofrendo alterações sistêmicas, a pele pode manifestar sinais visíveis que indicam problemas internos.
Na leishmaniose canina, o parasita pode infectar macrófagos presentes na pele, causando inflamação local e diversas alterações clínicas que se tornam um importante indicativo para os clínicos.
Além disso, muitos cães não apresentam sinais sistêmicos evidentes nas fases iniciais da doença, o que torna a avaliação dermatológica ainda mais crucial para identificar casos precocemente.
Sinais dermatológicos comuns da leishmaniose canina
Dermatite esfoliativa
A dermatite esfoliativa é uma das manifestações mais frequentes e caracteriza-se pela presença de descamação fina, branca e difusa na superfície da pele. Essa descamação pode ser percebida em áreas como orelhas, dorso e região cervical.
Esse quadro resulta da inflamação crônica e da presença do parasita nos tecidos cutâneos, levando à alteração da renovação celular e comprometendo a integridade da barreira epidérmica.
O diagnóstico diferencial deve considerar outras causas de dermatite esfoliativa, como dermatofitoses, alergias e deficiências nutricionais, o que reforça a necessidade da investigação laboratorial.
Úlceras, nódulos e crostas
Lesões ulcerativas, nódulos e crostas são comuns, especialmente em áreas de maior atrito ou exposição, como bordas das orelhas, focinho e patas.
As úlceras são decorrentes da destruição local dos tecidos causada pela resposta inflamatória e pelo parasita, e podem ser dolorosas ou assintomáticas.
Nódulos, por sua vez, podem ser formados pela proliferação de células inflamatórias e parasitárias, enquanto as crostas se formam na tentativa da pele de se regenerar sobre áreas lesionadas.
Onicogrifose
A onicogrifose é caracterizada pelo crescimento exagerado, espessamento e deformação das unhas. Esse sinal é menos frequente, mas muito característico da leishmaniose.
A alteração pode levar a desconforto, dor e até dificuldades na locomoção do animal, prejudicando sua qualidade de vida.
Hiperqueratose nasal e plantar
A hiperqueratose consiste no espessamento e endurecimento da pele, que pode ser observado especialmente no nariz e nas almofadas plantares dos cães infectados.
Essa alteração é resultado do acúmulo anormal de queratina, o que torna essas regiões mais secas e rígidas, podendo predispor a fissuras e infecções secundárias.
Lesões mucocutâneas
As lesões podem aparecer também em regiões mucocutâneas, como pavilhão auricular, pálpebras e o plano nasal, regiões que possuem pele mais fina e sensível.
Essas lesões podem variar de simples eritemas até áreas ulceradas, comprometendo não só a estética, mas também o conforto do animal.
Quando a pele é o primeiro alerta: importância do exame dermatológico detalhado
Em muitos casos, o tutor pode não perceber sinais clínicos sistêmicos, e a doença pode ser silenciosa durante meses.
Por isso, o exame dermatológico cuidadoso durante as consultas de rotina pode revelar alterações que indicam a presença da leishmaniose antes que ela evolua para fases mais críticas.
Avaliar cuidadosamente as áreas típicas e realizar um histórico detalhado, com perguntas sobre ambiente, exposição a vetores e sintomas associados, é essencial para a detecção precoce.
Exames laboratoriais para confirmar o diagnóstico
A confirmação da leishmaniose exige exames laboratoriais específicos, que devem ser solicitados assim que houver suspeita clínica.
Sorologia
A sorologia é o exame mais comum e detecta anticorpos contra o parasita. Técnicas como ELISA e imunofluorescência indireta são usadas para essa finalidade.
Apesar de útil, a sorologia pode apresentar resultados falso-positivos em animais expostos sem doença ativa, e falso-negativos em fases muito precoces.
PCR (Reação em Cadeia da Polimerase)
O PCR detecta o DNA do parasita, sendo uma técnica muito sensível e específica.
É especialmente útil em casos com resultados sorológicos duvidosos ou em animais assintomáticos com alta suspeita clínica.
Citologia
A análise citológica de lesões cutâneas pode identificar amastigotas de Leishmania dentro de macrófagos.
É um exame direto e rápido, com boa sensibilidade, mas pode apresentar limitações em casos com poucas lesões ou baixa carga parasitária.
Os sinais dermatológicos da leishmaniose canina são muito mais do que simples alterações estéticas, são um verdadeiro alerta para uma doença que pode ser fatal.
Ao valorizar o exame clínico dermatológico e associá-lo a exames laboratoriais adequados, o médico-veterinário pode garantir o diagnóstico precoce, aumentar as chances de sucesso no tratamento e melhorar a qualidade de vida dos pacientes.
Quer um diagnóstico preciso para apoiar o tratamento da leishmaniose canina?
No ZooGene, oferecemos exames laboratoriais confiáveis, como sorologia, PCR e citologia, com tecnologia avançada e equipe especializada para ajudar você a diagnosticar com segurança e rapidez.
Rua Atenas, 257 – Prado – Belo Horizonte – MG
(31) 3324-4020 | (31) 3324-4030
zoogene@zoogene.com.br
Conte conosco para fortalecer sua conduta clínica e garantir mais saúde para seus pacientes.

2708/2025
Leishmaniose em gatos: mito ou realidade emergente?
Informativo
Quando pensamos em leishmaniose, o foco geralmente recai sobre os cães, e com razão, já que eles são os principais reservatórios da Leishmania infantum no ciclo urbano da doença. Mas você sabia que os gatos também podem ser infectados? E mais: podem atuar como fontes para os flebotomíneos, aqueles pequenos mosquitos- palha transmissores da leishmaniose?
Nos últimos anos, relatos de casos de leishmaniose felina têm aumentado no Brasil, principalmente em regiões endêmicas, mostrando que essa é uma realidade que precisa estar no radar de todo médico-veterinário.
Neste texto, vamos falar sobre:
-
● como a leishmaniose afeta os gatos
-
● principais sinais clínicos a serem observados
-
● diagnósticos diferenciais que podem confundir o quadro
-
● por que incluir a leishmaniose felina na investigação clínica é essencial
Gatos e leishmaniose: um cenário em crescimento
Embora os cães sejam os protagonistas no ciclo de transmissão, os gatos não estão imunes.
Espécies como Leishmania infantum, Leishmania braziliensis e Leishmania amazonensis já foram detectadas em felinos no Brasil.
Além disso, muitos gatos infectados permanecem assintomáticos por longos períodos, o que complica a detecção precoce e pode favorecer a disseminação silenciosa.
Gatos com comprometimento do sistema imunológico, como aqueles com FIV (vírus da imunodeficiência felina), FeLV (vírus da leucemia felina), ou outras condições debilitantes, têm maior probabilidade de manifestar a doença.
Quais são os principais sinais clínicos da leishmaniose em gatos?
Os sinais clínicos podem variar muito, mas alguns sinais dermatológicos e sistêmicos merecem atenção especial:
Lesões dermatológicas mais comuns
-
● Nódulos ulcerativos na face e membros
-
● Alopecia (queda de pelos) localizada
-
● Eritema (vermelhidão) e pápulas (pequenas elevações na pele)
Outros sinais clínicos
-
● Linfadenomegalia (aumento dos linfonodos)
-
● Estomatite (inflamação na boca)
-
● Gengivite
-
● Vômitos
-
● Emagrecimento progressivo
Leishmaniose felina pode ser confundida com outras doenças
Os sinais podem lembrar quadros clínicos de várias outras doenças comuns na clínica felina, o que dificulta o diagnóstico sem exames específicos.
Entre as condições que podem simular a leishmaniose felina, destacam-se:
-
● carcinoma de células escamosas
-
● esporotricose
-
● granuloma eosinofílico
-
● pênfigo foliáceo
-
● toxoplasmose
Essa semelhança reforça a importância de exames laboratoriais detalhados para confirmação.
Como confirmar o diagnóstico?
O diagnóstico da leishmaniose felina exige uma combinação de investigação clínica e exames laboratoriais, que podem incluir:
PCR para identificar o material genético do parasita
citologia ou biópsia das lesões dermatológicas
avaliação hematológica e bioquímica para detectar alterações sistêmicas
sorologia para detectar anticorpos contra Leishmania ( menor sensibilidade)
Por que incluir a leishmaniose felina no diagnóstico?
-
● A leishmaniose em gatos está emergindo em várias regiões do Brasil, especialmente nas áreas endêmicas da doença.
-
● O reconhecimento precoce evita tratamentos inadequados e permite um manejo clínico mais eficaz.
-
● Gatos infectados podem contribuir para a manutenção e disseminação do ciclo epidemiológico da doença.
Se você atua em áreas onde a leishmaniose é endêmica, não deixe de incluir a leishmaniose felina em seu diagnóstico diferencial, especialmente quando observar sinais dermatológicos atípicos ou sintomas sistêmicos inexplicados.
A atenção ao paciente felino é fundamental para o controle e manejo dessa doença que, embora menos estudada nos gatos, é uma realidade crescente.
Quer um diagnóstico laboratorial confiável para leishmaniose felina?
No ZooGene, oferecemos exames com tecnologia avançada e equipe especializada para ajudar você a confirmar o diagnóstico com rapidez e segurança.
Conte conosco para fortalecer sua prática clínica e garantir o melhor cuidado aos seus pacientes felinos.
Rua Atenas, 257 – Prado (31) 3324-4020
zoogene@zoogene.com.br
BeloHorizonte – MG 3324-4030

2708/2025
Hemocultura em animais: quando solicitar e como garantir um resultado confiável
Informativo
A hemocultura é um exame essencial para detectar a presença de bactérias ou fungos na corrente sanguínea. Esse teste permite identificar casos de bacteremia ou fungemia, condições que podem evoluir rapidamente para quadros graves, como sepse, caso não sejam diagnosticadas e tratadas de maneira precisa.
Além de confirmar a infecção, a hemocultura possibilita isolar o agente causador e definir o antimicrobiano mais adequado para cada situação, evitando tratamentos empíricos e reduzindo o risco de resistência bacteriana.
Quando solicitar a hemocultura em cães e gatos?
Nem toda febre justifica esse exame, mas existem situações clínicas em que ele se torna indispensável para direcionar a conduta terapêutica. Entre as principais indicações estão:
- febre de origem desconhecida (FUO);
- sinais de sepse: alterações de temperatura (hipertermia ou hipotermia), taquicardia, mucosas pálidas ou congestas;
- endocardite bacteriana;
- infecções profundas e graves: como pneumonia complicada, abscessos extensos, peritonite, piometra e artrite séptica;
- pacientes imunossuprimidos ou em tratamento quimioterápico;
- animais com cateteres, sondas ou outros dispositivos invasivos associados a episódios febris.
Como deve ser feita a coleta de sangue para hemocultura?
A qualidade da coleta é determinante para garantir resultados confiáveis. Uma técnica inadequada pode levar a contaminações que confundem a interpretação e comprometem o diagnóstico.
Recomendações fundamentais:
- material: sangue total obtido por venopunção direta.
- volume ideal:
1 a 3 mL para pequenos animais;
5 a 10 mL para grandes animais. - assepsia rigorosa: utilizar clorexidina alcoólica ou iodada na pele e aguardar o tempo de ação do antisséptico antes da punção.
- múltiplos sítios de coleta: colher amostras de 2 a 3 locais diferentes, com intervalo de 30 a 60 minutos entre cada punção, aumentando a sensibilidade do exame.
momento ideal: realizar durante o pico febril ou até uma hora antes dele. - Atenção ao uso de antibióticos: sempre que possível, coletar antes da primeira dose ou após um período de suspensão.
Como transportar a amostra corretamente?
O transporte também influencia diretamente o resultado.
- Inocular o sangue imediatamente no frasco próprio de hemocultura;
Não refrigerar: as bactérias e fungos precisam permanecer viáveis até o processamento; - Manter em temperatura ambiente (20–25 °C);
- Enviar ao laboratório em até 4 horas após a coleta.
Por que o cuidado com a hemocultura faz diferença no tratamento?
Uma hemocultura bem indicada e bem coletada permite identificar o agente infeccioso e realizar um antibiograma direcionado, reduzindo o uso indiscriminado de antimicrobianos. Isso não apenas aumenta as chances de sucesso terapêutico, mas também ajuda a conter o avanço da resistência bacteriana — um desafio crescente na medicina veterinária e humana.
A hemocultura é uma ferramenta indispensável na investigação de infecções sistêmicas. Solicitar o exame nos casos corretos, coletar de maneira adequada e garantir o transporte ideal são etapas fundamentais para que o resultado seja confiável e realmente útil na condução clínica.
Se você busca análises precisas e suporte especializado, o ZooGene oferece tecnologia avançada e protocolos rigorosos para garantir a máxima confiabilidade dos exames laboratoriais veterinários.
Rua Atenas, 257 – Prado – Belo Horizonte – MG
(31) 3324-4020 | (31) 3324-4030
zoogene@zoogene.com.br

2708/2025
Eixo hipotálamo–hipófise–adrenal em cães: principais funções e exames
Informativo
O eixo hipotálamo–hipófise–adrenal é uma rede de comunicação entre o cérebro e as glândulas adrenais, que ajuda o corpo a responder ao estresse e a manter funções vitais.
Funciona assim: o hipotálamo, uma região do cérebro, envia um sinal chamado CRH, que estimula a hipófise, uma pequena glândula também no cérebro. A hipófise, por sua vez, libera outro sinal chamado ACTH, que viaja até as glândulas adrenais, localizadas perto dos rins.
Ao receber esse estímulo, as glândulas adrenais produzem o cortisol, um hormônio essencial para o equilíbrio do organismo. Quando os níveis de cortisol atingem o ideal, eles enviam uma mensagem de volta ao hipotálamo e à hipófise para reduzir a produção de CRH e ACTH, evitando a produção excessiva de cortisol.
O papel do cortisol no equilíbrio do organismo
Apesar de ser conhecido como “hormônio do estresse”, o cortisol tem funções essenciais que vão muito além de situações emergenciais. Ele é responsável por:
- manter o metabolismo energético: regula a produção e utilização de glicose, proteínas e gorduras.
- controlar a resposta imunológica: ajuda a modular processos inflamatórios.
- regular a pressão arterial e o equilíbrio hídrico: contribui para a estabilidade cardiovascular.
- permitir adaptação ao estresse físico e emocional: garante que o organismo responda adequadamente a desafios internos e externos.
Alterações na produção desse hormônio podem gerar desequilíbrios graves, resultando em doenças como hiperadrenocorticismo (excesso de cortisol) ou hipoadrenocorticismo (deficiência de cortisol).
Quando desconfiar de alterações no eixo hipotálamo–hipófise–adrenal?
Na prática clínica, sinais inespecíficos podem indicar disfunções hormonais.
- Quadros sugestivos de hiperadrenocorticismo (síndrome de Cushing): polidipsia, poliúria, aumento de apetite, ganho de peso com abdômen pendular, alopecia simétrica e letargia.
- Sinais de hipoadrenocorticismo (doença de Addison): vômitos recorrentes, perda de peso, apatia, fraqueza e episódios de colapso em situações de estresse.
Diante dessas suspeitas, é necessário recorrer a testes laboratoriais específicos para avaliar a integridade do eixo.
Principais testes para avaliar o eixo hipotálamo–hipófise–adrenal
A análise funcional do eixo é feita por meio de exames que verificam se há produção adequada de cortisol e se o mecanismo de feedback negativo está preservado.
1. Teste de Supressão com Dexametasona
Esse exame avalia a capacidade do organismo de reduzir a produção de cortisol quando há um estímulo que simula excesso hormonal.
- Administra-se dexametasona, um corticosteroide sintético.
- O esperado é que essa substância “avise” ao organismo que há cortisol suficiente, levando à diminuição da produção endógena.
- Se, após o teste, os níveis de cortisol permanecem elevados, há indícios de que o feedback negativo está comprometido, o que sugere hiperadrenocorticismo.
Além do teste de baixa dose, usado para diagnóstico inicial, há a versão de alta dose, que auxilia na diferenciação entre causas hipófise-dependentes e adrenais.
2. Teste de Estimulação com ACTH
Diferente do anterior, esse exame avalia a capacidade de resposta da glândula adrenal quando estimulada.
- Administra-se ACTH sintético ao paciente.
- A adrenal saudável deve reagir produzindo mais cortisol.
- Se não houver aumento significativo: sugere hipoadrenocorticismo.
- Se houver aumento exagerado: pode indicar hiperadrenocorticismo.
Esse teste também é o mais indicado para monitorar o tratamento com trilostano em cães com síndrome de Cushing.
Como escolher o teste certo na rotina clínica?
A escolha do exame depende do quadro clínico e da hipótese diagnóstica:
- Suspeita de excesso de cortisol: inicia-se com o teste de supressão com dexametasona.
- Suspeita de deficiência de cortisol: utiliza-se o teste de estimulação com ACTH.
- Acompanhamento de tratamento: o teste de ACTH é o padrão para monitorar terapias que visam reduzir a produção de cortisol.
O eixo hipotálamo–hipófise–adrenal é uma peça-chave no equilíbrio hormonal de cães e gatos. Alterações nesse sistema impactam diretamente saúde metabólica, imunológica e cardiovascular.
Para o médico-veterinário, entender como ele funciona e saber aplicar os testes corretos é fundamental para diagnósticos precisos e intervenções eficazes.
Se você atua na área veterinária e busca resultados laboratoriais confiáveis para avaliar esse e outros sistemas hormonais, o ZooGene oferece tecnologia avançada, automação em processos e uma equipe especializada pronta para apoiar seu diagnóstico.
Rua Atenas, 257 – Prado – Belo Horizonte – MG
(31) 3324-4020 | (31) 3324-4030
zoogene@zoogene.com.br

2708/2025
Leishmaniose visceral canina: como identificar cedo e proteger seu cão?
Informativo
A Leishmaniose Visceral Canina é uma doença parasitária causada pelo protozoário Leishmania infantum, transmitida ao cão pela picada de flebotomíneos infectados. Esses insetos, popularmente conhecidos como “mosquito-palha”, estão presentes principalmente em regiões quentes e úmidas, mas têm se expandido para áreas urbanas, o que aumenta o risco de infecção para cães que vivem em cidades.
A relevância dessa doença vai além do impacto sobre o animal: trata-se de uma zoonose, o que significa que também pode afetar seres humanos. Por isso, identificar e tratar rapidamente os cães infectados é fundamental não apenas para preservar a saúde deles, mas também para reduzir o risco de disseminação na comunidade.
Como a Leishmaniose Visceral Canina evolui no organismo do cão?
Após a infecção, o parasita se instala principalmente em células do sistema imunológico, como os macrófagos, e passa a se multiplicar de forma silenciosa. O organismo do cão tenta reagir, mas nem sempre consegue eliminar o invasor.
Essa luta interna pode durar meses ou até anos, período em que o animal pode não apresentar sinais clínicos evidentes, mas já representa uma fonte potencial de infecção para os flebotomíneos. Com o avanço da doença, surgem alterações cada vez mais visíveis e debilitantes:
- feridas que não cicatrizam: geralmente localizadas em áreas de maior atrito, como orelhas e focinho.
- crescimento anormal das unhas (onicogrifose): sinal frequente em casos mais crônicos.
- problemas oculares: inflamações persistentes e uveítes.
- aumento do fígado e do baço: perceptível ao exame físico.
perda de peso acentuada e fraqueza muscular: consequência do desgaste metabólico provocado pela infecção.
Impactos no organismo: o que acontece se não houver diagnóstico?
Quando a Leishmaniose Visceral Canina não é detectada precocemente, o parasita pode comprometer órgãos vitais e desencadear complicações sérias. O sistema renal é um dos mais afetados, pois os glomérulos sofrem danos provocados por complexos imunológicos, levando a perdas de proteínas na urina (proteinúria) e, em estágios mais avançados, à insuficiência renal crônica.
Além dos rins, o sangue e o sistema imunológico também sofrem alterações importantes:
- alterações renais: acúmulo de ureia e creatinina no sangue, sinalizando falência renal.
- anemia grave: geralmente não regenerativa, prejudicando a oxigenação dos tecidos.
- queda da imunidade: aumentando a suscetibilidade a infecções secundárias, que complicam ainda mais o quadro clínico.
Sem diagnóstico e intervenção, a doença pode evoluir rapidamente para um estado crítico, reduzindo drasticamente a expectativa de vida do animal.
O diagnóstico precoce na prática veterinária
Para evitar que a Leishmaniose Visceral Canina alcance estágios avançados, o acompanhamento preventivo é indispensável. O diagnóstico não deve ser baseado apenas na observação clínica, já que os primeiros sinais podem ser confundidos com outras doenças.
É essencial associar histórico epidemiológico, exame físico e métodos laboratoriais específicos. Entre as principais ferramentas diagnósticas estão:
- testes sorológicos (ELISA e RIFI): detectam anticorpos contra o parasita e são amplamente utilizados como exame inicial.
PCR (Reação em Cadeia da Polimerase): identifica o DNA do protozoário e confirma a infecção ativa, sendo o PCR quantitativo ainda mais útil para monitorar a evolução do tratamento. - citologia e histopatologia: possibilitam a visualização direta dos parasitas em amostras de linfonodos, baço ou medula óssea, garantindo uma confirmação definitiva.
- hemograma e bioquímica sérica: ajudam a avaliar o impacto da doença sobre a função renal, a presença de anemia e o estado geral do organismo.
Cada uma dessas etapas contribui para um diagnóstico completo, que deve ser interpretado pelo médico-veterinário de maneira integrada.
Tratamento: o que muda quando a doença é descoberta cedo?
O tratamento da Leishmaniose Visceral Canina tem como objetivo reduzir a carga parasitária e melhorar a qualidade de vida do cão. Quando iniciado precocemente, os medicamentos apresentam maior eficácia e há menos risco de complicações severas. Além disso, o manejo clínico é mais simples e as chances de o animal manter uma vida longa e estável são significativamente maiores.
Nos casos em que o diagnóstico é tardio, a doença pode já ter causado lesões irreversíveis, principalmente nos rins. Nesses cenários, além dos medicamentos específicos, são necessárias terapias de suporte, dietas restritivas e cuidados contínuos, tornando o processo mais complexo e oneroso.
Prevenção: a melhor estratégia para proteger seu cão e sua família
Mesmo com métodos avançados de diagnóstico e tratamento, a prevenção continua sendo a forma mais eficaz de lidar com a Leishmaniose Visceral Canina. Proteger o animal do contato com o vetor é a chave para evitar a infecção. As principais medidas incluem:
- coleiras repelentes: criam uma barreira de proteção contra o flebotomíneo.
- ambientes limpos e secos: eliminar acúmulo de folhas, lixo orgânico e umidade ajuda a reduzir a presença do mosquito.
- proteção em horários de maior atividade do vetor: o uso de telas e repelentes é indicado principalmente ao entardecer e à noite.
Adotar essas práticas de forma contínua é essencial para manter os cães saudáveis e diminuir a circulação do parasita no ambiente.
Por que a conscientização é parte fundamental do combate à Leishmaniose Visceral Canina?
Muitos tutores ainda desconhecem a gravidade dessa doença ou acreditam que ela afeta apenas cães de zonas rurais. Na realidade, a urbanização do vetor e a expansão da doença mostram que todos os animais estão suscetíveis, independentemente de onde vivem.
A informação correta ajuda a salvar vidas: campanhas educativas, consultas periódicas e exames preventivos devem fazer parte do cuidado básico com qualquer cão que resida ou viaje para áreas de risco.
A Leishmaniose Visceral Canina é uma doença séria, que exige atenção constante e ações rápidas. Diagnosticar cedo salva vidas, preserva a saúde dos cães, facilita o tratamento e reduz o risco de transmissão para outros animais e para o ser humano.
Se você vive em regiões onde a doença é endêmica, converse com seu médico-veterinário, realize exames preventivos e mantenha as medidas de proteção durante todo o ano.

2008/2025
Infecção por esporotricose
Informativo
Uma doença fúngica com potencial zoonótico
A esporotricose é uma micose cutânea ou subcutânea causada pelo fungo do gênero Sporothrix, presente no solo e em matéria orgânica. Caracterizada pela presença de lesões na pele, a esporotricose pode afetas animais - principalmente gatos - e humanos.
Como ocorre a transmissão da esporotricose?
O fungo da esporotricose é encontrado em componentes do meio ambiente, como terra, vegetação com espinhos, troncos de arvores, galhos, madeira e solo rico em matéria orgânica em decomposição, particularmente em regiões de clima quente e úmido.
A infecção por esporotricose em seres humanos ocorre através de feridas e cortes na pele, assim como em contato com animais contaminados.
Em animais, a infeção ocorre quando o fungo penetra a pele em regiões feridas devido a arranhões e mordeduras.
Manifestação clínica da esporotricose em animais
As principais manifestações clínicas da esporotricose iniciam-se nos membros, cabeça ou base da cauda, eventualmente atingem a região dos olhos e da boca e se assemelham a feridas de brigas, principalmente em gatos machos com acesso às ruas.
É importante observar as seguintes manifestações da esporotricose:
- • lesões nodulares ulceradas, principalmente na face e membros (as não ulceradas também levantam suspeita);
-
• linfadenomegalia;
-
• febre;
-
• perda de apetite.
Em casos graves, os sintomas da esporotricose podem evoluir para formas sistêmicas.
Tratamento da esporotricose
O medicamento mais utilizado contra a esporotricose é o itraconazol, um antifúngico administrado por via oral, geralmente por períodos prolongados. Em muitos casos, o tratamento dura de 4 a 6 meses ou até a completa cicatrização das lesões cutâneas. Em situações mais graves, pode ser necessário associar o iodeto de potássio ou realizar intervenções cirúrgicas para remoção de tecidos muito comprometidos.
Prevenção e controle da esporotricose
-
• Manter os animais em ambiente seguro e protegido
Evitar que o animal circule livremente na rua reduz significativamente o risco de contato com fungos da esporotricose presentes no solo, em plantas e em outros animais contaminados.
-
• Identificar sinais precoces
Lesões na pele que não cicatrizam, caroços e secreções devem ser avaliados imediatamente pelo médico veterinário. O diagnóstico precoce da esporotricose facilita o tratamento e diminui o risco de transmissão.
-
• Utilizar equipamentos de proteção
Durante o manejo de animais suspeitos ou em tratamento de esporotricose, é importante usar luvas e higienizar bem as mãos e os utensílios.
-
• Limpar e desinfetar o ambiente
As áreas onde o animal permanece devem ser mantidas limpas, com descarte correto de resíduos e desinfecção periódica das superfícies.
Cuidados extras com animais infectados por esporotricose:
-
• em caso de óbito, animais infectados pela esporotricose deverão ser cremados para evitar a contaminação do solo;
-
• a castração de felinos saudáveis evita que saiam de casa e venham a se infectar;
-
• animais em tratamento de esporotricose devem ficar isolados em local seguro;
-
• as feridas dos animais não deverão ser cobertas com curativos;
-
• os animais não poderão tomar banho.
As medidas de prevenção e controle da esporotricose em animais exigem diagnósticos clínico e laboratorial precisos, tratamento adequado com duração completa e o cumprimento das orientações definidas pelo médico veterinário.
O ZooGene está ao seu lado para garantir diagnósticos precisos e apoiar o controle da esporotricose com responsabilidade e compromisso com a saúde animal. Oferecemos:
-
• exame micológico por pesquisa direta;
-
• cultura fúngica;
-
• sorologia por ELISA;
-
• PCR para identificação específica do agente.
Zoogene: prevenir é o primeiro passo para cuidar.

1908/2025
Entenda as dermatofitoses
Informativo
Entenda as dermatofitoses
Infecções fúngicas que afetam animais e humanos
A dermatofitose é uma dermatopatia caracterizada por uma infecção superficial da pele. Comumente acomete cães, gatos e outros animais domésticos, mas também pode contaminar humanos.
Dermatofitoses são causadas por três gêneros de fungos:
-
• Microsporum canis.
-
• Trichophyton ssp.
-
• Nannizia ssp.
Transmissão da dermatofitose
A exposição ao agente não garante a infecção, pois o sistema imunológico do hospedeiro pode eliminar o fungo, mas a contaminação da dermatofitose pode ocorrer por contato com:
-
• humanos;
-
• animais;
-
• solo;
-
• fômites contaminados.
Transmissão para humanos
As dermatofitoses representam um risco real para humanos, principalmente:
-
• crianças;
-
• idosos;
-
• pessoas imunossuprimidas;
-
• profissionais que manipulam animais, como veterinários e tratadores.
O contato direto com a pele lesionada ou com objetos contaminados pode resultar em infecção cutânea, geralmente caracterizada por placas vermelhas e descamativas com coceira intensa.
Sinais clínicos da infecção por dermatofitose
Os sintomas que mais chamam atenção nas dermatofitoses são:
-
• lesões circulares com queda de pelos;
-
• prurido;
-
• crostas.
Além da pele, pelos e unhas também podem ser afetados.
Como diagnosticar a dermatofitose?
O diagnóstico laboratorial envolve:
-
• exame micológico direto;
-
• cultura fúngica e antifungigrama;
-
• PCR para identificação do agente.
Por que o diagnóstico precoce da dermatofitose é tão importante?
Além de ajudar na recuperação rápida do animal, o diagnóstico precoce:
-
• evita o uso de medicamentos inadequados;
-
• reduz o risco de disseminação para outros animais e humanos;
-
• permite medidas de biossegurança eficazes em clínicas e lares com múltiplos animais.
Tratamento contra dermatofitoses
O tratamento das dermatofitoses em cães e gatos é obrigatoriamente orientado pelo médico veterinário e envolve algumas medidas principais:
-
Tratamento tópico
• Uso de shampoos, pomadas ou sprays antifúngicos aplicados diretamente nas lesões.
• Substâncias como miconazol, clorhexidina e enilconazol são bastante utilizadas.
• Banhos medicamentosos ajudam a reduzir a carga fúngica e a contagiosidade.
-
Tratamento sistêmico
• Em casos mais extensos ou persistentes, é necessário administrar antifúngicos por via oral.
• Os medicamentos mais usados são itraconazol, griseofulvina e terbinafina.
• O tratamento costuma durar 4 a 8 semanas, podendo ser mais longo dependendo da resposta clínica e dos exames de acompanhamento.
-
Controle ambiental e de fômites
• Limpeza rigorosa de ambientes, utensílios, roupas e objetos de uso do animal com desinfetantes adequados.
• Aspirar e descartar pelos contaminados.
• Desinfetar casinhas, camas e superfícies com produtos fungicidas.
O tratamento deve sempre ser acompanhado por exames de cultura fúngica ou raspados de pele, para confirmar a cura e evitar recaídas.
Prevenção contra a dermatofitose
Além de prejudicar o bem-estar dos pets, as dermatofitoses representam riscos significativos à saúde pública, requerendo os seguintes cuidados:
-
• isolar o animal infectado durante o tratamento;
-
• higienizar ambientes, acessórios e objetos que entram em contato com o pet;
-
• lavar bem as mãos após o contato com lesões;
-
• usar luvas e EPIs ao tratar animais suspeitos, especialmente em ambiente clínico.
No ZooGene, unimos tecnologia, equipe especializada e compromisso com a saúde animal e pública. Com nossos exames laboratoriais, você garante um diagnóstico assertivo e seguro, contribuindo para o bem-estar dos seus pacientes e da sua equipe.

3007/2025
Brucelose canina: sintomas de uma zoonose reprodutiva silenciosa
Informativo
Brucelose canina: sintomas de uma zoonose reprodutiva silenciosa
A brucelose canina é uma doença infecciosa e zoonótica causada pela bactéria Brucella canis. Presente em diversas regiões do mundo, a brucelose representa uma preocupação relevante para a saúde pública, especialmente devido à convivência próxima entre cães e seres humanos. Nos animais, a brucelose canina pode provocar surtos de aborto, falhas reprodutivas, aumento dos linfonodos e, em alguns casos, alterações no sistema osteoarticular. Apesar disso, não é incomum a ocorrência de infecções assintomáticas.
Neste artigo, você vai entender melhor as causas, os sintomas e as possibilidades de tratamento da brucelose canina.
Transmissão
A Brucella canis é uma bactéria da família Brucellaceae, transmitida entre cães através de:
-
• contato com secreções genitais, corrimento vaginal, sêmen ou material fetal (como fetos abortados e líquidos amnióticos);
-
• inalação de aerossóis de placenta/fetos ou ambientes contaminados ;
-
• cruzamentos entre animais infectados.
Sinais clínicos
A maioria dos cães infectados por brucelose canina não apresentam nenhum sinal clínico além de linfonodos aumentados. Porém, os sintomas podem incluir:
-
• abortos repetidos em fêmeas, geralmente no final da gestação;
-
• falhas reprodutivas;
-
• epididimite, orquite e prostatite em machos;
-
• linfadenomegalia (aumento dos linfonodos);
-
• atrofia testicular e diminuição do volume seminal.
Além do impacto na reprodução, cães infectados pela brucelose canina também representam risco de transmissão para humanos, especialmente em ambientes de criação ou clínicas veterinárias com biossegurança inadequada.
Diagnóstico laboratorial
A brucelose canina é uma zoonose que exige atenção desde os primeiros sinais clínicos. O diagnóstico preciso depende de exames laboratoriais específicos e deve ser sempre orientado por um médico-veterinário.
Entre os exames mais indicados estão:
- • PCR qualitativo para Brucella canis
Esse exame detecta diretamente o DNA da bactéria na amostra biológica. Por apresentar alta sensibilidade e especificidade, é considerado o método mais confiável para confirmar a infecção, inclusive em cães sem sinais clínicos aparentes.
- • Sorologias complementares
Exames sorológicos podem ser utilizados como forma de triagem inicial. No entanto, para confirmação diagnóstica — especialmente em casos clínicos suspeitos ou em avaliações pré-reprodutivas — o PCR é o mais recomendado.
O Laboratório ZooGene realiza o exame de PCR para Brucella canis com tecnologia avançada, equipe especializada e compromisso com a qualidade. Nosso objetivo é oferecer suporte aos médicos-veterinários na identificação segura e eficiente da doença.
Tratamento
O processo do tratamento contra a brucelose canina é longo, complexo e nem sempre leva à cura definitiva. Isso porque a Brucella canis é uma bactéria que se instala dentro das células do animal, dificultando sua eliminação completa.
O protocolo geralmente inclui:
• antibióticos específicos, como doxiciclina , usados por períodos prolongados e, muitas vezes, em combinação;
• castração, principalmente em animais usados para reprodução, para reduzir a chance de recidiva;
• acompanhamento veterinário contínuo, com exames periódicos para monitorar a resposta.
Mesmo com tratamento, o animal pode continuar como portador e representar risco de transmissão. Por isso, cada caso deve ser avaliado com atenção, considerando o ambiente em que o animal vive e os riscos envolvidos.
O diagnóstico precoce e a orientação de um médico-veterinário são essenciais para definir a melhor conduta.
Controle e prevenção
A brucelose canina é uma zoonose de fácil disseminação em ambientes com múltiplos animais, como canis, criadouros e abrigos. Por isso, além do diagnóstico precoce, o controle e a prevenção são fundamentais para evitar surtos e proteger a saúde dos animais e das pessoas.
Principais medidas de prevenção:
• triagem sorológica e/ou por PCR antes do acasalamento, especialmente em criadouros e canis;
• isolamento de animais positivos e interrupção imediata de sua participação em programas reprodutivos;
• castração de animais infectados, para reduzir o risco de disseminação;
• boas práticas de manejo, com limpeza rigorosa dos ambientes, descarte adequado de resíduos e higienização de materiais de uso coletivo;
• controle de entrada de novos animais, sempre com exames prévios;
• educação e orientação da equipe envolvida com os animais, para garantir medidas de biossegurança contínuas.
A prevenção da brucelose canina exige comprometimento e monitoramento constante. Com o apoio de exames confiáveis e condutas bem definidas, é possível manter o rebanho ou grupo de cães saudável e seguro.
No ZooGene, apoiamos a prevenção de zoonoses reprodutivas com diagnósticos laboratoriais de alta qualidade. Nossa missão é contribuir com a saúde dos animais, das pessoas e do ambiente por meio da ciência e do compromisso com a vida.
Fale com nossa equipe técnica para dúvidas e orientações.

2507/2025
Toxoplasmose: Zoonose silenciosa que exige atenção
Informativo
A toxoplasmose é uma zoonose amplamente conhecida, porém cercada de mitos e desinformação. Causada pelo protozoário Toxoplasma gondii, é uma infecção com potencial de atingir humanos e diversos animais, sendo frequentemente assintomática, mas perigosa em certos grupos.
Apesar de os gatos serem os únicos hospedeiros definitivos, o risco real de infecção para seres humanos está, em grande parte, relacionado à contaminação ambiental e alimentar.
Como ocorre a transmissão?
A infecção acontece, principalmente, por meio da ingestão de oocistos do parasita, presentes no ambiente ou em alimentos contaminados. As principais formas de transmissão incluem:
• ingestão de frutas, verduras e hortaliças mal lavadas;
• consumo de carne mal cozida, especialmente de suínos, bovinos, ovinos e aves contaminadas;
• contato com solo contaminado, em atividades como jardinagem sem proteção;
• contato direto com fezes de gatos infectados (mais raro e somente se houver ingestão acidental dos oocistos esporulados).
É importante entender que os gatos eliminam oocistos por um curto período após a infecção, e esses oocistos precisam de tempo no ambiente para se tornarem infectantes (processo chamado de esporulação). A transmissão direta por gatos saudáveis e domiciliados é bastante improvável.
E os sinais clínicos?
Na maioria dos animais domésticos, a toxoplasmose é assintomática. Contudo, em casos graves ou em animais imunossuprimidos, podem surgir sinais como:
• febre;
• letargia;
• icterícia;
• alterações respiratórias ou neurológicas (nos casos mais severos).
Nos seres humanos, o risco maior está em gestantes, devido ao risco de transmissão vertical para o feto, e em pessoas imunossuprimidas, como pacientes oncológicos, transplantados ou portadores de HIV.
Como é feito o diagnóstico?
A confirmação da toxoplasmose exige exames laboratoriais confiáveis. No ZooGene, contamos com tecnologia de ponta e equipe especializada para apoiar o diagnóstico com segurança:
Sorologia IgM e IgG – identifica se houve contato recente (IgM) ou antigo (IgG) com o parasita, auxiliando na interpretação do estágio da infecção.
PCR qualitativo e quantitativo – detecta diretamente o material genético do Toxoplasma gondii, sendo ideal em casos suspeitos, especialmente em pacientes sintomáticos ou com imunossupressão.
Esses exames são fundamentais para orientar o tratamento, avaliar riscos e garantir segurança, tanto para o animal quanto para a saúde pública.
Prevenção é o melhor caminho
A toxoplasmose pode ser evitada com medidas simples e eficazes:
• lavar bem frutas e verduras antes do consumo;
• cozinhar bem carnes – evite carnes cruas ou malpassadas;
• higienizar utensílios de cozinha após o preparo de alimentos crus;
• usar luvas ao manipular solo ou realizar jardinagem;
• limpar diariamente a caixa de areia dos gatos com higiene, usando luvas;
• evitar alimentação crua para gatos (dieta natural não cozida ou carne crua).
É fundamental lembrar que não há motivo para abandonar ou se desfazer de gatos por causa da toxoplasmose. O risco de infecção pode ser facilmente controlado com higiene e cuidado, e o abandono é injustificado e prejudicial à saúde pública e ao bem-estar animal.
Conte com o ZooGene para diagnósticos seguros e responsáveis
No ZooGene, apoiamos médicos-veterinários e tutores com diagnósticos laboratoriais precisos, orientados pela ciência e pelo compromisso com a saúde única — animal, humana e ambiental.
Ficou com dúvidas sobre toxoplasmose? Fale com a nossa equipe técnica. Estamos à disposição para ajudar você a oferecer o melhor cuidado aos seus pacientes!
Juntos somos mais diagnóstico!
Saiba mais sobre nossos exames em: www.zoogene.com.br

1707/2025
Leptospirose pode matar
Informativo
O que você precisa saber sobre essa zoonose altamente perigosa
A leptospirose é uma zoonose bacteriana causada pela Leptospira spp., que afeta principalmente mamíferos, sendo mais comum em cães e gatos. Ela possui a capacidade de sobreviver durante meses na água e em solos úmidos.
Os roedores, como ratazanas, são os maiores reservatórios de leptospirose, e a transmissão pode ocorrer a partir da sua urina.
Como ocorre a contaminação da leptospirose
A transmissão da leptospirose pode ocorrer de duas formas.
Contaminação direta:
-
• contato com urina de roedores e animais infectados;
-
• contato com pele ferida ou mucosas.
Contaminação indireta:
-
• contato com água parada;
-
• solo úmido;
-
• lama contaminada.
Quais os sintomas clínicos da leptospirose
Após a entrada da bactéria causadora da leptospirose no organismo do hospedeiro, instala-se rapidamente uma infecção sistêmica, com predileção pelos rins e pelo fígado. Essa condição pode evoluir para insuficiência renal aguda e lesões hepáticas (hepatopatias). Os sinais clínicos mais comuns da leptospirose incluem:
-
• febre;
-
• icterícia;
-
• vômitos;
-
• dor abdominal;
-
• insuficiência renal.
O diagnóstico laboratorial desta zoonose envolve a sorologia para detecção de anticorpos contra Leptospira spp. e PCR para identificação direta do agente, ambos exames oferecidos pelo ZooGene.
Como tratar a leptospirose
O tratamento da leptospirose deve ser iniciado o quanto antes, preferencialmente nos primeiros dias após o aparecimento dos sintomas. A confirmação é feita por exames laboratoriais, porém, diante da suspeita clínica, o tratamento contra a zoonose geralmente é iniciado imediatamente, mesmo antes da confirmação laboratorial.
1. Antibióticos
A base do tratamento é o uso de antibióticos, que devem ser iniciados assim que houver suspeita da doença, mesmo antes da confirmação por exames laboratoriais. Os mais utilizados incluem:
• doxiciclina – indicada por pelo menos 14 dias, ajudando a eliminar a bactéria do organismo e prevenir a eliminação urinária;
• Penicilina G (ou ampicilina/ampicilina-sulbactam) – especialmente em casos graves, administrada por via intravenosa.
O uso combinado de antibióticos pode ser necessário, com um primeiro antibiótico para tratar a infecção aguda e a doxiciclina depois, para eliminar portadores renais.
2. Suporte clínico intensivo
Animais acometidos frequentemente precisam de cuidados intensivos, com internação e monitoramento constante. Os principais suportes incluem:
• terapia fluidoterápica (soro intravenoso) para hidratação e suporte da função renal;
• medicações para proteger o fígado e os rins, de acordo com os exames laboratoriais;
• antieméticos e analgésicos, se houver vômitos, dor abdominal ou febre;
• diálise, em casos de insuficiência renal aguda e grave.
3. Isolamento e cuidado com a transmissão
Durante o tratamento contra a leptospirose, o animal deve ser mantido isolado e em ambiente higienizado, pois pode eliminar a bactéria na urina. O uso de luvas e a desinfecção adequada são essenciais para proteger humanos e outros animais.
Embora os gatos possam ser expostos à Leptospira, eles raramente desenvolvem a doença de forma clínica. Casos sintomáticos são extremamente incomuns, e não há um protocolo terapêutico amplamente estabelecido como nos cães.
Como prevenir a leptospirose
Devido à facilidade de disseminação da leptospirose, a prevenção continua sendo a forma mais eficaz de proteger animais e seres humanos contra o contágio.
Estudos demonstram que a vacinação regular dos pets, especialmente dos cães, é uma das principais estratégias no controle da doença.
Além da vacinação, medidas sanitárias simples também são fundamentais para reduzir o risco de infecção:
• manter os quintais e os ambientes frequentados pelos animais sempre limpos e higienizados;
• evitar o acúmulo de lixo ou restos de alimento, que podem atrair roedores;
• não permitir que o animal circule livremente pelas ruas, sem supervisão;
• controlar a superpopulação de animais por meio de políticas de adoção e cuidado responsável;
• investir na castração para diminuir comportamentos territorialistas e reduzir fugas;
• garantir o fornecimento de água limpa e filtrada aos animais.
Essas ações, aliadas ao acompanhamento veterinário regular, contribuem significativamente para a proteção da saúde dos pets e da família.
O ZooGene reafirma seu compromisso com a saúde animal, oferecendo diagnósticos laboratoriais de excelência que apoiam a prática veterinária e contribuem para o controle de doenças como a leptospirose. Prevenir é sempre o melhor cuidado.

0407/2025
Raiva: conheça a zoonose fatal e descubra como evitá-la
Informativo
A raiva é uma zoonose viral altamente letal que acomete mamíferos, incluindo animais de companhia como cães e gatos. Causada por um vírus do gênero Lyssavirus, da família Rhabdoviridae, a doença atinge o sistema nervoso central e leva à morte após o aparecimento dos sintomas.
Mesmo com sua gravidade, a raiva é uma zoonose prevenível. Com a adoção de uma medida simples, que é a vacinação , é possível controlar a disseminação do vírus e proteger a saúde pública.
Como ocorre a transmissão da raiva?
A transmissão da raiva ocorre principalmente por meio da saliva de animais infectados. As formas mais comuns de contágio são:
- - mordeduras;
- - arranhaduras;
- - lambeduras em mucosas ou feridas abertas.
A zoonose pode ser transmitida entre animais ou do animal para o ser humano, mas o foco da prevenção deve estar no controle da raiva em animais domésticos e silvestres. Entre os principais transmissores estão cães, gatos e morcegos, especialmente em áreas urbanas e rurais com baixa cobertura vacinal.
Nos cães e gatos, a eliminação de vírus da raiva pela saliva ocorre de 2 a 5 dias antes do aparecimento dos sinais clínicos e persiste durante toda a evolução da doença (período de transmissibilidade). A morte do animal acontece, em média, entre 5 e 7 dias após a apresentação dos sintomas da raiva. Não se sabe ao certo qual o período de transmissibilidade do vírus em animais silvestres. Entretanto, sabe-se que os quirópteros (morcegos) podem albergar o vírus da raiva por longo período, sem sintomatologia aparente.
Principais sintomas da raiva em animais
Os sinais clínicos da raiva variam conforme o estágio da doença. Os mais comuns incluem:
- - mudanças súbitas de comportamento;
- - agressividade ou apatia;
- - paralisia progressiva;
- - salivação intensa;
- - dificuldade de locomoção ou engolir.
A raiva pode se manifestar com sinais de hiperexcitabilidade e agitação, ou de forma paralítica, quando o animal demonstra apatia, desorientação e perda de movimentos. Em ambos os casos, a evolução é rápida e o desfecho é fatal, não existindo nenhum tratamento ou cura.
A importância da vacinação na prevenção da raiva
A principal medida de controle da raiva é a vacinação anual de cães e gatos. Essa é a única forma eficaz de prevenir a zoonose e proteger tanto os animais quanto a comunidade.
Mesmo animais que vivem exclusivamente dentro de casa devem ser vacinados. Isso porque o risco de contato com o vírus pode vir de outras fontes, como morcegos ou visitas acidentais de outros animais.
Além da vacinação, outras práticas contribuem para a prevenção e controle da raiva:
- - evitar o contato com animais desconhecidos ou silvestres;
- - levar o animal ao veterinário ao primeiro sinal de comportamento atípico;
Zoonose de alto risco: responsabilidade coletiva
A raiva é uma das zoonoses mais perigosas do mundo, com taxa de mortalidade próxima de 100%. A boa notícia é que ela pode ser totalmente evitada com ações coordenadas entre tutores, profissionais veterinários e autoridades de saúde animal.
Como laboratório que contribui para o diagnóstico veterinário, o ZooGene apoia as campanhas de prevenção das zoonoses, promovendo saúde coletiva por meio da informação e da responsabilidade compartilhada.
Exames laboratoriais de rotina são aliados importantes no cuidado com os animais e na vigilância de doenças com potencial zoonótico.
.png)
2609/2022
COLETA E TRANSPORTE DE AMOSTRAS BIOLÓGICAS
Informativo
A garantia de resultados confiáveis no laboratório clínico depende da minimização de erros encontrados em todas as fases do processo. A fase pré-analítica, que inclui todos os procedimentos que precedem a análise laboratorial, é onde se encontra a grande parte dos erros que interferem no diagnóstico laboratorial, como por exemplo tempo incorreto de armazenamento, incorreta relação entre sangue e anticoagulante, tubos para coleta inadequados e amostra contaminada. Para prevenir a ocorrência de falhas é importante a utilização de uma amostra adequada, devidamente identificada, obtida em quantidade suficiente e em recipiente apropriado, conservada e transportada de forma correta a manter a integridade do material a ser analisado de acordo com a metodologia utilizada. O não cumprimento das conformidades levam à rejeição da amostra ou à resultados incoerentes que não poderão ser devidamente interpretados e considerados devido a inadequação do material coletado. Você sabe quais são os cuidados necessários na fase pré analítica? Confira abaixo algumas dicas e orientações para minimizar erros pré analíticos.
